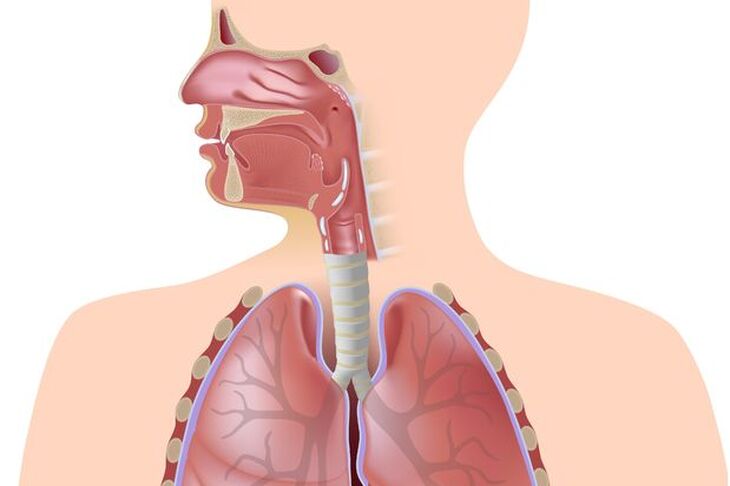
Międzybłoniak wywodzi się z komórek powierzchownych błony, jaką jest opłucna. Stanowi około 3% wszystkich nowotworów tej błony surowiczej. Na ten nowotwór chorują starsze osoby, w momencie diagnozy średnia wieku chorych wynosi 60 lat. Mężczyźni zapadają na tę chorobę 3-5 razy częściej niż kobiety. W Polsce w 2006 roku zachorowało na międzybłoniaka 122 mężczyzn i 73 kobiety.
Medme poleca
Międzybłoniak opłucnej- rodzaje nowotworu
Wyróżniamy dwa rodzaje międzybłoniaka opłucnej ze względu na umiejscowienie:
- miejscowy – obejmuje najczęściej tylko jedną opłucną, rozwija się powoli, nie przerzutuje. Wycięcie chirurgiczne daje duże szanse wyleczenia,
- uogólniony – złośliwy – spowodowany ekspozycją na azbest. Rośnie szybko, w niedługim czasie może prowadzić do zarośnięcia całej jamy opłucnej, uciskając płuco.
Ze względu na rodzaj komórek budujących nowotwór wyróżniamy trzy typy międzybłoniaka:
|
Typy histologiczne: |
nabłonkowaty |
mieszany |
mięsakowaty |
|
Występowanie: |
50-60% |
20-40% |
10-20% |
Reklama
Międzybłoniak opłucnej - przyczyny
Narażenie na azbest jest główną lecz niejedyną przyczyną powstawania złośliwego międzybłoniaka opłucnej. Około 70-80% osób chorych na ten nowotwór ma w wywiadzie wieloletnią ekspozycję na szkodliwe działanie azbestu. Jednak jedynie około 5% osób narażonych na azbest zapada na tę chorobę. Nowotwór rozwija się długo po ekspozycji – nawet do kilkudziesięciu lat.
Pomimo iż produkcja azbestu została prawie całkowicie zredukowana, nadal zauważalny jest wzrost liczby zachorowań na międzybłoniaka opłucnej, co łączy się z dużym narażeniem na jego szkodliwe działanie we wcześniejszych latach.
Potencjalne inne czynniki przyczyniające się do powstawania międzybłoniaka:
- Wirus SV40 (simian wirus).
- Promieniowanie jonizujące.
- Beryl.
- Dwutlenek krzemu.
Reklama
Azbest - czym jest i jak wpłwa na organizm?
Azbest to substancja rakotwórcza, predysponuje komórki ludzkiego organizmu do przekształcenia się w komórki nowotworowe.
Opłucna – błona surowicza otaczająca płuca, złożona z dwóch blaszek pomiędzy którymi znajduje się jama opłucnej. Opłucna odpowiada za prawidłowe funkcjonowanie płuc. W jamie opłucnej panuje ujemne ciśnienie, które podczas wdechu i wydechu zmienia się odpowiednio, umożliwiając oddychanie.
Rozrost nowotworu powoduje zaburzenia w tym naturalnym rytmie. Nowotwór często powoduje wysięk (wzrost ilości płynu) w opłucnej lub powoduje sklejanie się jej blaszek. Zaburza to fizjologiczne zmiany ciśnienia konieczne do prawidłowego rozprężania się płuca. Skutkuje to problemami z oddychaniem, duszność.
Opłucna jest bogato unerwiona bólowo, dlatego proces chorobowy ją obejmujący wywołuje silny ból. Zaawansowany nowotwór wytwarza wiele czynników przyczyniających się do wyniszczenia organizmu.
Kto jest narażony na kontakt z azbestem?
- Praca w warunkach narażenia na azbest.
- Praca przy produkcji maszyn, okrętów, w przemyśle włókienniczym.
- Pracownicy zakładów wytwarzających, przetwarzających azbest, pracownicy przemysłu budowlanego i grzewczego, kolejarze, stoczniowcy, mechanicy samochodowi.
Azbest to grupa minerałów włóknistych, do niedawna powszechnie wykorzystywana w przemyśle. Najbardziej znany pod nazwą handlową jako eternit ( materiał budowlany azbestowo-cementowy), z którego wykonywano płyty dachowe, elewacyjne oraz rury. Inne wyroby, przy których produkcji wykorzystywano azbest: szczęki hamulcowe, sprzęgła.
Obecnie stosowanie pokryć z eternitu jest zakazane w Unii Europejskiej, a istniejące pokrycia powinny być usunięte. Demontażem zajmują się firmy, które prowadząc rozbiórkę, nie narażają ludzi i środowiska podczas wykonywanych rozbiórek. Elementy eternitu są składowane w wyznaczonych miejscach.
W Polsce w 2002 roku przyjęto program usuwania materiałów azbestowych w całym kraju. Zgodnie z rozporządzeniem ministra gospodarki, pracy i polityki socjalnej z 23.10.2003 r. dopuszcza się warunkowo stosowanie wyrobów zawierających azbest nie dłużej niż do 31.12.2032 r. W niektórych gminach w Urzędzie Miasta bądź w Urzędzie Gminy można starać się o dofinansowanie demontażu wyrobów azbestowych.
Reklama
Międzybłoniak opłucnej - objawy
Początkowo może przebiegać bezobjawowo, rozwija się wolno. Objawy wskazują na duże zaawansowanie nowotworu.
- Ból w klatce piersiowej – związany jest z naciekaniem przez nowotwór nerwów i struktur klatki piersiowej.
- Duszność.
- Kaszel.
- Ubytek masy ciała.
W zaawansowanym stadium:
- Zniekształcenie.
- Unieruchomienie klatki piersiowej – spowodowane rozrostem nowotworu.
Reklama
Międzybłoniak opłucnej - diagnostyka
Długo utrzymujący się ból w klatce piersiowej, kaszel i duszności są alarmujące i powinny być sygnałem do zgłoszenia się do lekarza.
Badanie fizykalne
Badanie wykonywane przez lekarza, wzrokiem słuchem i dotykiem. Na podstawie objawów lekarz rozważa prawdopodobne diagnozy. Szczególnie niepokojące przy diagnozowaniu raka płuca są objawy uporczywego kaszlu, z odpluwaniem krwistej plwociny, ból w klatce piersiowej
Badania dodatkowe
Są trzy rodzaje badan dodatkowych wykorzystywanych przy diagnozowania raka płuca. Są to badania: obrazowe, morfologiczne oraz laboratoryjne. W pierwszej kolejności wykonywane są badania obrazowe, jednak największe i decydujące znaczenie maja badania histopatologiczne – wykrywające komórki raka.
Badania obrazowe:
Jest to pierwsze w kolejności spośród wykonywanych badan w kierunku raka płuca. Jest szybkie, niedrogie. RTG płuc nie jest jednak badaniem, które pozwoli z całą pewnością zdiagnozować raka płuca, ale daje generalny pogląd na stan zdrowia dróg oddechowych i pozwala na podjecie decyzji co do dalszych kroków diagnostycznych.
Badanie polegające na przechodzeniu przez klatkę piersiową pacjenta promieni rentgenowskich. Wysyłane przez lampę promieniowanie X jest pochłaniane przez tkanki badanego i rzutowane na prostopadłą płaszczyznę z detektorem tych promieni.
Opis badania: Badania nie należy się obawiać, jest bezbolesne i szybkie. Pacjent proszony jest o rozebranie się od pasa w górę. Badanie wykonuje się najczęściej w projekcji tylno-przedniej. To znaczy, że lampa rentgenowska znajduje się za pacjentem, a klisza rentgenowska przed. Podczas badania pacjent stoi przodem do płaszczyzny z kliszą rentgenowską, broda oparta jest o specjalną podpórkę, ręce oparte są na biodrach, ramiona opuszczone, łokcie skierowane do przodu, również oparte o płaszczyznę przed pacjentem. Gdy pacjent jest już ustawiony tak jak należy, technik wychodzi do sąsiedniego pomieszczenia, badanemu poleca wykonać głęboki wdech i wstrzymać oddech. Podczas gdy pacjent pozostaje nieruchomy, następuje naświetlanie klatki piersiowej promieniami rentgenowskimi.
Inne projekcje badania to projekcja boczna oraz skośna. Wówczas pacjent stroną chora zwrócony jest w kierunku lampy rentgenowskiej, a ramiona i broda są uniesione. Czasem u chorych leżących wykonuje się badanie rentgenowskie tzw. przyłóżkowe – w projekcji przednio-tylnej.
Przed badaniem należy zgłosić: ostatnio wykonywane zdjęcia rentgenowskie oraz w przypadku kobiet – ciążę. U kobiet będących w drugiej połowie cyklu miesiączkowego (po owulacji), u których zaistniała możliwość zapłodnienia, badanie nie powinno być wykonywane.
2. Tomografia komputerowa (TK) klatki piersiowej
Jest drugim w kolejności badaniem po RTG klatki piersiowej. Nieprawidłowy wynik tomografii nie pozwala jednak na 100% diagnozę raka płuca. Badanie to pozwala na uzyskanie warstwowych zdjęć klatki piersiowej. Podobnie jak RTG wykorzystuje promieniowanie rentgenowskie. Aby wykonać tego typu obrazy, lampa rentgenowska oraz kaseta z kliszą rentgenowską są w zsynchronizowanym ruchu, podczas gdy pacjent pozostaje nieruchomy.
Opis badania: Tomograf komputerowy składa się ze stołu, na którym układany jest pacjent, obręczy (w której znajduje się lampa rentgenowska oraz detektory promieniowania) oraz konsoli programującej badanie. Wspomniana obręcz jest dużej średnicy i stosunkowo małej szerokości, dlatego osoby obawiające się małych przestrzeni nie powinny się czuć zaniepokojone.
Pacjent proszony jest o rozebranie się od pasa w górę i ułożenie się na stole, który podczas badania będzie przesuwał się w kierunku wnętrza obręczy. Podczas badania pacjent jest instruowany o sposobie zachowania się.
Przed badaniem należy zgłosić: ostatnio wykonywane zdjęcia rentgenowskie oraz w przypadku kobiet – ciążę. U kobiet będących w drugiej połowie cyklu miesiączkowego (po owulacji), u których zaistniała możliwość zapłodnienia, badanie nie powinno być wykonywane. Jeśli wymaga tego badanie pacjentowi podany zostaje kontrast – może być podawany dożylnie lub do jamy ciała.
Jest to metoda umożliwiająca uzyskanie bardzo dokładnych obrazów, odpowiadających przekrojom przez ciało ludzkie. Badanie jest w zupełności bezpieczne. Pacjent nie jest narażony na żadne szkodliwe dla zdrowia promieniowanie. Urządzenie to można nazwać potężnym magnesem. W badaniu wykorzystuje się silne pole elektromagnetyczne.
Rezonans magnetyczny wizualnie przypomina tomograf komputerowy. Pacjent kładzie się na ruchomym stole, następnie wsuwany jest do cylindrycznego urządzenia w którym odbywa się badanie. Badanie trwa około godziny. Przez cały ten czas należy leżeć nieruchomo. Podczas badania może być bardzo głośno, słyszalne mogą być różne dźwięki, o różnej częstotliwości, nie należy się tego obawiać. Jeśli to wymagane, podczas badania może zostać podany kontrast dożylnie lub do jamy ciała.
Przed badaniem pacjent zostaje poproszony o rozebranie się, najczęściej do bielizny, należy pozbyć się wszystkich elementów metalowych, zdjąć biżuterię, zegarek.
Ze względu na wykorzystanie pola magnetycznego się badania nie można wykonać u osób posiadających wszczepione metalowe implanty wewnątrz ciała – np. stenty wewnątrznaczyniowe, rozrusznik serca, sztuczne zastawki serca, zespolenia wewnątrzszpikowe kości, po wymianach stawu biodrowego, kolanowego, implanty stabilizujące kręgosłup (po operacjach skoliozy). Osoby cierpiące na klaustrofobię powinny zgłosić to przed badaniem, ponieważ wewnątrz cylindra jest dość ciasno.
Przed badaniem pacjent jest proszony o wypełnienie karty, w której zawarte są wyżej wymienione informacje, ale najlepiej poinformować lekarza zlecającego badanie o przechodzonych operacjach lub o obawach związanych z małymi przestrzeniami.
Badanie chirurgiczne
Wideotorakoskopia
Wideotorakoskopia to zabieg operacyjny, wykonywany w celu diagnozowania zmian chorobowych w płucach, jamie opłucnej (otaczającej płuca) oraz w przypadku powiększonych węzłów chłonnych.
Droga nacięcia ściany klatki piersiowej w kilku miejscach (najczęściej 3) do jej wnętrza wprowadzany jest układ urządzeń, który jest zaopatrzony w mała kamerę, umożliwiający obejrzenie jej od środka. Podczas badania możliwe jest bezpośrednie oglądanie zmian chorobowych wewnątrz klatki piersiowej oraz pobranie wycinków do badania histopatologicznego, czyli badania, które potwierdzi lub wykluczy obecność nowotworu.
Podczas badania pacjent znajduje się na sali operacyjnej, przez zabiegiem jest znieczulany ogólnie jak do zabiegu operacyjnego. Przeciwskazaniem do wykonania badania jest niewydolność oddechowa, krążeniowa i zaburzenia krzepnięcia krwi. Podczas zabiegu mogą pojawić się powikłania w postaci krwotoku, przedostania się powietrza do klatki piersiowej, niecałkowitego rozprężenia się płuca. Czasami konieczne jest otwarcie klatki piersiowej poprzez torakotomię (boczne otwarcie klatki piersiowej) lub sternotomię – przecięcie mostka (na środku klatki piersiowej). Po badaniu do klatki piersiowej pacjenta wprowadzany jest dren (jeśli to konieczne 2 dreny) czyli plastikowy wężyk. Umożliwia on odessania powietrza, wydzieliny i resztek krwi, obserwacje ewentualnego krwawienia i zapewnia całkowite rozprężenie się płuca. Pacjent po badaniu pozostaje jakiś czas w szpitalu. Po zabiegu może wystąpić silny ból, w celu jego leczenia do jamy opłucnej lub na oponę twarda od tylu od strony kręgosłupa zostaje wprowadzony cieniutki cewnik przez który podawane są leki przeciwbólowe. Po zabiegu pacjent znajduje się na Oddziale Intensywnej Opieki Medycznej, gdyż niekiedy po operacji następują powikłania np. zaburzenia oddychania i konieczne jest stosowanie sztucznej wentylacji przy pomocy respiratora.
Badanie morfologiczne:
Badanie cytologiczne płynu z jamy opłucnej. Stanowi podstawę do zdiagnozowania złośliwego międzybłoniaka opłucnej. Charakterystyczny dla tego nowotworu jest krwisty wysięk, w którym można znaleźć komórki nowotworowe. Badanie zwane też biopsją opłucnej jest badaniem inwazyjnym, może być bolesne.
Jamę opłucnej można porównać do worka, w którym znajdują się płuca. Przy niektórych chorobach, np. w przypadku złośliwego międzybłoniaka opłucnej lub raka płuca, może ona wypełniać się płynem zawierającym komórki nowotworowe. Aby to sprawdzić, czasem wykonuje się nakłucie jamy opłucnej.
Podczas badania pacjent siedzi, lekarz wykonujący nakłucie znajduje się za pacjentem i wprowadza igłę w jedną z przestrzeni międzyżebrowych. Możliwe powikłania po zabiegu zdarzają się bardzo rzadko. Może to być np. zakażenie, krwiak, krwotok, porażenie nerwu międzyżebrowego odma opłucnowa.
Badania immunohistochemiczne
Komórki nowotworowe posiadają na swojej powierzchni charakterystyczne znaczniki, zwane fachowo markerami nowotworowymi. W badaniach immunohistochemicznych wykorzystuje się specjalnie wyprodukowanych przeciwciał (immuno) znakowanych chemicznie (chemiczne), które łączą się ze znacznikiem na powierzchni komórek nowotworowych (histo) i tym samym pozwalają na ich wykrycie. Badania te są bardzo drogie i mało powszechne.
Reklama
Lecznie międzybłoniaka opłucnej
Leczenie chirurgiczne
Resekcja całkowita – czyli całkowite usunięcie guza jest jedyną szansą całkowitego wyleczenia. Jest on jednak możliwy u niewielu chorych, jedynie niespełna 10% pacjentów kwalifikuje się do takiego zabiegu.
Najczęściej wykonywana jest jednak operacja mająca na celu zmniejszenie masy guza lub zmniejszenie dolegliwości związanych z jego wzrostem. Tego typu operacje są zwane zabiegami paliatywnymi i nie mają na celu przedłużenia życia, ale poprawę jego jakości.
Istnieją dwa typy zabiegu operacyjnego:
- Pleurectomia – jest to zabieg operacyjny mający na celu usunięcie całej opłucnej, od szczytu płuca do przepony oraz osierdzia (czyli błony surowiczej otaczającej serce). Jeśli istnieje ryzyko jego naciekania. Zabieg wykonywany jest na sali operacyjnej, przy użyciu wideotorakoskopii. Wykonywany w celu usunięcia tkanek nowotworowych obejmujących opłucną. Najczęściej jednak ma charakter paliatywny, mający na celu zredukowanie bólu i uczucia duszności, spowodowanych gromadzeniem się płynu w jamie opłucnej.
- Pneumonectomia – jest to zabieg operacyjny polegający na usunięciu całego płuca wraz z przylegającą do niego opłucną, częścią przepony i osierdzia. Jest to rozległa operacja, dająca większą szansę na całkowite usunięcie nowotworu, ale wiąże się z większym ryzykiem poważnych powikłań.
Radioterapia
Metoda leczenia stosowana jako terapia paliatywna – u osób nie kwalifikujących się do operacji bądź skojarzona z leczeniem operacyjnym, mająca na celu zmniejszenie masy guza. Jako terapia radykalna ma małe szanse powodzenia, gdyż nowotwór jest z reguły zbyt rozległy.
Z wyboru stosowana u chorych w zaawansowanym stadium nowotworu w celu zmniejszenia dolegliwości bólowych.
Radio-chemioterapia
Połączenie radioterapii z chemioterapią nie daje lepszych rezultatów w porównaniu do zastosowania jedynie radioterapii.
Chemioterapia
To metoda leczenia, w której stosuje się różne leki mające na celu zniszczenie komórek nowotworowych. Z różną skutecznością powoduje zmniejszenie masy guza, ale efekt bywa krótkotrwały i nie udaje się zazwyczaj całkowicie zniszczyć nowotworu.
Leki stosowane w schematach chemioterapii złośliwego międzybłoniaka opłucnej:
- Antracykliny (doksorubicna, epirubicyna).
- Pochodne platyny (cisplatyna, karboplatyna).
- Antymetabolity (metotreksat, gemcytabina, pemetreksed).
- Obecnie najbardziej skuteczne wydaje się skojarzenie pemetreksedu z cisplatyną.
Reklama
Międzybłoniak opłucnej - rokowanie
Rokowanie jest złe. Większość pacjentów umiera w ciągu kilku lat od rozpoznania.
|
Typy histologiczne: |
nabłonkowaty |
mieszany |
mięsakowaty |
|
Rokowanie: |
17 miesięcy |
12 miesięcy |
6 miesięcy |
Ogółem średnia czasu przeżycia wynosi około 4-18 miesięcy.
- Unikanie narażenia na azbest.
- Nie należy wykonywać prac rozbiórkowych materiałów azbestowych samodzielnie, a jedynie przy pomocy wyspecjalizowanej w tym kierunku firmy zewnętrznej.
- Unikanie mieszkania w budynkach, do których budowy używano materiałów azbestowych.
- Unikanie narażenia na promieniowanie jonizujące.
Dla osoby dotkniętej chorobą nowotworową bardzo ważne jest wsparcie bliskich osób, rodziny, przyjaciół. Warto też wspomnieć o różnych organizacjach, w których można otrzymać specjalistyczną pomoc psychologiczną oraz spotkać osoby z podobnymi problemami. Na terenie Polski istnieją różne fundacje, stowarzyszenia dla osób chorych onkologicznie. Organizowane są kursy oraz grupy wsparcia zarówno dla chorych, jak też i dla ich rodzin mające na celu ułatwienie radzenia sobie z tą ciężką chorobą.