Reumatoidalne zapalenie stawów (RZS), którego synonimem jest gościec przewlekle postępujący (GPP), jest przewlekłą chorobą charakteryzującą się najczęściej zapaleniem symetrycznych stawów. Poprzez zapalenie stawów rozumiemy ich zaczerwienienie, obrzęk, tkliwość (bolesność), ocieplenie i upośledzenie funkcji.
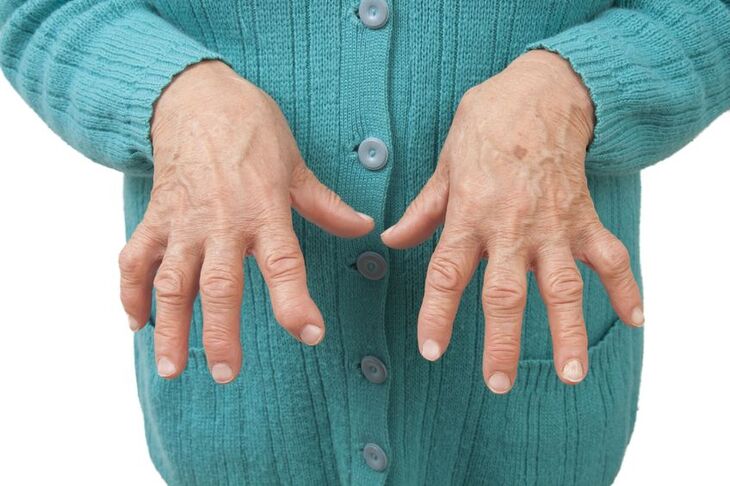
RZS najczęściej zaczyna się od drobnych stawów dłoni i stóp, ale w trakcie postępowania choroby może także dotykać dużych stawów jak np. kolana, biodra, barki czy łokcie. Oprócz zajmowania stawów, RZS może również manifestować się zmianami pozastawowymi np. w sercu, płucach, oku, nerkach. RZS jest chorobą postępującą, charakteryzującą się okresami zaostrzeń i remisji.
Medme poleca
Reumatoidalne zapalenie stawów - co to jest?
RZS jest drugą co do częstości, przewlekłą, zapalną chorobą stawów. Dotyczy około 1% dorosłych na całym świecie. Kobiety chorują 3 razy częściej niż mężczyźni. Najczęściej ujawnia się pomiędzy 40 a 50 rokiem życia, chociaż może występować również u dzieci i osób starszych.
U większości osób RZS rozwija się powoli, na przestrzeni wielu tygodni/miesięcy. Chociaż może również zdarzyć się, że choroba pojawia się nagle, w ciągu kilku dni. Wtedy zmiany stawowe mogą być niesymetryczne, a objawy ogólnoustrojowe bardziej nasilone. Na naszej półkuli RZS ujawnia się częściej zimą niż latem. Początkowe objawy mogą być ogólnoustrojowe lub wyłącznie stawowe.
Reklama
Reumatoidalne zapalenie stawów - jak powstaje?
Przewlekły stan zapalny powoduje nadmierne zużywanie się chrząstki stawowej oraz gromadzenie się płynu w stawie, co w konsekwencji daje obrzęk. Chrząstka stawowa odpowiedzialna jest za amortyzację pomiędzy kośćmi wchodzącymi w skład stawu. Gdy chrząstka zużywa się, dochodzi do zwężenia szpary stawowej, co może prowadzić do tego, że kości zaczną o siebie ocierać. Nieleczony RZS, poprzez uszkodzenie stawów i kości, prowadzi do niepełnosprawności ruchowej.
Reklama
Reumatoidalne zapalenie stawów - przyczyny
Dokładna przyczyna RZS nie jest znana, chociaż naukowcy wskazują na wieloczynnikowość powstawania reumatoidalnego zapalenia stawów. Rolę w rozwoju choroby odgrywają czynniki:
- genetyczne,
- środowiskowe,
- immunologiczne.
Chociaż, jak dotąd, nie określono dokładnie jaką rolę odgrywają geny w rozwoju RZS, to wydaje się, że niektórzy ludzie posiadają pewne genetyczne skłonności zwiększające ryzyko rozwoju RZS.
Prawdopodobnie zakażenie pewnymi wirusami lub bakteriami również może prowadzić do pojawienia się RZS. Niestety nie wiemy, jakie dokładnie mogłyby to być patogeny. Wiemy jednak, że takie obce czynniki, jakimi dla naszego organizmu są bakterie i wirusy, mogą powodować pewne zmiany w naszym układzie odpornościowym (immunologicznym). Te zmiany powodują, że nasz system immunologiczny zaczyna rozpoznawać własne komórki (np. stawów) jako obce i atakować je, w konsekwencji niszcząc. Taką chorobę nazywamy autoimmunologiczną. Przykładem jej jest właśnie RZS.
RZS jest najprawdopodobniej chorobą wieloczynnikową:
- płeć żeńska (RZS występuje 3 razy częściej u kobiet niż u mężczyzn),
- czynniki genetyczne (dokładnie jeszcze nie poznane),
- czynniki środowiskowe (zakażenie specyficznymi bakteriami, wirusami, mykoplazmami),
- zaburzenia w układzie odpornościowym (skłonność do nadmiernej odpowiedzi immunologicznej),
- obecność tzw. czynnika reumatoidalnego (świadczy o autoimmunologicznej naturze choroby).
Reklama
Reumatoidalne zapalenie stawów - objawy
Do objawów ogólnoustrojowych możemy zaliczyć:
- uczucie zmęczenia,
- stany podgorączkowe,
- bóle mięśni,
- brak apetytu,
- niewielki ubytek masy ciała.
Do objawów stawowych zaliczamy:
- poranną sztywność stawów (zwykle trwa ona powyżej 1 godziny i jest spowodowana nagromadzeniem się płynu obrzękowego w stawach). O ile objawy ogólnoustrojowe powinny skłonić każdego do udania się do swojego lekarza rodzinnego, o tyle powtarzająca się poranna sztywność stawów, trwająca pomiędzy 30-45 minutami, a godziną powinna być sygnałem alarmowym, aby zasięgnąć pilnej konsultacji reumatologicznej;
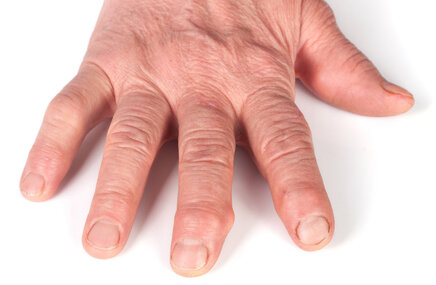
- symetryczny ból i obrzęk stawów rąk i stóp (rzadziej dużych stawów);
- obecność podskórnych guzków (guzków reumatoidalnych).
Reklama
Reumatoidalne zapalenie stawów - diagnostyka
W przypadku nasilonych objawów ogólnoustrojowych pacjent najpierw powinien udać się do swojego lekarza rodzinnego. W trakcie wizyty dokładnie opisać swoje objawy i okoliczności, podczas których pojawiły się. Objawy stawowe z pewnością nakierują lekarza rodzinnego na właściwy tor myślenia i skieruje on pacjenta do specjalisty reumatologa.
W przypadku:
- porannej sztywności stawów,
- ich symetrycznego obrzęku i bólu,
pacjent powinien niezwłocznie udać się na konsultację reumatologiczną. Ponownie, dokładne opisanie objawów i okoliczności, w których się pojawiły, ułatwi lekarzowi postawienie właściwej diagnozy.
Chociaż jeszcze nie znamy lekarstwa na RZS, to:
- wczesne wykrycie choroby,
- prawidłowe leczenie,
- regularne kontrole u lekarza
pomagają zapobiec niepełnosprawności. Dobra współpraca z lekarzem specjalistą jest podstawą udanego leczenia. Obustronne zaufanie i poprawne relacje lekarz-pacjent, pacjent-lekarz umożliwią pracę w komfortowej atmosferze wspólnego zaufania.
Proszę pamiętać, że pierwsza wizyta u lekarza specjalisty ma na celu ustalenie rozpoznania. Lekarz nie jest jeszcze w 100% pewien, na co choruje pacjent, dlatego na wiele pytań nie będzie mógł udzielić odpowiedzi, chociaż doświadczeni lekarze z dużą dozą prawdopodobieństwa będą mogli stwierdzić z czym pacjent się zgłosił. Należy uzbroić się w cierpliwość i w momencie postawienia diagnozy ponowić nurtujące pytania.
Kiedy rozpoznanie zostanie postawione nadchodzi czas, w którym pacjent powinien poznać swojego przeciwnika (w naszym przypadku RZS). W tym momencie warto zadać lekarzowi kilka pytań:
- Jak często zgłaszać się do kontroli?
- Jak postępować kiedy nadejdzie zaostrzenie choroby?
- Czy są czynności, które należy ograniczyć?
- Po wdrożeniu leczenia co robić, jeśli pojawią się skutki uboczne stosowanych leków?
- Kto oprócz pacjenta i lekarza powinien uczestniczyć w procesie terapeutycznym?
- Jak radzić sobie z ewentualną niepełnosprawnością?
Nasuwających się pytań będzie zapewne o wiele więcej. Podstawą jest, by nie bać się ich zadawania. Lekarz jest dla pacjenta i w danym momencie służy mu swoją wiedzą tak dobrze, jak tylko potrafi.
Jak już wspomniano wcześniej, podstawą uszkodzeń, jakie powstają w przebiegu RZS, są zmiany w naszym układzie odpornościowym. Kiedy układ ten zostanie “włączony”, komórki odpornościowe przemieszczają się z krwi do jamy stawowej. Tam zaczyna się produkcja całej kaskady substancji prozapalnych i zapalnych. To one są odpowiedzialne za powstanie stanu zapalnego (obrzęku, bólu, zaczerwienienia, ocieplenia stawu).
Reklama
Reumatoidalne zapalenie stawów - badania
Diagnostyka RZS składa się z wielu badań, w skład których wchodzą:
1. Badanie stawów przez lekarza (obecność porannej sztywności, obrzęku i bólu stawów, podskórnych guzków – tzw. guzków reumatoidalnych).
2. Badania laboratoryjne, w skład których wchodzi popularne “pobieranie” krwi, nie wymagające szczególnego przygotowania. Ma ono na celu określić tzw. markery stanu zapalnego (CRP i OB), które odzwierciedlają czy i jak duże zapalenie toczy się w organizmie. Ocenia się również, czy u pacjenta nie występuje anemia i zwiększona liczba leukocytów. We krwi ocenia się również obecność czynnika reumatoidalnego (RF). Jest on obecny u większości osób z RZS, chociaż osoby nie chorujące na RZS również mogą posiadać czynnik reumatoidalny.
3. Badanie płynu stawowego, w którym ocenia się kolor, przejrzystość, liczbę leukocytów oraz obecność czynnika reumatoidalnego.
4. Badania obrazowe, w skład których wchodzi RTG stawów, USG, rezonans magnetyczny i tomografia komputerowa. W trakcie diagnostyki RZS wystarczającym badaniem obrazowym jest zdjęcie RTG ręki lub nadgarstka. Obraz sugerujący rozpoznanie RZS to obecność nadżerek kostnych oraz osteoporozy w okolicach stawów.
Diagnoza RZS oparta jest na równoczesnym (oraz minimum 6 tygodniowym) występowaniu kilku, z wymienionych powyżej, elementów np.:
- obecność sztywności porannej,
- symetrycznym zapaleniu stawów,
- obecności guzków reumatoidalnych,
- obecność charakterystycznych zmian w obrazie radiologicznym.
Proszę pamiętać, że występowanie pojedynczego objawu jak np. guzków podskórnych nie przesądza o obecności RZS! Jak już wielokrotnie podkreślano, RZS jest chorobą wieloczynnikową, skomplikowaną, którą rozpoznawać i leczyć mogą tylko specjaliści z dziedziny reumatologii.
Wymienione powyżej badania są stosunkowo mało uciążliwe i bolesne i nie należy się ich obawiać. Mają one na celu jedynie pomóc, a nie zaszkodzić pacjentowi. Wszelkie pytania i wątpliwości należy natychmiast kierować do lekarza, który z pewnością wyjaśni wszelkie niejasności.
Reklama
Reumatoidalne zapalenie stawów - leczenie
Celem leczenia RZS jest wprowadzenie choroby w stan remisji i utrzymanie tej remisji poprzez kontynuowanie terapii. Wczesna diagnoza i sprawne wdrożenie leczenia jest kluczem do remisji.
Leczenie RZS obejmuje:
- edukację,
- leczenie farmakologiczne (leki),
- rehabilitację,
- leczenie chirurgiczne (ortopedyczne).
Reumatoidalne zapalenie stawów - edukacja
W zakres edukacji wchodzi wiele programów organizowanych przez fundacje na terenie kraju. Pacjent powinien odbyć rozmowę ze swoim lekarzem, fizjoterapeutą i ewentualnie psychologiem na temat tego, jak radzić sobie z chorobą oraz jak z chorobą danej osoby mają sobie radzić członkowie rodziny. Wskazane jest pogłębianie wiedzy poprzez artykuły popularnonaukowe, grupy wsparcia i rzetelne serwisy internetowe.
Ważne jest, by pacjent rozumiał chorobę i wiedział, jak może starać się ją kontrolować. Pacjent musi być aktywnym członkiem grupy walczącej z chorobą, a nie tylko obserwatorem zdanym całkowicie na działanie lekarza. Dlatego tak ważna jest rozmowa pacjenta z prowadzącym lekarzem i partnerskie stosunki pomiędzy nimi. Ważne jest, by pacjent rozumiał, że frustracja i szukanie alternatywnych sposobów leczenia nie jest wyjściem z sytuacji, tylko ucieczką od problemu.
Reumatoidalne zapalenie stawów - leki
Leczenie farmakologiczne obejmuje kilka grup leków:
1. NLPZ (niesteroidowe leki przeciwzapalne) – działają przeciwbólowo oraz zmniejszają stan zapalny. W przypadku silnych dolegliwości bólowych można rozważyć i przedyskutować z lekarzem stosowanie tzw. opioidowych (narkotycznych) środków przeciwbólowych. Działają silniej przeciwbólowo, ale dają również więcej skutków ubocznych (nie są szczególnie polecane). NLPZ nie powodują zahamowania postępu RZS.
Paracetamol – nie jest NLPZ, nie posiada komponenty przeciwzapalnej, ale działa przeciwbólowo i jako taki może być stosowany do kontroli bólu o małym nasileniu.
2. Glikokortykosterydy (sterydy, GKS) – są bardzo skuteczne w leczeniu RZS, zarówno jeśli chodzi o remisję objawów, jak i hamowanie postępu choroby, ale ze względu na liczne skutki uboczne powinny być stosowane z przerwami i w małych dawkach.
3. Leki modyfikujące przebieg choroby (LMPCh) – posiadają zdolność do modyfikacji i zmiany przebiegu RZS. W większości są tzw. “złotym standardem” w leczeniu RZS, powodując spowolnienie lub nawet zatrzymanie choroby. Leki te dzielimy na konwencjonalne (metotreksat, sulfasalazyna, cyklosporyna) oraz biologiczne (Enbrel, Remicade).
Praktycznie wszyscy chorzy na RZS wymagają do leczenia choroby więcej niż jednego leku, w tym przynajmniej jednego leku modyfikującego przebieg choroby. Leczenie musi być przeprowadzone szybko i w odpowiednich dawkach, by zapewnić maksymalne stłumienie choroby i zminimalizować skutki uboczne leczenia. Niestety LMPCh charakteryzują się dużym spektrum skutków ubocznych.
W chorobie takiej jak RZS pacjent jest zmuszony do przyjmowania dużej ilości leków naraz. Wiele z tych leków obarczonych jest licznymi skutkami ubocznymi. Pacjent powinien od razu zgłaszać swojemu lekarzowi, gdy wystąpią u niego objawy uboczne danej terapii. Wtedy, wspólnie z lekarzem, pacjent może podjąć decyzję, czy dany lek należy odstawić i zamienić na inny. Jednak końcowo to lekarz decyduje, jaki lek dać pacjentowi w zastępstwie preparatu dającego uciążliwe skutki uboczne.
Reumatoidalne zapalenie stawów - rehabilitacja
Rehabilitacja powinna być stosowania w każdym okresie choroby! Co prawda w zaostrzeniach choroby pacjent powinien raczej unikać nadmiernego wysiłku i odpoczywać, ale podczas remisji rehabilitacja (wszelkie ćwiczenia ruchowe) są konieczne. Na rehabilitację składa się:
1. Kinezyterapia – celem jej jest poprawa siły mięśni, zapobieganie powstawaniu zniekształceń i przykurczów oraz zachowanie całościowej sprawności i uniknięcie inwalidztwa. W zakres kinezyterapii wchodzą ćwiczenie ogólnousprawniające, ćwiczenia obejmujące konkretne grupy mięśni, rozluźniające, rozciągające, wykonywane biernie jak i czynnie. Liczba technik kinezyterapii jest duża, dlatego dobrze przygotowany rehabilitant to kolejna, obok lekarza, bardzo ważna osoba w zespole ludzi leczących RZS.
2. Fizykoterapia, w skład której wchodzą m.in. krioterapia, masaże, balneoterapia, elektroterapia, laseroterpia. Takie zabiegi dają efekt przeciwbólowy, przeciwzapalny, rozluźniający, ale powinny być dobierane odpowiednio do ilości czasu i chęci chorego.
3. Wsparcie psychologiczne również jest elementem rehabilitacji. Niestety postępujące zniekształcenia stawów oraz ból są nieodłącznym towarzyszem chorych na RZS. Prowadzi to do postępującego pogorszenia się nastroju, do czego absolutnie nie wolno dopuścić. Kinezyterapia (z rehabilitantem i we własnym zakresie), grupy wsparcia i oczywiście rodzina – te wszystkie elementy wzięte razem bardzo pomagają w przezwyciężeniu barier psychologicznych, radzeniu sobie z chorobą i utrzymaniu kontaktu ze środowiskiem. W efekcie zapobiega to powstawaniu depresji.
Razem ze swoim fizjoterapeutą należy ustalić jak często i jakie ćwiczenia najlepiej będzie wykonywać, by spowolnić i/lub zapobiec postępowi choroby. Ćwiczenia wymagają dużo zaangażowania, siły i czasu, ale z pewnością będą procentowały w postaci poprawy samopoczucia i sprawności ruchowej. Oprócz ćwiczeń, na regularnych sesjach należ ustalić jakie ćwiczenia będzie się wykonywało w domu. Okresowe wyjazdy do sanatoriów również są wskazane. Dają one okazję nie tylko do odpoczynku od codziennych obowiązków, ale również do poznania nowych ludzi radzących sobie z podobnymi lub zgoła odmiennymi problemami. Zapobiega to, związanym z postępującą chorobą, zamykaniu się w sobie. Pobyt w uzdrowisku poprzez szereg zabiegów kinezy- i fizykoterapeutycznych usprawni ruchomość stawów, pomoże zwalczyć ból i zmniejszyć zapalenie.
Reumatoidalne zapalenie stawów - leczenie chirurgiczne (ortopedyczne)
Leczenie chirurgiczne (ortopedyczne) należy rozważyć, gdy bólu nie da się już skutecznie kontrolować maksymalnymi dawkami leków oraz gdy dojdzie do znacznych zniekształceń stawów, które istotnie ograniczają sprawność. W celu doboru odpowiedniego zabiegu pacjent powinien skontaktować się poprzez swojego lekarza prowadzącego z chirurgiem ortopedą.
Reumatoidalne zapalenie stawów - akupunktura i akupresura
Oprócz konwencjonalnych metod leczenia są również alternatywne sposoby walki z chorobą. W pierwszej kolejności należy pamiętać, że nie mogą one być używane zamiennie w stosunku do normalnego leczenia. Co najwyżej mogą być do niego dodatkiem. Z wartych uwagi należy wymienić akupunkturę i akupresurę, które mogą być pomocne w kontroli bólu towarzyszącego RZS. Niestety na sam przebieg choroby i powstawanie zmian stawowych nie mają one wpływu.
Reumatoidalne zapalenie stawów - zapobieganie
Niestety nie znamy sposobów, jakimi możnaby zapobiegać powstawaniu RZS. Wiemy za to, że gdy choroba już się pojawi, kluczowe jest:
- szybkie zgłoszenie się do lekarza,
- szybka diagnoza,
- włączenie leczenia, które wprowadzi chorobę w remisję.
Ze strony pacjenta istotna jest:
- wola walki z chorobą,
- niepoddawanie się sytuacji,
- stosowanie się do zaleceń lekarza i fizjoterapeuty.
Aktywny tryb życia, ćwiczenia, kinezyterapia i fizykoterapia oraz maksymalnie pozytywne nastawienie do życia ułatwią kontrolę choroby.
Pozytywne nastawienie do życia, nie poddawanie się chorobie, współpraca z lekarzem i fizjoterapeutą to podstawa. Należy ustalić ze swoim lekarzem prowadzącym (reumatologiem), jak często należy zgłaszać się na kontrolę i co robić w przypadku zaostrzeń choroby lub pojawienia się skutków niepożądanych stosowanych leków. Razem trzeba spróbować wybrać leki, które pacjent będzie mógł przyjmować w jak najmniej uciążliwych dla siebie porach, oraz w jak największym stopniu samodzielnie (bez potrzeby ciągłego zgłaszania się do ambulatorium).
Reumatoidalne zapalenie stawów - kwestionariusz HAQ
Trzeba pamiętać, że częstsze wizyty u lekarza umożliwiają lepszą kontrolę i śledzenie choroby. Warto monitorować swój stan zdrowia, sprawności i poziom bólu za pomocą prostego, 2-stronicowego kwestionariusza HAQ (Kwestionariusz oceny stanu zdrowia). Należy go wypełniać minimum raz na sześć miesięcy. Częstość wypełniania kwestionariusza można również ustalić z lekarzem. Dane z kwestionariusza umożliwią lekarzowi dokładniejsze śledzenie przebiegu choroby.
Reumatoidalne zapalenie stawów - jak radzić sobie z bólem?
Bardzo ważnym elementem radzenia sobie z RZS jest kontrola bólu. To właśnie on może być czynnikiem ograniczającym skuteczność rehabilitacji. Jak wykazało jedno z badań, ból u pacjentów z RZS jest często niedocenianym problemem. Trzeba pamiętać, że oprócz ograniczania ruchu, przewlekły ból może prowadzić do depresji. Aby zmaksymalizować efekt leczenia przeciwbólowego powinno unikać się stosowania leków wpływających na świadomość (leki opioidowe). Polecanym sposobem walki z bólem jest kombinacja:
- ćwiczeń,
- odpoczynku,
- leków modyfikujących przebieg choroby,
- małych dawek NLPZ (doustne lub miejscowo nakładane w żelu).
Dobrym, domowym sposobem radzenia sobie z bólem o małym nasieniu są naprzemienne natryski ciepło-zimne. Jeśli pojawiają się problemy z kontrolą bólu należy udać się do specjalisty z dziedziny medycyny bólu i wspólnie z nim i reumatologiem ustalić skuteczną taktykę walki z dolegliwościami.
Reumatoidalne zapalenie stawów - jak ułatwić codzienne życie?
W celu odciążenia zajętych przez RZS stawów powstała cała gama urządzeń ułatwiających codzienne życie. Zaczynając od urządzeń pomagających w chodzeniu:
- laski,
- kule,
- chodziki,
- buty ortopedyczne,
poprzez urządzenia pomocne w domu:
- otwieracze do słoików,
- łyżki do butów,
- zapinacze do guzików,
kończąc na przedmiotach ułatwiających higienę osobistą:
- podwyższenie do toalety,
- siedzisko w wannie,
- poręcze przy prysznicu,
- uchylne, a nie odkręcane krany.
Jeśli tylko istnieje taka możliwość, warto wprowadzić wszelkie potrzebne udogodnienia. One również pomogą w walce z chorobą.
Reumatoidalne zapalenie stawów - ćwiczenia
Jeszcze raz należy podkreślić istotność ćwiczeń fizycznych. Ćwiczyć nie wystarczy na zajęciach z fizjoterapeutą. Ćwiczyć należy również w domu:
- ćwiczenia relaksujące,
- rozciągające,
- rozluźniające stawy.
Na stawy zamienione zapalnie (obrzęknięte, zaczerwienione, ocieplone) bardzo dobrze pomagają zimne okłady oraz chłodne prysznice.
Reumatoidalne zapalenie stawów - dieta
Nie istnieją przekonujące dowody, że typ diety wpływa na zaostrzenia i remisje w RZS. Jednak pojawiają się doniesienia, że pewne typy jedzenia mogą “włączać” zaostrzenia choroby. Jeśli podejrzewasz, że jakiś typ jedzenia może wpływać negatywnie na Twój stan zdrowia, najlepszym wyjściem będzie zastosowanie diety eliminacyjnej, czyli wyłączenie określonych dań z Twojego codziennego menu. Również zmniejszenie ilość kwasów omega-6 i zwiększenie omega-3 (np. ryby) wpłynie pozytywnie na Twoje zdrowie.