Zespół Fallota to wrodzona wada serca o złożonym charakterze. W zależności od liczby i rodzaju współistniejących nieprawidłowości wyróżniamy różne typy tego zespołu, tj.:
- trylogię,
- tetralogię,
- pentalogię Fallota.
Najczęstszą postacią jest tetralogia Fallota i temu zaburzeniu poświęcony jest poniższy artykuł.
Medme poleca
Zespół Fallota - wady w budowie serca
W skład tetralogii Fallota wchodzą cztery nieprawidłowości anatomiczne serca i dużych naczyń:
- duży ubytek przegrody międzykomorowej serca (VSD),
- przesunięcie aorty w prawo, w stronę przegrody międzykomorowej (tzw. „aorta jeździec”),
- zwężenie tętnicy płucnej,
- przerost prawej komory serca.
Reklama
Tetralogia Fallota - co to jest?
Tetralogia Fallota stanowi około 6% wszystkich wrodzonych wad serca i jest najczęstszą siniczą wadą serca. Sinica ośrodkowa, czyli niebiesko-szare zabarwienie skóry i błon śluzowych wynikające z nadmiaru odtlenowanej hemoglobiny we krwi, zwykle jest niewidoczna w okresie noworodkowym.
Pojawia się około 3-6 miesiąca życia i stopniowo narasta wraz ze wzrostem dziecka. Wada jest najczęściej rozpoznawana i leczona w okresie niemowlęcym i wczesno dziecięcym. Do rzadkości należą przypadki tetralogii Fallota diagnozowane u młodych dorosłych osób.
Reklama
Tetralogia Fallota - jak do niej dochodzi?
Kluczowym czynnikiem w rozwoju tetralogii Fallota jest nieprawidłowy kierunek wzrastania fragmentu przegrody międzykomorowej. Przesunięcie tzw. części odpływowej przegrody w prawo skutkuje brakiem ciągłości przegrody i powstaniem dużego ubytku (VSD), umożliwiającego przepływ krwi między komorami serca. Przemieszczenie części odpływowej przegrody międzykomorowej prowadzi ponadto do zwężenia ujścia tętnicy płucnej z prawej komory oraz do przesunięcia aorty w prawo.
Następstwem nieprawidłowej budowy serca są zaburzenia w przepływie krwi. Przemieszczona aorta, której ujście znajduje się teraz nad ubytkiem przegrody międzykomorowej, otrzymuje krew zarówno z lewej, jak i prawej komory. Zwężenie tętnicy płucnej powoduje wzrost skurczowego ciśnienia w prawej komorze, która musi wykonać większą pracę, aby przepompować krew przez wąskie ujście tętnicze.
Długotrwałe przeciążenie prawej komory prowadzi stopniowo do przerostu jej mięśnia. Część krwi zgromadzonej w prawej komorze wybiera drogę o mniejszym oporze, przepływając do lewej komory przez ubytek międzykomorowy; powoduje to mieszanie się dobrze utlenowanej krwi z lewej komory z odtlenowaną krwią żylną z komory prawej. Taka mieszana krew jest teraz pompowana do aorty i do tętnic obwodowych.
Reklama
Zespół Fallota - przyczyny
Trudno wskazać czynniki ryzyka charakterystyczne dla zespołu Fallota. Zgodnie z obecną wiedzą, wada występuje częściej u dzieci matek chorujących na fenyloketonurię, które nie przestrzegały diety w czasie ciąży. Kobiety chore na fenyloketonurię, które nie stosują diety na co dzień, powinny rozpocząć żywienie normalizujące stężenie fenyloalaniny we krwi już kilka miesięcy przed zajściem w ciążę, a w czasie ciąży wykonywać regularne badania kontrolne oraz pozostawać pod opieką lekarską.
Zaobserwowano większą częstość przypadków tetralogii Fallota u dzieci z zaburzeniami chromosomalnymi, tj. zespół Downa czy zespół Klinefeltera. U 15% pacjentów stwierdza się zaburzenie genetyczne polegające na utracie fragmentu długiego ramienia chromosomu 22. Przyczyny oraz czynniki ryzyka większości przypadków zespołu Fallota pozostają jednak nieznane, stąd brak jest skutecznych sposobów zapobiegania tej wadzie.
Reklama
Zespół Fallota - objawy
Opisane zaburzenia hemodynamiczne manifestują się w postaci następujących objawów klinicznych:
1. Sinica ośrodkowa – sine zabarwienie widoczne głównie na błonach śluzowych jamy ustnej, w łożysku paznokci oraz na palcach rąk i stóp. Przyczyną jest zwiększone stężenie hemoglobiny odtlenowanej we krwi (>5g/dl), spowodowane przeciekiem krwi z prawej do lewej komory serca oraz zmniejszonym przepływem krwi przez płuca.
2. Napady anoksemiczne – gwałtowne narastanie sinicy z towarzyszącą dusznością i niepokojem; może doprowadzić do omdlenia i drgawek, a nawet zgonu. Napad może być wywołany wysiłkiem fizycznym, stresem, u dzieci może wykazywać związek z płaczem lub karmieniem; częściej występuje również w godzinach porannych.
3. Objaw kucania – zwykle u dzieci, pojawia się po niewielkim wysiłku fizycznym. W czasie kucania dochodzi do zagięcia tętnic kończyn dolnych i wzrostu oporu w krążeniu dużym, co przekłada się na wzrost ciśnienia w lewej komorze i zmniejszenie przecieku prawo-lewego. W efekcie więcej krwi przepływa z prawej komory do płuc, co poprawia jej utlenowanie.
4. Duszność wysiłkowa, ograniczona tolerancja wysiłku – wskutek przewlekłego niedotlenienia. Niedostateczny dowóz tlenu do tkanek uniemożliwia wytworzenie wystarczającej ilości energii potrzebnej dla funkcjonowania organizmu.
5. Kołatanie serca, ból w klatce piersiowej – pojawiają się głównie u osób dorosłych.
6. Opóźnienie rozwoju fizycznego u dzieci.
7. Objawy wynikające z przewlekłego niedotlenienia tkankowego: palce pałeczkowate (przerost paliczków dystalnych), paznokcie w kształcie szkiełka zegarkowego, nadkrwistość, krwioplucie, kamica pęcherzyka żółciowego, zaburzenia czynności nerek, wzrost stężenia kwasu moczowego, czasem napady dny moczanowej.
Obraz kliniczny zależy przede wszystkim od stopnia zwężenia tętnicy płucnej. Niewielkie zwężenie może nawet przebiegać bez sinicy (tzw. różowy Fallot), jednak ta forma wady występuje rzadko. Im większe zwężenie tym bardziej nasilone objawy kliniczne, co daje możliwość wykrycia wady we wczesnym okresie i przeprowadzenia skutecznej interwencji terapeutycznej. Szczególną uwagę należy zwrócić na napady anoksemiczne, które są stanem zagrożenia życia i wymagają natychmiastowego wezwania pogotowia ratunkowego. Największe ryzyko napadu występuje w okresie od 6. miesiąca do 2. roku życia.
Reklama
Zespół Fallota - badania
Opiekę nad pacjentem z tetralogią Fallota sprawuje kardiolog we współpracy z kardiochirurgiem. Wada rozpoznawana jest na podstawie charakterystycznego obrazu klinicznego oraz wyników badań dodatkowych. Okres, w którym zostaje postawiona diagnoza, zależy od stopnia zaburzenia; zwykle im większe są nieprawidłowości w obrębie serca, tym wcześniej można postawić rozpoznanie. Podejrzenie tetralogii Fallota można postawić już na podstawie badań wykonywanych u płodu. Typowo wada rozpoznawana jest u niemowląt i małych dzieci. Zdarza się jednak, że diagnoza stawiana jest dopiero u młodych dorosłych osób, jeśli zaburzenie jest niewielkie, a wcześniej nie przeprowadzono dokładnej diagnostyki.
Badania dodatkowe pomocne w rozpoznaniu tetralogii Fallota, to:
1. Badanie elektrokardiograficzne (EKG) – wykazuje cechy przerostu prawej komory.
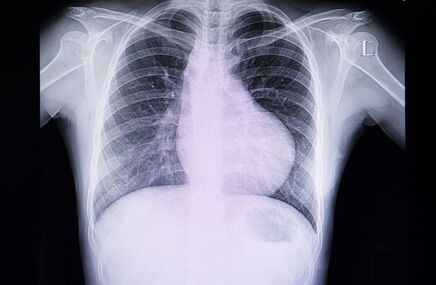
2. Zdjęcie przeglądowe klatki piersiowej (rtg) – charakterystyczna sylwetka serca w kształcie buta (coeur en sabot), wywołana uniesieniem koniuszka serca, poszerzeniem łuku aorty oraz zmniejszeniem cienia pnia płucnego.
3. Badanie echokardiograficzne (echo serca) – najlepsze badanie obrazowe, pozwalające na dokładną ocenę zmian morfologicznych w obrębie serca oraz stopnia nasilenia zaburzeń przepływu krwi.
4. Angiokardiografia – wykonywana w przypadkach niejasnych oraz celem dokładnej oceny ciężkości wady i współistniejących zaburzeń (np. w obrębie tętnic wieńcowych) przed zabiegiem operacyjnym.
Wykonywane są również badania laboratoryjne, w których obserwuje się zmiany wtórne do przewlekłego niedotlenienia tkanek (np. nadkrwistość).
W czasie rozmowy z lekarzem warto poruszyć temat przebiegu choroby, aby wiedzieć, jakich objawów należy się spodziewać. Szczególnie istotne może być uzyskanie wskazówek, jak rozpoznać napad anoksemiczny oraz jakie postępowanie należy wtedy podjąć. Ważne jest również uzyskanie informacji o tym, kiedy należy przeprowadzić zabieg chirurgiczny, jak należy się do niego przygotować oraz jakie badania są konieczne w celu kontroli skuteczności zabiegu i jego ewentualnych powikłań.
Reklama
Zespół Fallota - leczenie
Leczenie tetralogii Fallota polega na chirurgicznej korekcji wady, wykonywanej metodą jedno- lub dwuetapową.
Korekcja jednoetapowa (zabieg radykalny) polega na jednoczasowym zamknięciu ubytku w przegrodzie międzykomorowej za pomocą łaty z tworzywa sztucznego oraz poszerzeniu drogi odpływu z prawej komory. Operacja jest złożona i wykonywana w krążeniu pozaustrojowym. Jeśli warunki anatomiczne w obrębie serca (np. niedorozwój pnia płucnego) lub stan ogólny dziecka nie pozwalają na wykonanie zabiegu radykalnego, przeprowadza się operację metodą dwuetapową. W pierwszym etapie wykonuje się najczęściej zespolenie systemowo-płucne (typu Blalocka i Taussig, Watersona, Potta), czyli połączenie między aortą lub jej odgałęzieniami a tętnicą płucną, które poprawia przepływ krwi przez naczynia płucne. Celem jest uzyskanie lepszego utlenowania krwi i poprawa stanu pacjenta. Po kilku latach wykonuje się reoperację, podczas której przeprowadza się pełną korekcję wady.
Wybór odpowiedniego momentu na przeprowadzenie operacji zależy od zaawansowania wady i stanu pacjenta. Zwykle zabieg wykonywany jest między 6. miesiącem a 2. rokiem życia. Jeśli stan pacjenta jest ciężki, konieczna może okazać się wcześniejsza interwencja, zwłaszcza jeśli wystąpił napad anoksemiczny. Nie należy zwlekać z wykonaniem operacji, gdyż śmiertelność wśród nieoperowanych chorych rośnie wraz z wiekiem (25% w 1. roku życia vs 70% do 10. roku życia). Śmiertelność okołooperacyjna wynosi około 5%. Po leczeniu należy stosować profilaktykę infekcyjnego zapalenia wsierdzia.
Napad anoksemiczny - pierwsza pomoc
Osobny problem stanowi leczenie napadów anoksemicznych. W czasie napadu należy:
- położyć dziecko w pozycje z kolanami przygiętymi do brzucha (pozycja kolankowo-łokciowa), aby zwiększyć opór obwodowy i tym samym poprawić przepływ płucny
- podać tlen do oddychania
- podać morfinę (może przerwać napad).
W profilaktyce napadów anoksemicznych stosowane są beta-blokery (propranolol).
Zespół Fallota - życie po operacji
Leczenie operacyjne przynosi poprawę stanu pacjenta w ponad 90% przypadków. Osoby po korekcji zespołu Fallota mogą prowadzić normalny tryb życia i podejmować wysiłek fizyczny bez ograniczeń, jeśli nie stwierdza się powikłań operacji oraz innych zaburzeń.
Część chorych odczuwa jednak:
- zmniejszoną tolerancję wysiłku,
- duszność wysiłkową,
- kołatania serca;
mogą pojawić się również omdlenia. Objawy te często rozwijają się stopniowo, nawet po wielu latach od operacji i mogą wynikać z odległych następstw wady i jej leczenia. Należy tu m.in. nadciśnienie płucne, niedomykalność zastawki tętnicy płucnej czy niewydolność serca. Częste są również zaburzenia rytmu serca, które zwiększają ryzyko nagłej śmierci sercowej.
Z powyższych względów pacjenci po korekcji tetralogii Fallota muszą pozostawać pod opieką kardiologa i wykonywać regularnie badania kontrolne:
- EKG spoczynkowe,
- EKG metodą holterowską,
- rtg klatki piersiowej,
- badanie echokardiograficzne.
Dopiero prawidłowe wyniki badania fizykalnego oraz wymienionych badań dodatkowych umożliwiają bezpieczne podejmowanie aktywności fizycznej.
Jakość życia pacjentów po korekcji zespołu Fallota zależy w dużej mierze od nich samych; tylko regularna kontrola oraz zgłoszenie się do lekarza w razie wystąpienia niepokojących, nawet dyskretnych objawów daje możliwość wczesnego wykrycia powikłań i podjęcia odpowiedniego działania we właściwym momencie. Czas odgrywa tu istotną rolę, gdyż niektóre powikłania (np. niewydolność serca w przebiegu niedomykalność zastawki tętnicy płucnej) po pewnym czasie stają się nieodwracalne
Zespół Fallota - najczęściej zadawane pytania
1. Jak długo można żyć z zespołem Fallota bez operacji?
Czas przeżycia zależy od stopnia ciężkości wady i generalnie maleje wraz z wiekiem. Do 40. roku życia przeżywa około 5% nieoperowanych chorych.
2. Czy korekcja chirurgiczna zapewnia powrót do zdrowia?
W większości przypadków zabieg operacyjny daje dobre efekty w postaci przywrócenia prawidłowego przepływu krwi, ustąpienia objawów i poprawy stanu pacjenta. Ze względu na liczne późne następstwa samej wady oraz jej leczenia, chorzy są narażeni na większe ryzyko chorób sercowo-naczyniowych i powinni pozostawać pod stałą opieką kardiologa.
3. Czy stan po operacji tetralogii Fallota może stanowić zagrożenie dla kobiety ciężarnej?
Generalnie ciąża nie jest przeciwwskazana, o ile nie występują powikłania, a wyniki badań kontrolnych są dobre. Pacjentka powinna pozostawać pod opieką kardiologa przez cały okres ciąży.
4. Choruję na fenyloketonurię i zaszłam w ciążę, której nie planowałam. Czy moje dziecko może urodzić się z zespołem Fallota?
Wysokie stężenie fenyloalaniny we krwi matki rzeczywiście jest czynnikiem ryzyka rozwoju tetralogii Fallota u dziecka; nie można jednak stwierdzić, że wada ta na pewno się rozwinie. W opisanym przypadku należy jak najszybciej zgłosić się do najbliższej poradni chorób metabolicznych w celu ustalenia dalszego postępowania.