POChP jest to przewlekła, postępująca choroba, charakteryzująca się zwężeniem światła oskrzeli. Jest wynikiem odpowiedzi zapalnej na szkodliwe czynniki, z których najważniejszym jest dym tytoniowy.
Reklama
Przewlekła obturacyjna choroba płuc a astma
To, co odróżnia tę chorobę od astmy (w której także dochodzi do zwężenia światła oskrzeli w odpowiedzi na czynniki zapalne), to niecałkowita odwracalność zwężenia po zastosowaniu leków rozkurczających oskrzela.
Na przewlekłą obturacyjną chorobę płuc składają się:
- przewlekłe zapalenie oskrzeli,
- rozedma płuc.
Reklama
POChP- zachorowalność
Co dziesiąty Polak po 40. roku życia cierpi na POChP. Zachorowalność wśród mężczyzn i kobiet jest podobna. U osób po 45. roku życia przewlekła obturacyjna choroba płuc zajmuje 4. lub 5. przyczynę zgonów.
Reklama
Przewlekła obturacyjna choroba płuc - przyczyny i czynniki ryzyka
Przyczyną POChP jest uszkodzenie płuc wywołane: przewlekłym zapaleniem oskrzeli oraz rozedmą płuc.
- Przewlekłe zapalenie oskrzeli wywołane jest szkodliwymi czynnikami przenikającymi do płuc na drodze wziewnej.
- Rozedma płuc – to znaczy zniszczenie ścian pęcherzyków płucnych z wytworzeniem jam wypełnionych powietrzem, co powoduje utrudnienia w wymianie gazowej.
Około 90% przypadków POChP spowodowanych jest paleniem tytoniu, stanowi ono najważniejszy czynnik ryzyka. Najbardziej chorobotwórcze jest palenie papierosów. Palenie fajki i cygar również sprzyja powstawaniu choroby, ale w mniejszym stopniu. Bierne wdychanie dymu tytoniowego także stanowi czynnik chorobotwórczy.
Ponadto czynnikami szkodliwymi są:
- narażenie zawodowe na pyły i substancje szkodliwe,
- zanieczyszczenia powietrza,
- przebywanie w słabo wentylowanych pomieszczeniach.
Dodatkowo wpływ na powstawanie choroby wywierają czynniki osobnicze, takie jak:
- czynniki genetyczne,
- genetyczny niedobór α1-antytrypsyny (białko, które blokuje enzym niszczący włókna miąższu płuc),
- nieswoista nadreaktywność oskrzeli,
- mała masa urodzeniowa,
- nawracające zakażenia układu oddechowego w dzieciństwie
Jeśli u osoby w wieku > 40 lat występują wyżej wymienione objawy może to sugerować przewlekłą obturacyjną chorobę płuc. Należy zgłosić się do lekarza w celu wyjaśnienia przyczyn dolegliwości. Można zgłosić się do swojego lekarza rodzinnego bądź internisty, który w miarę potrzeby będzie kierował cię do specjalisty chorób płuc (pulmonologa).
Zobacz wideo: Nowotwór płuc groźny dla palacza
Reklama
Przewlekła obturacyjna choroba płuc – klasyfikacja pod względem objawów
1. Łagodna
- przewlekły kaszel z odkrztuszaniem plwociny,
- funkcja płuc zachowana FEV1 80% lub więcej.
2. Umiarkowana
- przewlekły kaszel z odkrztuszaniem dużej ilości plwociny,
- duszność nasilająca się podczas wysiłku,
- epizody zaostrzeń choroby,
- FEV1 50%-79%.
3. Ciężka
- przewlekły kaszel z dużą ilością odkrztuszanej plwociny,
- duszność,
- utrata wagi ciała,
- FEV1 30-49%,
- nawracające zaostrzenia choroby.
4. Bardzo ciężka
- przewlekły kaszel z dużą ilością odkrztuszanej plwociny,
- duszność,
- utrata wagi ciała,
- sinica skóry: ust, palców,
- obrzęki nóg,
- uczucie pełności w brzuchu,
- nawracające zaostrzenia choroby zagrażające życiu,
- FEV1 < lub = 30%.
Reklama
Objawy POChP
Zgłaszane przez pacjenta:
- przewlekły kaszel,
- odkrztuszanie plwociny – najbardziej obfite rano, po przebudzeniu,
- duszność – początkowo przy wysiłku, później w miarę postępu choroby może pojawić się duszność spoczynkowa.
Stwierdzane przez lekarza w badaniu:
- przedłużony wydech,
- ściszony szmer pęcherzykowy,
- wypuk nadmiernie jawny,
- zmniejszona ruchomość oddechowa przepony,
- wdechowe ustawienie klatki piersiowej,
- w badaniu osłuchowym klatki piersiowej: występowanie świstów i furczeń,
- w spirometrii spadek wskaźnika Tiffneau (FEV1/VC): nasilonej objętości wydechowej pierwszosekundowej.
Osoby chore na POChP można podzielić na dwie grupy:
Są to tak zwani:
- „sini dmuchacze”: chorzy, u których występuje zmniejszone utlenowanie krwi, odczuwają mniej nasiloną duszność, stosunkowo dobrze tolerują wysiłek fizyczny. Choroba doprowadza u tych pacjentów do choroby serca w postaci przewlekłej niewydolności prawokomorowej. Rozwinięta niewydolność serca może prowadzić do zgonu,
- „różowi sapacze”: u tych chorych utlenowanie krwi utrzymuje się w normie, dzięki zwiększeniu napędu oddechowego (szybki oddech). Pacjent odczuwa stałą duszność, źle toleruje wysiłek fizyczny. Stadium zaostrzenia może prowadzić do ostrej niewydolności oddechowej i śmierci.
Reklama
Przewlekła obturacyjna choroba płuc – pomoc w nagłych przypadkach
Kiedy dzwonić po pogotowie?
Dzwoń na pogotowie (999 lub 112) zawsze jeśli wystąpi:
- bezdech,
- umiarkowana lub nasilona duszność, problemy z oddychaniem,
- nowy ból w klatce piersiowej, uciskający, gniotący, który nasila się w czasie wysiłku i nie zależy od oddychania lub inne objawy zawału mięśnia sercowego,
- wymioty, po których pojawi się uczucie osłabienia, jakby za chwilę miała nastąpić utrata przytomności.
Zgłoś się do swojego lekarza natychmiast lub na izbę przyjęć, gdy zauważysz u siebie:
- krwioplucie – jeśli w odkrztuszanej plwocinie znajduje się duża ilość krwi,
- nagła, szybko narastająca duszność lub świszczący oddech,
- nowy ból w klatce piersiowej,
- kaszel nasilony bardziej niż zwykle, szczególnie jeśli zauważysz większą ilość wykrztuszanej plwociny lub zmianę jej zabarwienia,
- opuchliznę nóg lub brzucha lub narastanie opuchlizny dotychczas występującej,
- gorączkę > 38°C,
- objawy grypy.
Jeśli objawy takie jak:
- kaszel,
- wykrztuszanie plwociny,
- duszność
nagle się pogorszą, może to świadczyć o zaostrzeniu choroby. Szybkie leczenie może uchronić przed hospitalizacją.
Reklama
Przewlekła obturacyjna choroba płuc – kiedy ponownie zgłosić się do lekarza
Zgłoś się do swojego lekarza na wizytę, jeśli:
- lek, który do tej pory działał, przestał przynosić poprawę,
- objawy powoli się pogarszają, a nie byłeś/aś ostatnio u lekarza,
- jesteś przeziębiony/a i: gorączka utrzymuje się dłużej niż 2-3 dni, pojawiają się duszności, które stopniowo narastają, kaszel staje się bardziej dokuczliwy lub trwa ponad 7-10 dni,
- nie rozpoznano u ciebie POChP, ale masz objawy i historię nałogowego palenia tytoniu,
- kaszel z wykrztuszaniem plwociny, która zawiera małą ilość krwi.
Przewlekła obturacyjna choroba płuc – o co pytać lekarza?
Porozmawiaj ze swoim lekarzem:
- leczeniu uzależnienia od palenia tytoniu,
- corocznych szczepieniach na grypę,
- szczepieniu przeciwko pneumokokom,
- rehabilitacji oddechowej dla osób chorych na POChP.
Przewlekła obturacyjna choroba płuc – dym tytoniowy
Czynniki szkodliwe, z których głównym jest dym tytoniowy, powodują stan zapalny, który uszkadza komórki nabłonka dróg oddechowych oraz wzrost liczby gruczołów śluzowych. Uszkodzone komórki nabłonka nie są w stanie usuwać wydzieliny, skutkuje to zaleganiem śluzu w obrębie drzewa oskrzelowego, gdzie mogą mnożyć się mikroorganizmy chorobotwórcze, wywołując przewlekły stan zapalny. Zalegająca wydzielina ogranicza przepływ powietrza przez drogi oddechowe, powodując rozdęcie płuc i upośledzenie wymiany gazowej.
Przewlekła obturacyjna choroba płuc – które czynniki można ograniczyć?
Modyfikowalne:
- palenie tytoniu – 90% przypadków POChP,
- narażenie zawodowe na pyły i substancje szkodliwe,
- zanieczyszczenia powietrza,
- przebywanie w słabo wentylowanych pomieszczeniach.
Niemodyfikowalne:
- czynniki genetyczne,
- genetyczny niedobór α1-antytrypsyny (białko, które blokuje enzym niszczący włókna miąższu płuc),
- nieswoista nadreaktywność oskrzeli,
- mała masa urodzeniowa,
- nawracające zakażenia układu oddechowego w dzieciństwie.
Przewlekła obturacyjna choroba płuc - badania
Na początku choroby lekarz może nie stwierdzić żadnych odchyleń od normy. Kiedy choroba jest już zaawansowana, obserwuje się:
- przedłużony wydech (normalnie wydech jest 2 razy dłuższy od wdechu),
- ściszony szmer pęcherzykowy,
- wypuk nadmiernie jawny,
- zmniejszona ruchomość oddechowa przepony,
- tak zwane wdechowe ustawienie klatki piersiowej.
W badaniu osłuchowym mogą wystąpić świsty i furczenia.
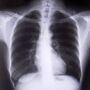
Lekarz po wykonaniu badania fizykalnego, by rozpoznać POChP, zaleci badania, które potwierdzą lub wykluczą chorobę. Najczęściej w pierwszej kolejności wykonywane są RTG klatki piersiowej i spirometria.
Następnie:
- gazometria,
- pulsoksymetria,
- EKG.
Testy wykonywane regularnie po rozpoznaniu choroby:
- spirometria,
- gazometria,
- RTG klatki piersiowej lub EKG.
Przewlekła obturacyjna choroba płuc – ocena czynności płuc
- Spirometria
Badanie rozstrzygające diagnozę przewlekłej obturacyjnej choroby płuc. Spirometria jest badaniem mającym na celu ocenę objętości i pojemności płuc, ich funkcji, a także bada przepływy powietrza w drogach oddechowych podczas cyklu oddechowego (wdech i wydech). Daje to możliwość oceny drożności dróg oddechowych.
Konieczna do wykonania przy:
- diagnozowaniu chorób płuc – astmy i przewlekłej obturacyjnej choroby płuc,
- po operacjach płuc,
- do oceny leczenia chorób dróg oddechowych.
Spirometr to urządzenie, przy pomocy którego wykonywane jest badanie. Podczas badania pacjent oddycha przez usta. Nos jest zatkany przez specjalny zacisk, do ust przykładany jest ustnik połączony ze spirometrem.
Przed wykonaniem pomiarów pacjent oddycha swobodnie przez ustnik. Następnie proszony jest o wykonanie maksymalnego wdechu, a później maksymalnego wydechu i powrót do normalnego toru oddychania. W ten sposób wykonywany jest pomiar pojemności życiowej płuc (VC) oraz nasilonej objętości wydechowej pierwszosekundowej (FEV1). Ocena tych wartości porównywana jest z normami dla wieku oraz wykorzystywana przy diagnozowaniu chorób płuc, między innymi astmy i przewlekłej obturacyjnej choroby płuc. Osoba prowadząca badanie instruuje badanego, jak należy oddychać podczas wykonywania kolejnych pomiarów.
Stosunek FEV1/FVC to tak zwany wskaźnik Tiffneau, pozwala ocenić, jaki procent objętości powietrza wydychanej przepływa przez drogi oddechowe podczas pierwszej sekundy nasilonego wydechu. Przy zwężonych drogach oddechowych wartość wskaźnika będzie obniżona. Zmniejszenie wskaźnika obserwuje się zarówno w astmie, jak i POChP.
- Zmienność PEF
Aby zróżnicować te dwie choroby (astmę i POChP), wykonuje się ponowną spirometrię po inhalacji leku rozszerzającego oskrzela i porównuje się z pierwszym wynikiem spirometrii. Jeśli po inhalacji leku (np. salbutamolu) nie nastąpi wzrost wskaźnika Tiffneau > 0,70, rozpoznaje się POChP. Badanie jest bezbolesne, bezpieczne, nie wymaga specjalnego przygotowania.
- Pletyzmografia
Badanie pozwalające ocenić objętość zalegającą – objętość powietrza, która pozostaje w płucach po wykonaniu maksymalnego wydechu, czynnościową pojemność zalegającą – objętości gazu zawartego w klatce piersiowej oraz całkowitą objętość płuc. W rozedmie pojemność zalegająca ulega znacznemu zwiększeniu.
Podczas badania pacjent oddycha przez usta. Nos jest zatkany, przez specjalny zacisk do ust przykładany jest ustnik połączony ze spirometrem. Pacjent znajduje się w szczelnie zamkniętej oszklonym kabinie, co pozwala na zachowanie stałej objętości powietrza wewnątrz i na tej podstawie można wykonać obliczenia.
- Ocena zdolności dyfuzji gazów w płucach
Badanie niebolesne, nieinwazyjne. Zdolność dyfuzyjna określa objętość gazu dyfundującego przez błonę w jednostce czasu przy różnicy ciśnień cząstkowych gazów pomiędzy powietrzem w pęcherzykach płucnych a krwią. Zdolność dyfuzyjna zależy od: właściwości błon, powierzchni i rozpuszczalności gazów. W zaawansowanym stadium przewlekłej obturacyjnej choroby płuc następuje zmniejszenie dyfuzji gazów.
- Test 6-minutowego marszu
Proste, bezpieczne badanie nieinwazyjne. Badanie pozwala ocenić tolerancję wysiłku fizycznego, takiego, który jest wykonywany przy codziennych czynnościach. Pacjent maszeruje po korytarzu lub na bieżni ruchomej przez 6 minut, sam narzuca tempo wysiłku. Podczas testu może zatrzymać się odpocząć Do wykonania testu potrzebne są: stoper, pulsoksymetr do pomiaru saturacji, ciśnieniomierz, kwestionariusz Borga do subiektywnej oceny duszności.
Przed badaniem pacjent jest ważony, mierzony, wykonywany jest pomiar tętna ciśnienia krwi, saturacja. Pacjent przed rozpoczęciem badania odpoczywa przez 10 minut w pozycji siedzącej, a do 2 godzin przed nie powinien wykonywać żadnego wysiłku fizycznego.
Podczas badania oceniane są: tętno, wysycenie krwi tlenem (saturację), ciśnienie krwi, dystans marszu, średnią prędkość marszu, wydatek energetyczny wyrażony w równoważnikach metabolicznych (MET). Rejestruje się także liczbę i długość przerw w trakcie testu, ocenia się nasilenie duszności i zmęczenia w skali Borga.
Przewlekła obturacyjna choroba płuc – badania obrazowe
Jest to badanie szybkie, niedrogie, niebolesne. Pozwala ocenić obraz pól płucnych, które w POChP ujawnia niskie ustawienie przepony, większą przejrzystość płuc, powiększenie prawej komory. Badanie polegające na przechodzeniu przez klatkę piersiową pacjenta promieni rentgenowskich. Wysyłane przez lampę promieniowanie X jest pochłaniane przez tkanki badanego i rzutowane na prostopadłą płaszczyznę z detektorem tych promieni.
Opis badania: Badania nie należy się obawiać, jest bezbolesne i szybkie. Pacjent proszony jest o rozebranie się od pasa w górę. Badanie wykonuje się najczęściej w projekcji tylno-przedniej. To znaczy, że lampa rentgenowska znajduje się za pacjentem, a klisza rentgenowska przed. Podczas badania pacjent stoi przodem do płaszczyzny z kliszą rentgenowską, broda oparta jest o specjalną podpórkę, ręce oparte są na biodrach, ramiona opuszczone, łokcie skierowane do przodu, również oparte o płaszczyznę przed pacjentem. Gdy pacjent jest już ustawiony tak jak należy, technik wychodzi do sąsiedniego pomieszczenia, pacjentowi poleca wykonać głęboki wdech i zatrzymać go. Podczas gdy pacjent pozostaje nieruchomy, następuje naświetlanie klatki piersiowej promieniami rentgenowskimi.
Inne projekcje badania to projekcja boczna oraz skośna. Wówczas pacjent stroną chorą zwrócony jest w kierunku lampy rentgenowskiej, a ramiona i broda są uniesione. Czasem u chorych leżących wykonuje się badanie rentgenowskie tzw. przyłóżkowe – w projekcji przednio-tylnej.
Przed badaniem należy zgłosić: ostatnio wykonywane zdjęcia rentgenowskie oraz w przypadku kobiet – ciążę. U kobiet będących w drugiej połowie cyklu miesiączkowego (po owulacji), u których zaistniała możliwość zapłodnienia, badanie nie powinno być wykonywane.
- Tomografia komputerowa (Tomografia komputerowa wysokiej rozdzielczości)
W diagnostyce przewlekłej obturacyjnej choroby płuc w celu wyjaśnienia wątpliwości wykorzystywana jest tomografia komputerowa wysokiej rozdzielczości. Ukazuje ona dokładny obraz miąższu płucnego, typ rozedmy i dokładną lokalizację pęcherzy rozedmowych.
Badanie to pozwala na uzyskanie warstwowych zdjęć klatki piersiowej. Podobnie jak RTG wykorzystuje promieniowanie rentgenowskie. Aby wykonać tego typu obrazy, lampa rentgenowska oraz kaseta z kliszą rentgenowską są w zsynchronizowanym ruchu, podczas gdy pacjent pozostaje nieruchomy.
Opis badania: Tomograf komputerowy składa się ze stołu, na którym układany jest pacjent, obręczy (w której znajduje się lampa rentgenowska oraz detektory promieniowania) oraz konsoli, programującej badanie. Wspomniana obręcz jest dużej średnicy i stosunkowo małej szerokości, dlatego osoby obawiające się małych przestrzeni nie powinny się czuć zaniepokojone.
Pacjent proszony jest o rozebranie się od pasa w górę i ułożenie się na stole, który podczas badania będzie przesuwał się w kierunku wnętrza obręczy. Podczas badania pacjent jest instruowany o sposobie zachowania się.
Przed badaniem należy zgłosić: ostatnio wykonywane zdjęcia rentgenowskie oraz w przypadku kobiet – ciążę. U kobiet będących
w drugiej połowie cyklu miesiączkowego (po owulacji), u których zaistniała możliwość zapłodnienia, badanie nie powinno być wykonywane. Jeśli wymaga tego badanie pacjentowi podany zostaje kontrast – może być podawany dożylnie lub do jamy ciała.
Przewlekła obturacyjna choroba płuc – badania laboratoryjne
- Morfologia krwi obwodowej
Ocena morfologii i rozmazu krwi pobranej z żyły obwodowej pacjenta.
U chorych z zaburzeniami utlenowania krwi może dochodzić do wzrostu liczby erytrocytów – czerwonych krwinek (hematokryt > 55%). U części pacjentów dochodzi do niedokrwistości na tle choroby przewlekłej.
- Pulsoksymetria i gazometria
Badania wykonuje się w niewydolności oddechowej oraz oceniając ciężkość zaostrzeń POChP. Pulsoksymetr – urządzenie w postaci klipsa zakładanego na palec u ręki. Badanie ma na celu ocenę tętna oraz utlenowania krwi. Mówi nam, jaki procent hemoglobiny wysycony jest tlenem. Badanie nieinwazyjne, całkowicie bezpieczne.
Gazometria – badanie polega na pobraniu krwi tętniczej lub arterializowanej krwi włośniczkowej, rzadziej pobiera się krew żylną. Badanie pozwala na ocenię wymiany gazowej oraz równowagi kwasowo-zasadowej.
Krew tętnicza pobierana jest najczęściej z tętnicy promieniowej (okolica nadgarstka), czasami z tętnicy łokciowej, ramieniowej bądź udowej. Podczas badania pacjent leży albo gdy nakłucie wykonywane jest na kończynie górnej, pacjent siedzi.
Skórę przemywa się środkiem dezynfekcyjnym, następnie wprowadza się igłę pod kątem 45°, dochodząc do tętnicy w strzykawce, pojawia się pulsujący wypływ krwi, pobiera się 1 ml. Po pobraniu krwi tętnicę uciska się do ustąpienia krwawienia. Tętnicę promieniową uciska się > 5 minut, udową i ramienną > 10-15 minut.
Pobranie arterializowanej krwi włośniczkowej z opuszki palca lub płatka ucha. Miejsce nakłucia jest ogrzewane, następnie nakłuwa się skórę tak, by wypłynęła kropla krwi. Napełnia się krwią dwie cienkie szklane kapilary pilnując, by nie wprowadzić do nich powietrza. Do kapilar wprowadza się metalowe pręciki, końce kapilary zamyka się szczelnie zatyczkami i miesza się krew za pomocą magnesu.
Wyniki badania: O niewydolności oddechowej może świadczyć obniżenie ciśnienia parcjalnego tlenu (PaO2 < 60 mm Hg), czemu może towarzyszyć wzrost ciśnienia parcjalnego dwutlenku węgla (PaCO2 > 50 mmHg), gdy pacjent oddycha powietrzem atmosferycznym.
- Badanie plwociny
Badanie wykonywane, gdy plwocina wykazuje cechy mogące wskazywać na infekcję bakteryjną, jest gęsta, żółta lub zielona. Plwocina – to odkrztuszana i odpluwana wydzielina dróg oddechowych. Badanie całkowicie bezpieczne, nieinwazyjne, bezbolesne. Plwocina poddawana jest analizie: cytologicznej (ocena ilościowa i jakościowa komórek), mikrobiologicznej (bakteriologicznej) oraz biochemicznej (skład chemiczny).
W przypadku badań w kierunku raka płuca znaczenie ma badanie cytologiczne plwociny, które pozwala wykryć komórki nowotworowe. Nie zawsze jednak to się udaje. Badanie polega na pobraniu plwociny do specjalnego pojemnika. Przed badaniem należy umyć zęby, ewentualnie wyjąć protezę zębową oraz przepłukać usta. Należy zwrócić uwagę, by pobrana wydzielina nie była śliną: produktem gruczołów ślinowych w jamie ustnej, którą można odpluć bez odkrztuszania.
- Badanie niedoboru α1 antytrypsyny
Chorzy niepalący, < 45 letni z wywiadem rodzinnym w kierunku POChP.
Przewlekła obturacyjna choroba płuc – pozostałe badania
- EKG
Badanie elektrokardiograficzne polega na rejestracji i zapisie zmian potencjałów elektrycznych podczas pracy serca.
- Echo serca
Jest to badanie ultrasonograficzne (USG) wykorzystujące fale ultradźwiękowe do zobrazowania narządów wewnątrz ciała. U chorych
z wieloletnią przewlekłą obturacyjną chorobą płuc w badaniach EKG oraz Echo serca można zauważyć cechy poszerzenia prawej komory.
Przewlekła obturacyjna choroba płuc - leczenie
Choroba jest nieuleczalna, do końca życia należy przewlekle przyjmować leki.
Usunięcie czynników ryzyka:
- Zaprzestanie palenia,
- Unikanie zanieczyszczeń.
Przewlekła obturacyjna choroba płuc – leczenie przewlekłe i farmakoterapia
Leki rozszerzające oskrzela: β2-mimetyki, przeciwcholinergiczne, metyloksantyny, glikokortykosteroidy wziewne – u niektórych pacjentów, by zapobiec zaostrzeniom. Większą skuteczność ma łączne zastosowanie sterydu wziewnego i β2-mimetyku niż stosowanie tych leków oddzielnie. Ponadto morfina:
- Chorzy w zaawansowanej chorobie ze znacznym nasileniem duszności leczonych paliatywnie,
- Tlenoterapia.
Leczenie tlenem jest konieczne u pacjentów ze znacznym zaawansowaniem choroby w stadium przewlekłej niewydolności oddechowej. Tlenoterapia poprawia przeżywalność, ma wpływ na zwiększenie tolerancji wysiłku fizycznego i poprawia samopoczucie chorego i jego stan psychiczny.
Przewlekła obturacyjna choroba płuc – leczenie zaostrzeń
Zaostrzenie POChP: nagłe nasilenie duszności, kaszlu, zwiększenie odkrztuszania plwociny.
Przyczyny zaostrzeń:
- zakażenie,
- zanieczyszczenia powietrza,
- zatorowość płucna,
- odma opłucnowa – np. pęknięcie pęcherza rozedmowego,
- płyn w jamie opłucnej,
- niewydolność serca,
- uraz klatki piersiowej,
- leki,
- niestosowanie się do zaleceń lekarskich.
W zależności od nasilenia objawów chory może być leczony w domu bądź hospitalizowany.
Stosuje się:
- leki rozszerzające oskrzela,
- sterydy,
- antybiotykoterapię.
U chorych leczonych w szpitalu:
- tlen
- nawadnianie (dożylne),
- odpowiednie żywienie,
- leki przeciwkrzepliwe, jako profilaktyka przeciwzakrzepowa,
- ułatwianie odkrztuszania wydzieliny – drenaż ułożeniowy, oklepywanie klatki piersiowej, ćwiczenia oddechowe, wywoływanie kaszlu.
Przewlekła obturacyjna choroba płuc - operacja
W celu poprawy jakości życia chorych, zmniejszenia duszności oraz zwiększenia wydolności oddechowej można rozważyć:
- Wycięcie pęcherzy rozedmowych – gdy pęcherz jest na tyle duży, że uciska miąższ płuca – operacja rzadko wykonywana.
- Operację zmniejszenia objętości płuc – usunięcie części zniszczonego płuca, żeby funkcjonująca część płuca mogła funkcjonować prawidłowo (w zaawansowanej rozedmie).
- Przeszczep płuc – w zaawansowanym stadium choroby, przy nieodwracalnej niewydolności oddechowej
Rehabilitacja w POChP
Rehabilitacja ma zasadnicze znaczenie w opiece nad pacjentami z przewlekłą obturacyjną chorobą płuc. Poprawia jakość życia, wydolność oddechową, powoduje zmniejszenie duszności. Rehabilitacja obejmuje:
- ćwiczenia oddechowe,
- ćwiczenia fizyczne,
- edukację chorego,
- zaprzestanie palenia,
- wsparcie psychiczne,
- edukację na temat właściwego żywienia, co ma duże znaczenie, gdyż niedożywienie łączy się ze zwiększeniem ryzyka zgonu.
Przewlekła obturacyjna choroba płuc – zapobieganie
Sposoby zapobiegania to m.in.:
- Zaprzestanie palenia tytoniu – bardzo ważne!
- Unikanie biernego palenia,
- Unikanie narażenia na zanieczyszczenia powietrza,
- Zachowanie aktywności fizycznej,
- Unikanie zakażeń – częste mycie rąk, unikanie przebywania wśród chorych osób,
- Szczepienie przeciwko grypie (co roku),
- Szczepienie przeciwko zakażeniom pneumokokowym,
- Jeść regularnie – utrzymywać zdrową dietę.
Przewlekła obturacyjna choroba płuc – obserwacja zmian
Choroba ma charakter postępujący i ma różny przebieg u różnych osób. Jednak pacjent i jego zachowania zdrowotne mają znaczący wpływ na jej przebieg. Decydujące znaczenie ma zaprzestanie palenia papierosów. U palaczy choroba postępuje o wiele szybciej niż u osób niepalących. Chorzy na przewlekłą obturacyjną chorobę płuc najczęściej pozostają pod opieką lekarza rodzinnego i pulmonologa.
W celu oceny postępu choroby należy zwracać uwagę na dynamikę zmian obecnych objawów, pojawienie się nowych oraz ilość epizodów zaostrzeń choroby.
Obserwacja choroby polega na:
- Wykonywaniu kontrolnej spirometrii co 1-2 lata,
- Oceny efektów leczenia,
- Wykonywaniu gazometrii (oceny utlenowania krwi) u chorych przewlekle leczonych tlenem.
Jeśli pacjent był hospitalizowany z powodu zaostrzenia POChP, lekarz wyznaczy wizytę kontrolną po 4 tygodniach od wypisania ze szpitala.
Skala, która służy do oceny nasilenia duszności, nazywana jest skalą MRC (Medical Research Council):
0 – duszność występuje jedynie podczas dużego wysiłku fizycznego,
1 – duszność występuje podczas szybkiego marszu po płaskim terenie lub wchodzenia na niewielkie wzniesienie,
2 – z powodu duszności chory chodzi wolniej niż rówieśnicy lub idąc we własnym tempie po płaskim terenie musi się zatrzymać dla nabrania tchu
3 – po przejściu około 100 metrów lub po kilku minutach marszu po płaskim terenie musi się zatrzymywać dla nabrania tchu,
4 – duszność uniemożliwia choremu opuszczanie domu lub występuje przy ubieraniu się lub rozbieraniu.