Medme poleca
Reumatyzm – co to za choroba?
Z medycznego punktu widzenia reumatyzm nie jest określeniem konkretnej choroby, a potoczną nazwą zbioru różnych schorzeń kojarzonych przede wszystkim z dolegliwościami bólowymi w obszarze układu kostno-stawowego, zmianami zwyrodnieniowymi tkanki łącznej, czy zaburzeniami czynnościowymi narządu ruchu. Literatura fachowa traktuje więc reumatyzm nie jako pojedynczą jednostkę chorobową, a termin ogólny oznaczający szereg chorób reumatycznych. Pod pojęciem reumatyzmu można odnaleźć nawet kilkaset rodzajów schorzeń o zróżnicowanej etiologii, charakterystycznym przebiegu i swoistych bądź nieswoistych symptomach. Jednym z nich jest RZS, czyli reumatoidalne zapalenie stawów, często powszechnie nazywane właśnie reumatyzmem, czy gośćcem.
Schorzenia reumatyczne mają zazwyczaj charakter przewlekły z okresami tzw. rzutów, czyli momentów zaostrzenia objawów chorobowych oraz remisji, czyli wyciszania rzeczonych symptomów. Zmiany reumatyczne uwidaczniają się przede wszystkim w stawach i kościach, ale obejmują również tkanki miękkie, w tym mięśnie oraz narządy wewnętrzne. Wspólnym mianownikiem większości chorób reumatologicznych są procesy patologiczne zachodzące w tkance łącznej.
Bez względu na rodzaj i nasilenie objawów reumatycznych, nigdy nie należy ich lekceważyć, gdyż powodujące je stany zapalne mogą prowadzić do zniekształceń i wyniszczeń w obrębie stawów, kości i mięśni, ograniczenia ich ruchomości, a nawet całkowitego zesztywnienia. Takie uszkodzenie narządu ruchu skutkuje postępującą niepełnosprawnością osoby cierpiącej na reumatyzm, a powikłania związane z chorobą mogą przyczynić się nawet do śmierci. Dlatego niezwykle istotne jest odpowiednio wczesne zdiagnozowanie konkretnego schorzenia reumatycznego i jak najszybsze rozpoczęcie leczenia.
Reklama
Rodzaje chorób reumatycznych
Pod pojęciem reumatyzmu kryje się wiele schorzeń układu mięśniowo-szkieletowego, wśród których wyróżnia się szereg bardziej charakterystycznych oraz nietypowych chorób reumatycznych. Oficjalna systematyka wskazuje na około 150 odrębnych jednostek chorobowych o podłożu reumatologicznym. Wychodząc od ogółu, schorzenia reumatyczne można podzielić na:
- niezapalne, takie jak choroba zwyrodnieniowa stawów;
- zapalne, do których zalicza się np. reumatoidalne zapalenie stawów (RZS), czy spondyloartropatie;
- dolegliwości, w przebiegu których swoiste symptomy są wynikiem innej choroby ogólnoustrojowej, np. nowotworu.
Współczesna klasyfikacja opiera się na liście chorób reumatycznych, która została zaproponowana w 1983 roku przez organizację ARA - American Rheumatism Association (obecnie ACA - American College of Rheumatology). W dokumencie wyodrębniono 10 głównych zbiorów chorób reumatycznych, które dzielą się na kolejne, bardziej szczegółowe podgrupy. Są to:
1. Układowe choroby tkanki łącznej:
- reumatoidalne zapalenie stawów (RZS);
- młodzieńcze przewlekłe zapalenie stawów;
- toczeń rumieniowaty układowy;
- twardzina;
- zapalenie wielomięśniowe i skórno-mięśniowe;
- martwicze zapalenie naczyń i inne waskulopatie;
- zespół Sjögrena;
- zespoły nakładania, w tym niezróżnicowana i mieszana choroba tkanki łącznej;
- inne, w tym polimialgia reumatyczna, nawracające zapalenie chrząstek, czy rumień guzowaty.
2. Spondyloartropatie:
- zesztywniające zapalenie stawów kręgosłupa;
- zespół Reitera (inaczej reaktywne zapalenie stawów);
- łuszczycowe zapalenie stawów;
- zapalenie stawów towarzyszące przewlekłym zapalnym chorobom jelit.
3. Choroba zwyrodnieniowa stawów (ChZS):
- pierwotna;
- wtórna.
4. Zapalenie stawów, zapalenie pochewek ścięgien i kaletek maziowych towarzyszące zakażeniom.
5. Choroby metaboliczne i gruczołów dokrewnych, którym towarzyszą choroby stawów, w tym amyloidoza (zwana również skrobiawicą), dna moczanowa, zaburzenia biochemiczne, schorzenia z niedoboru odporności, elastopatie, cukrzyca i inne.
6. Nowotwory, w tym między innymi:
- nowotwory pierwotne;
- złośliwe przerzutowe;
- szpiczak;
- białaczki;
- chłoniaki;
- mięsak maziówkowy;
- inne rodzaje nowotworów.
7. Zaburzenia nerwowo-naczyniowe, w tym m.in.:
- stawy Charcota;
- zespoły uciskowe, np. zespoły cieśni kanału nadgarstka;
- odruchowa dystrofia współczulna;
- inne.
8. Choroby kości i chrząstek, w tym m.in.:
- osteoporoza;
- osteoartropatia przerostowa;
- osteomalacja;
- uogólniona samoistna hiperostoza szkieletu;
- zapalenia kości (uogólnione, jak choroba Pageta) i miejscowe;
- martwice niedokrwienne kości;
- osteochondritis dissecans;
- dysplazja kości i stawów;
- złuszczenie głowy nasady kości udowej;
- costochondritis;
- osteoliza i chondroliza;
- zapalenie kości i szpiku (osteomyelitis).
9. Zmiany zapalne pozastawowe w obrębie tkanek miękkich (określane często jako reumatyzm pozastawowy, czy reumatyzm tkanek miękkich), w tym m.in.:
- fibromialgia;
- zmiany w krążkach międzykręgowych;
- zapalenia ścięgien;
- torbiele;
- zapalenia powięzi;
- przewlekłe napięcie więzadeł i mięśni;
- zaburzenia naczynioruchowe;
- różne zespoły bólowe i inne.
10. Różne zaburzenia, którym towarzyszą objawy ze strony stawów, w tym:
- sarkoidoza;
- rodzinna gorączka śródziemnomorska;
- zespół towarzyszący dializom;
- urazy;
- zaburzenia wewnętrzne stawu;
- choroby trzustki;
- reumatyzm palindromiczny;
- okresowa puchlina stawów;
- rumień guzowaty;
- hemofilie;
- siatkowica histiocytowa wieloogniskowa;
- zespół Goodpasture’a;
- przewlekłe aktywne zapalenie wątroby;
- polekowe zespoły reumatyczne;
- zespół towarzyszący dializom;
- i inne.
Reklama
Reumatyzm – objawy chorób reumatycznych
Objawy reumatyzmu mogą być zróżnicowane i uzależnione od źródła, czyli konkretnej choroby reumatoidalnej, która je wywołuje oraz od stopnia jej zaawansowania. Wiele chorób reumatycznych może się podobnie objawiać, stąd termin reumatyzm jest często spotykany w nieoficjalnej nomenklaturze, jednak szczegółowa diagnostyka ma za zadanie wyodrębnić konkretne schorzenie.
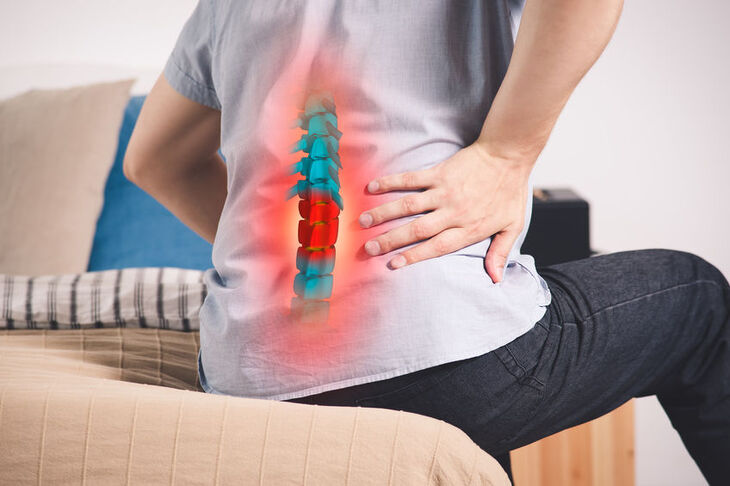
Najbardziej charakterystycznym symptomem szeroko pojętego reumatyzmu są tzw. bóle reumatyczne, które pojawiają się przede wszystkim w obrębie stawów, zarówno pojedynczych, jak i na większych obszarach. W zależności od schorzenia, bóle reumatyczne mogą dotyczyć rąk, w tym dłoni, łokci, czy nadgarstków, nóg, np. stóp lub kolan, czy różnych odcinków kręgosłupa. Dolegliwościom bólowym często towarzyszą sztywność stawów, co zdecydowanie ogranicza prawidłowe funkcjonowanie narządu ruchu, obrzęki i zaczerwienienia, słabość, bolesność i zaniki mięśni, niekiedy podwyższona temperatura, czy spadek masy ciała. Ruchomość poszczególnych stawów może zostać całkowicie upośledzona, a miejsca zaatakowane przez chorobę mogą ulec trwałej deformacji.
Poza swoistymi objawami bólowymi schorzenia reumatyczne mogą powodować zmiany na skórze oraz na błonach śluzowych. Zapalenie stawów i tkanek miękkich może również skutkować reumatycznymi zmianami pozastawowymi, w tym uszkodzeniami układu nerwowego, narządu wzroku oraz narządów wewnętrznych, takich jak serce, płuca, czy nerki.
Osoba zmagająca się z reumatyzmem może również odczuwać permanentne zmęczenie, rozdrażnienie, przygnębienie, co w skrajnych przypadkach może prowadzić do stanów depresyjnych. Na kondycję psychiczną pacjenta wpływ ma również postępujące ograniczenie ruchomości stawów, które uniemożliwia swobodne wykonywanie codziennych czynności.
Warto mieć również na uwadze fakt, że poza swoistymi objawami reumatyzmu, w przypadku niektórych schorzeń mogą dominować nietypowe objawy reumatyczne, spoza układu ruchu. Symptomów reumatycznych jest tak dużo i są tak różne, jak długa i zróżnicowana jest lista chorób reumatycznych.
Reklama
Leczenie reumatyzmu
Choroby reumatyczne niestety nie są uleczalne, jednak badania naukowe i ciągły postęp medyczny pozwalają na wprowadzanie coraz lepszych metod terapeutycznych, które mogą wyciszać objawy konkretnego schorzenia reumatycznego, hamować lub spowalniać jego postęp oraz poprawiać komfort życia chorego.
Zatem jak leczyć reumatyzm? Wszystko uzależnione jest od rodzaju choroby reumatycznej oraz jej zaawansowania. Celem leczenia reumatyzmu jest przede wszystkim uwolnienie pacjenta od dolegliwości bólowych, ograniczenie bądź zahamowanie zapalenia, utrzymanie właściwego funkcjonowania narządu ruchu poprzez spowolnienie lub zatrzymanie zmian strukturalnych w stawach oraz zapobieganie zmianom narządowym.
Kompleksowe leczenie typowych objawów reumatyzmu bazuje na:
- leczeniu farmakologicznym,
- rehabilitacji ruchowej,
- psychoterapii,
- bieżącej edukacji pacjenta w temacie przebiegu choroby, jej skutków i sposobów leczenia,
- leczeniu chirurgicznym przy zaawansowanych i nieodwracalnych stanach schorzenia,
- odpowiedniej diecie.
Farmakoterapia objawowa reumatyzmu opiera się przede wszystkim na przyjmowaniu leków przeciwbólowych, niesteroidowych leków przeciwzapalnych i glikokortykosteroidów. W terapii zapalnych schorzeń reumatoidalnych kluczowe znaczenie mają leki modyfikujące przebieg choroby oraz biologiczne leki modyfikujące przebieg choroby, których rola polega na powstrzymywaniu rozwoju RZS, ŁZS (łuszczycowe zapalenie stawów), czy ZZSK (zesztywniające zapalenie stawów kręgosłupa). Jednak aby mogło dojść do remisji wymienionych schorzeń należy zwrócić szczególną uwagę na czas rozpoczęcia kuracji, tzw. okno terapeutyczne. Wskazany czynnik czasu uzależnia skuteczność farmakologicznego leczenia reumatyzmu od rozpoczęcia terapii maksymalnie do 12 tygodni od pojawienia się pierwszych objawów choroby. Dlatego tak istotne jest zdiagnozowanie schorzenia odpowiednio wcześnie i natychmiastowe wdrożenie leczenia.
W leczeniu niektórych schorzeń reumatycznych zastosowanie znajduje również plazmafereza, czyli lecznicza wymiana osocza, a w wyjątkowych przypadkach stosuje się autologiczne przeszczepy szpiku.
Przy braku skuteczności terapii zachowawczej, czy w przypadku zaawansowanych deformacji stawów utrudniających samodzielne funkcjonalnie chorego, pomocne mogą okazać się wspomniane wyżej zabiegi chirurgiczne.
W medycynie ludowej wykorzystuje do łagodzenia bólu wynikającego z reumatyzmu i dolegliwości związanych ze stawami wykorzystuje się m.in. szczeć pospolitą.
Reklama
Dieta przy reumatyzmie
W trakcie leczenia schorzeń reumatycznych równie istotne co przyjmowanie wskazanych leków i rehabilitacja mogą okazać się zalecenia dietetyczne. Dieta przy reumatyzmie musi być tak zbilansowana, aby mogła łagodzić objawy choroby. Jadłospis osoby chorej na reumatyzm powinien składać się z produktów niskokalorycznych, pozbawionych substancji odpowiadających za produkcję kwasu moczowego, za to bogatych w kolagen i kwasy omega-3, które mają korzystny wpływ na stawy. Do diety w reumatyzmie warto również włączyć pożywienie z odpowiednią ilością białka i antyoksydantów, czy przyprawy o właściwościach przeciwzapalnych i przeciwbólowych. Z kolei należy ograniczyć lub wyeliminować wysokoprzetworzoną żywność, nasycone tłuszcze, mocną kawę i herbatę, gluten, czy alkohol.
Warto, aby dieta osób cierpiących na choroby reumatyczne składała się z:
- warzyw, w tym m.in. marchwi, pora, sałaty, pietruszki, kapusty pekińskiej, selera, brokułów, dyni, jarmużu;
- roślin strączkowych, w tym fasoli, soi, soczewicy, czy ciecierzycy;
- owoców, takich jak jagody, borówki, cytrusy, awokado, jeżyny, wiśnie, maliny, czy porzeczki;
- zdrowych tłuszczów, np. oleju rzepakowego, oliwy z oliwek z pierwszego tłoczenia, czy oleju lnianego;
- orzechów i nasion, np. orzechów włoskich, laskowych, pestek dyni, czy migdałów;
- grubych kasz (gryczana, jaglana, pęczak), pełnoziarnistego ryżu i makaronu;
- chudego nabiału;
- chudego, białego mięsa;
- ryb, takich jak łosoś, makrela, tuńczyk, sardynki czy śledź;
- przypraw, takich jak kurkuma, imbir, estragon, czy goździki.
Należy pamiętać o tym, że jadłospis przy schorzeniach reumatycznych powinien być układany indywidualnie po konsultacji z lekarzem.
Reklama
Przyczyny reumatyzmu
Dolegliwości związane z chorobami reumatycznymi występują w wyniku odkładania się w stawach dużej liczby enzymów niszczących powierzchnię chrząstki stawowej, co prowadzi do sukcesywnej destrukcji elementów układu kostno-stawowego.
Naukowcy wciąż pracują nad poznaniem podłoża reumatyzmu, ale jak dotąd nie udało się określić konkretnej etiologii poszczególnych chorób reumatologicznych. Jednak badania wskazują na szereg prawdopodobnych przyczyn reumatyzmu i czynników ryzyka, wśród których wymienia się przede wszystkim:
- predyspozycje genetyczne;
- zaburzenia immunologiczne stymulujące układ odpornościowy do atakowania własnych tkanek;
- infekcje;
- przyjmowanie niektórych leków;
- choroby nowotworowe;
- nadmierny stres;
- wiek – większość pacjentów cierpiących na reumatyzm to osoby w podeszłym wieku, jednak choroby reumatyczne dotykają również dzieci oraz młodzież;
- nadmierną aktywność fizyczną;
- otyłość, która może przyczynić się do wyniszczania stawów;
- wady postawy.
Podatność na niektóre choroby reumatologiczne może być również uzależniona od płci. Przykładowo na RZS znacznie częściej zapadają kobiety, a na zespół Sjögrena mężczyźni.
Swego czasu istniało również przekonanie, że przyczyną reumatyzmu może być zimno, czy deszczowa pogoda, jednak nie potwierdziły tego żadne rzetelne badania naukowe.
Reklama
Diagnostyka reumatyzmu
Rozpoznanie reumatyzmu w jego potocznym znaczeniu wydaje się proste, jednak wskazanie konkretnej choroby reumatycznej wymaga wykonania szczegółowych badań. Jak zdiagnozować reumatyzm?
Zaraz po pojawieniu się niepokojących objawów należy udać się do lekarza, który przeprowadzi odpowiedni wywiad, w tym wywiad rodzinny, dokładnie przeanalizuje wszelkie symptomy i dolegliwości, czynniki środowiskowe oraz działanie przyjmowanych leków. Ponadto wykona badanie układu ruchu oraz w razie konieczności zleci podstawowe i specjalistyczne badania laboratoryjne, w tym badania serologiczne oraz genetyczne.
Istotne znaczenie w diagnostyce schorzeń reumatologicznych mają również badania obrazowe:
- radiologiczne (RTG),
- ultrasonografia (USG),
- rezonans magnetyczny,
- tomografia komputerowa,
- scyntygrafia.
Nie bez znaczenia pozostają także testy histopatologiczne, przykładowo biopsje tkanek, czy narządów zaatakowanych przez chorobę.
Analiza wyników wymienionych badań przez doświadczonego reumatologa powiązana z informacjami uzyskanymi od pacjenta może potwierdzić lub wykluczyć podejrzewaną chorobę reumatyczną.
Czytaj również:
- Reumatoidalne zapalenie stawów - objawy, przyczyny, leczenie
- Artretyzm - co to za choroba? Objawy, leczenie i przyczyny
- Łuszczycowe zapalenie stawów - przyczyny, leczenie, badania, dieta
- Alergia sprawcą reumatyzmu?