Medme poleca
Czym jest miażdżyca?
Miażdżyca (łac. atheromatosis) to popularna choroba układu krwionośnego, któej objawy pojawiają się zwykle dopiero po 40. roku życia. Jednak pierwsze zmiany o charakterze miażdżycowym można stwierdzić już we wczesnym dzieciństwie; ich stopniowy rozwój prowadzi do narastającego upośledzenia ukrwienia narządów.
W większości przypadków choroba ma charakter uogólniony – zmiany miażdżycowe dotyczą tętnic doprowadzających krew do wielu narządów. Nasilenie zmian w poszczególnych naczyniach może być jednak różne.
Miażdżyca leży u podłoża chorób o wysokiej zachorowalności i śmiertelności, stąd tak ważne wydaje się odpowiednio wczesne wprowadzenie działań profilaktycznych, które pozwolą zminimalizować skutki tego patologicznego procesu.
Reklama
Przyczyny miażdzycy
Na rozwój miażdżycy ma wpływ wiele czynników, zarówno genetycznych, jak i środowiskowych. Teorie na temat mechanizmów prowadzących do powstania zmian miażdżycowych zmieniały się w miarę zdobywania wiedzy o tej chorobie. Obecnie przeważa pogląd, że miażdżyca jest wynikiem rekcji obronnej organizmu na czynniki uszkadzające śródbłonek, wyścielający światło naczyń tętniczych.
Tymi czynnikami mogą być:
- składniki dymu tytoniowego,
- nadciśnienie tętnicze,
- cukrzyca,
- zwiększone stężenie frakcji LDL cholesterolu,
- zakażenia bakteryjne i wirusowe,
- wolne rodniki.
Organizm, chcąc naprawić uszkodzony śródbłonek, uruchamia reakcje prowadzące do rozwoju stanu zapalnego. Stan zapalny jest prawidłową reakcją organizmu na uszkodzenie tkanek; jeśli jednak czynnik uszkadzający nie zostaje usunięty, aktywne przez długi czas mechanizmy obronne okazują się niewydolne i ostatecznie same przyczyniają się do pogłębienia patologii. Tak dzieje się w przypadku miażdżycy.
Komórki układu odpornościowego po przedostaniu się do ściany naczyniowej pochłaniają cząsteczki cholesterolu LDL, przekształcając się w tzw. komórki piankowate, odgrywające podstawową rolę w rozwoju zmian miażdżycowych.
Pod wpływem wydzielanych przez nie substancji dochodzi do postępującego uszkodzenia śródbłonka naczyniowego, namnażania komórek mięśniowych ściany naczyniowej i dalszego napływu komórek układu odpornościowego.
Powstaje w ten sposób błędne koło nieprawidłowych reakcji, prowadzących do narastania zmian miażdżycowych w tętnicach, stopniowego zwężania światła naczynia i postępującego niedokrwienia tkanek.
Tempo rozwoju opisanych zmian zależy zarówno od predyspozycji genetycznych, jak i współistniejących chorób (cukrzyca, nadciśnienie) oraz stylu życia (dieta, używki, stopień aktywności fizycznej).
Reklama
Kto jest narażony na zachorowanie na miażdżycę?
- Wiek - ryzyko miażdżycy wzrasta wraz z wiekiem, pierwsze objawy pojawiają się zwykle po 40. roku życia.
- Płeć - choroba częściej rozwija się u mężczyzn, jednak kobiety po menopauzie mają takie samo ryzyko miażdżycy jak mężczyźni w tej samej grupie wiekowej – przyczyną są zmiany hormonalne.
- Obciążenie rodzinne - miażdżyca rozwija się częściej, jeśli w najbliższej rodzinie występowały choroby tj. zawał serca czy udar mózgu.
- Nadciśnienie tętnicze - powoduje uszkodzenie śródbłonka, co jest jednym z podstawowych czynników prowadzących do rozwoju miażdżycy.
- Cukrzyca – powoduje zaburzenia gospodarki tłuszczowej (lipidowej) oraz zmiany budowy niektórych białek strukturalnych.
- Zaburzenia gospodarki lipidowej – zwiększenie cholesterolu całkowitego, frakcji LDL i trójglicerydów oraz obniżenie cholesterolu HDL. Za szczególnie istotne uznaje się wysokie stężenie LDL, który wnika do ściany tętnic i zostaje pochłonięty przez komórki układu odpornościowego, tworząc komórki piankowate.
- Zwiększone stężenie homocysteiny i fibryngenu – substancje te sprzyjają uszkodzeniu śródbłonka.
- Palenie tytoniu – powoduje wzrost stężenia cholesterolu LDL, spadek HDL, skurcz tętnic i niedotlenienie, co dodatkowo uszkadza śródbłonek.
- Niewłaściwa dieta – spożywanie dużej ilości tłuszczów zwierzęcych, małej ilości warzyw i owoców prowadzą do rozwoju otyłości, zaburzeń lipidowych, zwiększają ryzyko nadciśnienia i cukrzycy.
- Mała aktywność fizyczna – obniża stężenie HDL, wpływa niekorzystnie na masę ciała, ciśnienie krwi i tolerancję glukozy.
- Otyłość – sprzyja zaburzeniom lipidowym, nadciśnieniu i cukrzycy. Ponadto w otyłości wzrasta stężenie markerów zapalenia (CRP, interleukina 6 i 18) które przyspieszają rozwój miażdżycy.
Reklama
Objawy miażdżycy
Objawy miażdżycy zależą od lokalizacji zmian, stopnia ich nasilenia i dynamiki rozwoju. Początkowe stadia choroby zwykle nie dają żadnych symptomów; pojawienie się objawów związane jest ze znaczącym niedokrwieniem narządów.
Najbardziej charakterystyczne są objawy niedokrwienia serca, mózgu i kończyn dolnych.
Serce
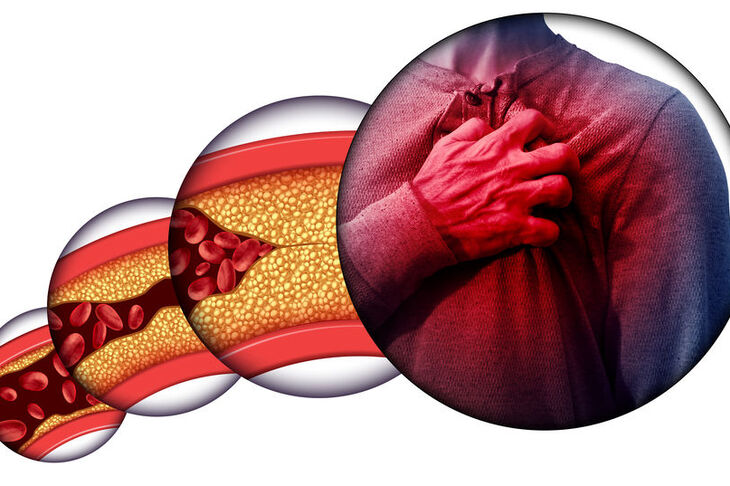
Miażdżyca tętnic wieńcowych manifestuje się pod postacią choroby niedokrwiennej serca (ChNS). Typowym objawem jest gniotący ból za mostkiem, który może promieniować do żuchwy, nadbrzusza lub lewego ramienia; wywołany jest wysiłkiem fizycznym lub stresem, ustępuje w spoczynku lub po przyjęciu nitrogliceryny.
W zależności od stopnia niedokrwienia mięśnia sercowego, obserwuje się różne nasilenie objawów ChNS, od opisanych wyżej symptomów stabilnej postaci choroby, aż do nasilonych dolegliwości związanych z zawałem serca, w którym ból jest o wiele silniejszy i nie ustępuje po przyjęciu nitrogliceryny.
Mózg
Upośledzenie przepływu mózgowego przez zmiany miażdżycowe może przebiegać pod postacią przejściowego niedokrwienia, objawiającego się:
- przemijającymi zaburzeniami świadomości,
- dysfunkcją w zakresie czucia i ruchu
- zaburzeniemi widzenia i mowy.
Nagłe całkowite zamknięcie światła jednej z tętnic dostarczających krew do mózgu może doprowadzić do udaru niedokrwiennego; objawy zależą od lokalizacji obszaru objętego niedokrwieniem, a następstwa neurologiczne mogą mieć trwały charakter.
Kończyny dolne
Pierwszym objawem niedokrwienia kończyn dolnych jest chromanie przestankowe. Chory odczuwa ból mięśni łydki w czasie chodzenia, po krótkim odpoczynku dolegliwości mijają i znów możliwe jest przejście pewnego dystansu. W miarę narastania zmian miażdżycowych dystans, który można przejść bez zatrzymania, ulega skróceniu.
Stopniowo ból pojawia się również w spoczynku, szczególnie w pozycji leżącej; ulgę przynosi spuszczenie chorej nogi z łóżka lub spanie w pozycji siedzącej. Bardziej zaawansowane zmiany objawiają się:
- bladością i ochłodzeniem skóry kończyny,
- utratą owłosienia,
- wreszcie rozwojem owrzodzeń
- zmian martwiczych skóry, zwykle w następstwie nawet niewielkiego urazu.
Zmiany miażdżycowe mogą rozwijać się w tętnicach doprowadzających krew do niemal wszystkich narządów, dając objawy charakterystyczne dla ich niedokrwienia (np. nadciśnienie w zajęciu tętnicy nerkowej, zaburzenia widzenia w przypadku miażdżycy tętnic dna oka).
Możliwe jest również występowanie zmian uogólnionych; wówczas manifestacja kliniczna jest wielonarządowa.
Ponieważ opisane wyżej dolegliwości wiążą się najczęściej ze znacznym upośledzeniem przepływu krwi i zaawansowanym procesem miażdżycowym, ich zaobserwowanie wymaga skontaktowania się z lekarzem.
W stanach nagłych, jak ból zawałowy czy objawy niedokrwienia mózgu, należy wezwać pogotowie ratunkowe (nr 999 lub 112).
Reklama
Przebieg miażdżycy
Miażdżyca prowadzi do uszkodzenia ściany tętnic dużej i średniej wielkości. Proces ten przebiega w kilku etapach; na każdym z nich występują charakterystyczne zmiany w ścianie naczyniowej:
- Pasma tłuszczowe – pojawiają się już u młodych ludzi. Nie prowadzą do zwężenia światła naczynia i są bezobjawowe. W większości przypadków ulegają progresji do bardziej zaawansowanych zmian patologicznych.
- Blaszka miażdżycowa – utworzona jest z tłuszczowego rdzenia pokrytego od strony światła naczynia czapeczką z tkanki włóknistej i włókien mięśniowych. Prowadzi do przebudowy ściany naczynia i stopniowego zwężenia jego światła.
- Zmiana niestabilna – dalszy rozwój blaszki miażdżycowej prowadzi do powiększenia jej rozmiarów oraz osłabienia czapeczki włóknisto-mięśniowej. Taka niestabilna blaszka może łatwo pęknąć. Na podłożu pękniętej blaszki miażdżycowej tworzy się zakrzep, który dodatkowo zmniejsza światło naczynia lub prowadzi do jego nagłego całkowitego zamknięcia.
Prawdziwym problemem w przypadku miażdżycy nie jest sam fakt uszkodzenia ściany naczyniowej, ale skutki zmniejszenia światła naczyń tętniczych w postaci upośledzenia przepływu krwi i niedokrwienia wielu ważnych narządów.
Zmiany narządowe uzależnione są od tego czy niedokrwienie miało charakter ostry, czy przewlekły. W przypadku stopniowo narastającego niedokrwienia, objawy pojawiają się zwykle dopiero w stanach zwiększonego zapotrzebowania na tlen.
Natomiast ostre niedokrwienie, często związane z pęknięciem blaszki miażdżycowej, skutkuje martwicą tkanek i prowadzi do takich stanów jak zawał serca, udar mózgu czy ostre niedokrwienie jelit, w zależności od lokalizacji zmian miażdżycowych.
Reklama
Lekarz od miażdżycy - jak przebiega wizyta?
Miażdżyca jest bardzo rozpowszechnionym problemem, szczególnie wśród ludzi w średnim i starszym wieku. Jeśli proces chorobowy nie jest zaawansowany, często wystarcza okresowa kontrola lekarza rodzinnego.
Jeśli nasilenie zmian miażdżycowych jest na tyle duże, że powoduje objawy chorobowe, konieczne może być zasięgnięcie porady lekarzy innych specjalności, np. kardiologa w chorobie niedokrwiennej serca, chirurga w przewlekłym niedokrwieniu kończyn dolnych.
Analiza poniższych przykładowych pytań i odpowiedzi pozwoli przygotować się do rozmowy z lekarzem.
Moi rodzice mają miażdżycę. Czy ja również jestem zagrożony tą chorobą?
Rozwój miażdżycy uwarunkowany jest zarówno genetycznie, jak i środowiskowo. Istnieje dość znaczna skłonność do rodzinnego występowania miażdżycy, podobnie jak cukrzycy i nadciśnienia lub otyłości. Osoby, które są obciążone rodzinnie tą chorobą, powinny w szczególny sposób zwracać uwagę na zdrowy tryb życia, i to od czasu młodości. Jeśli takie działanie nie zapobiegnie miażdżycy, z pewnością opóźni jej rozwój.
Czy miażdżyca wywołuje ból?
Przez długi czas miażdżyca pozostaje bezobjawowa, a przez to – często niezauważona. Dopiero znaczne zaawansowanie choroby manifestuje się klinicznie w postaci niedokrwienia narządów, które może wówczas wywoływać ból (niedokrwienie serca, kończyn).
Cierpię na chromanie przestankowe. Czy jestem zagrożony zawałem serca?
Obecność chromania przestankowego świadczy o zmianach miażdżycowych w tętnicach kończyn dolnych. Miażdżyca często ma charakter uogólniony, co oznacza, że zmiany występują równocześnie w wielu miejscach krążenia, również w tętnicach wieńcowych. Osoby, u których rozpoznano miażdżycę tętnic kończyn dolnych należą do grupy dużego ryzyka incydentów sercowo-naczyniowych i powinny dążyć do utrzymania na właściwym poziomie wartości ciśnienia tętniczego, stężenia glukozy, cholesterolu i masy ciała.
Czy zmiany miażdżycowe są nieodwracalne?
Zaobserwowano, że ścisłe przestrzeganie zaleceń dotyczących stylu życia oraz stosowanie statyn (zwłaszcza atorwastatyny) może doprowadzić do częściowego zmniejszenia nasilenia zmian miażdżycowych.
Jak długo trwa leczenie miażdżycy?
Miażdżyca to choroba przewlekła, mająca tendencję do progresji w swoim naturalnym przebiegu. Stąd, aby uzyskać dobrą kontrolę choroby, leczenie należy kontynuować do końca życia.
Czy miażdżyca to wyłącznie choroba ludzi starszych?
Pierwsze zmiany miażdżycowe, zupełnie bezobjawowe, pojawić się mogą już w dzieciństwie, jednak dopiero około 5. dekady życia osiągają nasilenie wywołujące objawy. Klinicznie jawna miażdżyca u osoby przed 30 rokiem życia nasuwa podejrzenie współistnienia zaburzeń metabolicznych (np. hipercholesterolemii).
Czy na miażdżycę można umrzeć?
Choroby sercowo-naczyniowe stanowią jedną z głównych przyczyn zgonów. Większość tych schorzeń rozwija się na podłożu miażdżycy, stąd tak ważna jest profilaktyka oraz leczenie tego powszechnego i potencjalnie śmiertelnego patologicznego procesu.
Reklama
Badania na rozpoznanie miażdzycy
Badaniem przesiewowym w kierunku miażdżycy jest ultrasonografia tętnic szyjnych. Pozwala ona na wykrycie zmian w naczyniach jeszcze przed wystąpieniem objawów klinicznych.
W badaniu tym ocenia się sumę grubości wewnętrznej i środkowej warstwy ściany tętniczej (tzw. kompleksu intima-media), która w prawidłowych warunkach mieści się w granicach 0,5-1mm.
Pogrubienie ściany naczynia, zwłaszcza, nieregularne, odcinkowe, jest typowe dla miażdżycy. Stopień zwężenia oceniany jest na podstawie pomiaru prędkości przepływu krwi w miejscu zwężenia i miejscu niezmienionym.
Im szybszy przepływ krwi, tym większe jest zwężenie światła naczynia, co świadczy o zaawansowaniu procesu miażdżycowego.
Badanie USG jest bezbolesne i nieinwazyjne. Choć w badaniu przesiewowym ocenia się obecność blaszek miażdżycowych jedynie w tętnicach szyjnych, ich stwierdzenie bądź wykluczenie pozwala wnioskować również o stanie pozostałych tętnic, gdyż miażdżyca ma tendencję do uogólnionego występowania.
USG tętnic szyjnych wykonywane jest również w przypadku objawów niedokrwienia mózgu w celu wykluczenia zmian miażdżycowych jako przyczyny upośledzonego przepływu krwi. Badanie stosowane jest również w celu zweryfikowania obecności zmian miażdżycowych w tętnicach jamy brzusznej i miednicy.
Pozostałe badania oceniające zaawansowanie procesów miażdżycowych wykonywane są w zależności od objawów klinicznych:
- Bóle w klatce piersiowej sugerujące chorobę niedokrwienną serca są wskazaniem do wykonania EKG spoczynkowego lub wysiłkowego, a w przypadku podejrzenia zawału oznaczenia również markerów biochemicznych martwicy mięśnia sercowego (troponiny, CK-MB).
- Chromanie przestankowe i inne objawy niedokrwienia kończyn dolnych wymagają wykonania badania ultrasonograficznego tętnic kończyn dolnych. Podobnie jak w tętnicach szyjnych można uwidocznić obecność blaszek miażdżycowych oraz zaburzenia przepływu krwi.
Istotnym badaniem jest również oznaczenie indeksu kostka-ramię. Polega ono na pomiarze ciśnienia skurczowego na stopie i ramieniu za pomocą specjalnego detektora fali tętna. Iloraz tych wartości określa się jako indeks kostka-ramię (ABI), który prawidłowo mieści się w zakresie 0,9-1,2. Zmniejszenie wartości ABI świadczy o upośledzeniu przepływu i niedokrwieniu kończyny dolnej.
Istotne jest również wykrywanie chorób zwiększających ryzyko rozwoju miażdżycy, czyli:
- nadciśnienia tętniczego,
- cukrzycy,
- zaburzeń lipidowych.
Leczenie miażdżycy
Podstawą leczenia miażdżycy jest zwalczanie czynników ryzyka, a więc:
- zaprzestanie palenia,
- leczenie cukrzycy,
- nadciśnienia,
- zaburzeń lipidowych,
- normalizacja masy ciała.
Zanim włączone zostanie postępowanie farmakologiczne, można spróbować leczyć współistniejące zaburzenia poprzez zmianę stylu życia. W wielu przypadkach wprowadzenie zdrowej diety, zwiększenie aktywności fizycznej i rezygnacja z używek pozwalają osiągnąć prawidłowe wartości ciśnienia, stężenia glukozy oraz parametry gospodarki lipidowej.
Jeśli postępowanie takie nie przynosi efektu, należy sięgnąć po leki.
Wśród farmakologicznych metod zarówno leczenia, jak i zapobiegania miażdżycy, istotną rolę odgrywa leczenie hipolipemizujące, czyli przywracające prawidłową gospodarkę tłuszczową w organizmie.
Najczęściej stosowanymi w tym celu preparatami są:
- Statyny – hamują syntezę cholesterolu. Szczególnie skutecznie obniżają stężenie cholesterolu frakcji LDL. Ponadto działają ochronnie na śródbłonek naczyniowy, zmniejszają stan zapalny ściany naczyniowej, zmniejszają ryzyko zakrzepów oraz stabilizują blaszkę miażdżycową, chroniąc ją przed pęknięciem. Statyny są szczególnie zalecane w zapobieganiu i leczeniu miażdżycy, gdyż profil ich działania obejmuje kilka różnych mechanizmów hamujących postęp choroby. Wykazano, że niektóre leki z tej grupy mogą doprowadzić nawet do zmniejszenia zaawansowania już istniejących zmian (atorwastatyna).
- Żywice wiążące kwasy żółciowe – również obniżają stężenie cholesterolu LDL (cholestyramina, kolestypol).
- Fibraty – zalecane szczególnie w celu obniżenia stężenia trójglicerydów (klofibrat, ciprofibrat).
- Ezetymib – stosunkowo nowy lek hamujący w jelicie wchłanianie cholesterolu pokarmowego.
Istnieją również doniesienia o korzystnym wpływie witamin w prewencji i leczeniu miażdżycy:
- Witamina PP (kwas nikotynowy) – obniża stężenie cholesterolu LDL i trójglicerydów, powodując wzrost frakcji HDL. Jej stosowanie może jednak wiązać się z działaniami niepożądanymi w postaci kołatania serca i napadowego czerwienienia twarzy.
- Witamina B6, kwas foliowy – obniżają stężenie homocysteiny, uszkadzającej śródbłonek naczyniowy.
- Witaminy C, E – mają działanie przeciwutleniające.
Korzystny wpływ na stabilizację blaszki miażdżycowej mają również niektóre leki stosowane w leczeniu nadciśnienia i choroby niedokrwiennej serca (inhibitory konwertazy, ß-blokery), są więc szczególnie zalecane w terapii chorób naczyniowych o podłożu miażdżycowym.
Domowe sposoby leczenia miażdzycy
Jeśli proces miażdżycowy jest na tyle zaawansowany, że powoduje wystąpienie konkretnych chorób (choroba niedokrwienna serca, przewlekłe niedokrwienie kończyn, niedokrwienie mózgu, nadciśnienie nerkopochodne), należy wdrożyć leczenie swoiste dla danej jednostki chorobowej.
Możliwości terapii są zróżnicowane, od leczenia zachowawczego po postępowanie operacyjne.
- Zaprzestanie palenia tytoniu – znacząco zmniejsza postęp miażdżycy i zagrożenie chorobami naczyniowymi. Osoby, które rzuciły palenie mają o połowę mniejsze ryzyko chorób sercowo-naczyniowych w porównaniu z tymi, którzy palą nadal.
- Zdrowa dieta – podstawę żywienia powinny stanowić produkty zbożowe (pieczywo, kasza, makaron). Zaleca się codzienne spożywanie chudego mleka lub jogurtu oraz duże ilości warzyw i owoców (przynajmniej 400 g dziennie). 2-3 razy w tygodniu należy jeść ryby (zwłaszcza morskie) i rośliny strączkowe (soja, groch, fasola). Wskazane jest ograniczenie spożycia tłuszczów zwierzęcych w postaci czerwonego mięsa, podrobów, jaj. Należy zmniejszyć także spożycie cukrów prostych i nie dosalać potraw.
- Aktywność fizyczna – regularny wysiłek fizyczny obniża stężenie HDL, normalizuje ciśnienie krwi, stanowi profilaktykę rozwoju cukrzycy, pomaga utrzymać prawidłową masę ciała. Aktywność powinna być dostosowana do wieku, ale systematyczna (przynajmniej 30 min wysiłku fizycznego dziennie przez większość dni w tygodniu). Zaleca się sporty wpływające korzystnie na kondycję i wytrzymałość organizmu, np. szybki spacer, jogging, jazda na rowerze, pływanie.
- Normalizacja masy ciała – wskaźnik BMI, obliczony dla wagi i wzrostu, powinien utrzymywać się w granicach 19-25. Redukcję nadwagi najlepiej osiągnąć zbilansowaną dietą i wysiłkiem fizycznym. Nie zaleca się stosowania środków farmakologicznych w celu osiągnięcia szybkiej redukcji masy ciała.
- Leczenie współistniejących chorób – szczególnie nadciśnienia, cukrzycy, zaburzeń gospodarki lipidowej. W początkowych stadiach tych chorób zwykle wystarcza dieta, aktywność fizyczna i normalizacja masy ciała; jeśli jednak osiągnięcie dobrej kontroli przy użyciu tych środków jest niemożliwe, konieczne jest włączenie leczenia farmakologicznego.
Pacjenci cierpiący na przewlekłe niedokrwienie kończyn powinni w szczególny sposób chronić stopy przed urazem, gdyż nawet niewielki uraz lub zadrapanie może stać się punktem wyjścia trudno gojącego się owrzodzenia. Zaleca się:
- noszenie ciepłych wełnianych skarpet,
- wygodnego miękkiego obuwia z naturalnego materiału,
- unikanie pracy w warunkach zimna,
- wilgoci czy zmieniających się często warunków atmosferycznych.
Osoby te gorzej tolerują również przebywanie na dużych wysokościach (powyżej 600 m n.p.m.), co należy wziąć pod uwagę planując podróże.
Profilaktyka przeciwmiażdżycowa
Osoby, u których stwierdzono obecność zmian miażdżycowych, powinny regularnie kontrolować wartości ciśnienia tętniczego, stężenie glukozy oraz parametry gospodarki lipidowej.
Docelowe wartości dla osób z rozpoznaną miażdżycą tętnic kończyn dolnych, tętnic wieńcowych lub mózgowych są następujące:
- cholesterol całkowity < 4,5 mmol/l (175 mg/dl),
- LDL < 2,6 mmol/l (100 mg/dl),
- ciśnienie tętnicze <140/90 mmHg,
- redukcja masy ciała o co najmniej 10% w razie nadwagi lub otyłości.
Powyższe wartości są nieco niższe w przypadku współistniejącej cukrzycy.
Chorzy na nadciśnienie tętnicze powinni kontrolować wartości ciśnienia krwi codziennie za pomocą aparatów automatycznych do użytku domowego. Podobnie chorzy na cukrzycę powinni samodzielnie dokonywać pomiaru stężenia glukozy za pomocą glukometru, nawet kilka razy dziennie.
Jeśli u chorego z miażdżycą brak tych chorób współistniejących, wystarczy mierzyć ciśnienie podczas kontrolnej wizyty lekarskiej oraz oznaczać stężenie glukozy i lipidów co kilka miesięcy, w odstępach czasu wyznaczonych przez lekarza prowadzącego.
Zobacz też: Profilaktyka miażdżycy - dieta bogata w cząsteczkę 1-MNA