Hipercholesterolemia należy do grupy zaburzeń gospodarki tłuszczowej (lipidowej) w organizmie. Cechuje się podwyższonym stężeniem cholesterolu całkowitego (TC – total cholesterol) oraz cholesterolu frakcji LDL we krwi.
Za wartości graniczne, których przekroczenie upoważnia do rozpoznania hipercholesterolemii, uznaje się stężenie TC > 5,0 mmol/l (190 mg/dl) oraz LDL > 3,0 mmol/l (115 mg/dl). Zaobserwowano, że u osób ze stężeniem cholesterolu wyższym niż podane powyżej, dochodzi do wcześniejszego i bardziej nasilonego rozwoju zmian miażdżycowych.
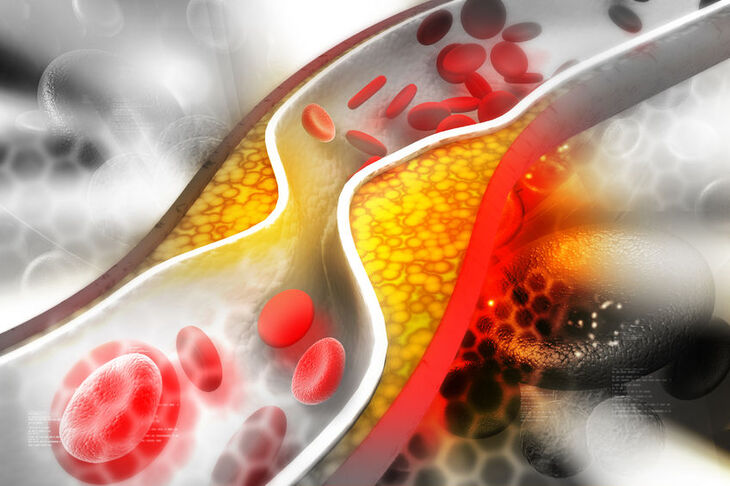
Zwiększone ryzyko rozwoju miażdżycy jest głównym i zarazem najpoważniejszym następstwem hipercholesterolemii. Zagrożenie chorobami sercowo-naczyniowymi, u podłoża których leży miażdżyca (zawał serca, udar mózgu) jest tym większe, im młodszy wiek wystąpienia zaburzeń lipidowych oraz im wyższe stężenie cholesterolu.
Szacuje się, że w Polsce stężenie LDL > 3,0 mmol/l występuje u około 60% populacji osób dorosłych. Duże rozpowszechnienie problemu wskazuje na potrzebę wykonywania badań przesiewowych w celu wczesnego rozpoznawania zaburzeń oraz wprowadzenia odpowiednich działań profilaktycznych, zmniejszających ryzyko chorób sercowo-naczyniowych oraz związanej z nimi wysokiej śmiertelności.
Medme poleca
Hipercholesterolemia - przyczyny
Wysokie stężenie cholesterolu może być zaburzeniem pierwotnym, zwykle uwarunkowanym genetycznie, jak i wtórnym do innych chorób. Wśród przyczyn pierwotnych hipercholesterolemii wyróżnia się:
- Zaburzenia jednogenowe – wynikające z mutacji pojedynczego genu:
- hipercholesterolemia rodzinna – w tej postaci choroby zaburzona jest aktywność receptora LDL. Receptory LDL zlokalizowane są przede wszystkim w wątrobie; za ich pośrednictwem komórki wątroby wychwytują krążące we krwi cząsteczki LDL, a następnie wykorzystują zawarty w nich cholesterol do produkcji żółci. Zaburzenia aktywności receptora LDL powodują, że krew nie jest prawidłowo oczyszczana z cholesterolu. Jeśli mutacja dotyczy tylko jednego z dwóch wariantów genu (każdy gen występuje w dwóch wariantach, tzw. allelach), miażdżyca rozwija się częściej niż w populacji ogólnej, ale dopiero w 4-5 dekadzie życia u mężczyzn i 10 lat później u kobiet. Taka sytuacja występuje z częstością 1/500 osób. Znacznie rzadziej (częstość 1/mln) mutacja występuje w obu allelach, co skutkuje bardzo wysokim stężeniem cholesterolu (nawet do 30 mmol/l) i rozwojem miażdżycy już we wczesnym dzieciństwie;
- rodzinny defekt apolipoproteiny B-100 – zaburzenie dotyczy białka wchodzącego w skład cząsteczki LDL i biorącego udział w wiązaniu z receptorem na komórce wątrobowej. Również w tym przypadku wychwyt wątrobowy LDL jest upośledzony, a we krwi utrzymuje się jego wysokie stężenie. Postać ta występuje z częstością 1/750.
- Zaburzenia wielogenowe – są następstwem mutacji w wielu genach. Hipercholesterolemia wielogenowa jest najczęstszą postacią pierwotnej hipercholesterolemii (częstość 1/10–1/20). Oprócz czynników genetycznych, na jej rozwój ma wpływ również nieprawidłowa dieta, spożywanie alkoholu oraz nadwaga. Ta postać choroby wiąże się z kilkakrotnie większym ryzykiem rozwoju miażdżycy niż w populacji zdrowej.
Hipercholesterolemia może być również jednym z przejawów innych chorób, tj.:
- choroby nerek (zespół nerczycowy, przewlekła niewydolność nerek),
- choroby wątroby związane z zastojem żółci w drogach żółciowych,
- niedoczynność tarczycy
Do wtórnych postaci hipercholesterolemii należą również te związane z przyjmowaniem niektórych leków (leki sterydowe, progestageny, leki stosowane w zakażeniu HIV).
Reklama
Hipercholesterolemia - objawy
Hipercholesterolemia zwykle rozwija się bezobjawowo. Pierwszymi symptomami mogą być dopiero objawy nasilonej miażdżycy. W zależności od umiejscowienia blaszek miażdżycowych, dolegliwości mogą dotyczyć wielu narządów :
- charakterystyczne bóle w klatce piersiowej w chorobie niedokrwiennej serca;
- zawroty głowy,
- zaburzenia widzenia, mowy itd. w niedokrwieniu mózgu;
- bóle łydek podczas chodzenia w miażdżycy tętnic kończyn dolnych
W niektórych przypadkach można jednak zaobserwować zmiany charakterystyczne dla samej hipercholesterolemii. Należą do nich:
- żółtaki płaskie powiek – płaskie przebarwienia występujące na skórze powiek,
- żółtaki guzowate lub wyniosłe na skórze – występują zwykle w okolicy wyprostnej części stawów łokciowych i kolanowych,
- żółtaki ścięgien – najczęściej w obrębie ścięgna Achillesa,
- rąbek starczy rogówki.
Reklama
Hipercholesterolemia - wizyta u lekarza i rozpoznanie
Hipercholesterolemię można rozpoznać wykonując przesiewowe badanie parametrów gospodarki lipidowej, zlecone przez lekarza rodzinnego. Zwykle to właśnie on zajmuje się leczeniem podwyższonego stężenia cholesterolu. Rozmowę z lekarzem na temat choroby może ułatwić analiza poniższych pytań i odpowiedzi.
Czy hipercholesterolemia to poważny problem zdrowotny?
Wysokie stężenie cholesterolu, choć zwykle bezobjawowe, stanowi jeden z głównych czynników ryzyka rozwoju miażdżycy, która z kolei leży u podłoża większości chorób sercowo-naczyniowych, o potencjalnie poważnych dla zdrowia - a nawet życia - skutkach. Oczywiście skutki te pojawiają się po dość długim okresie czasu, warto jednak jak najwcześniej aktywnie im przeciwdziałać, inwestując w lepszy komfort życia za kilka lat.
Czy można zmniejszyć ryzyko sercowo-naczyniowe?
Tak, obniżenie stężenia cholesterolu zmniejsza znacząco zagrożenie chorobami sercowo-naczyniowymi. Jest to możliwe nawet jeśli wyjściowe wartości cholesterolu były bardzo wysokie, gdyż redukcja ryzyka zależy od stężenia LDL osiągniętego w terapii, a nie od stężenia LDL przed jej włączeniem.
Co się stanie, jeśli przerwę leczenie?
Niestety przerwanie leczenia zwykle wiąże się z ponownym wzrostem stężenia cholesterolu całkowitego i LDL. Hipercholesterolemia ma charakter przewlekły, dostępnych jest jednak kilka opcji terapeutycznych; jeśli z jakichkolwiek względów dotychczasowe leczenie przestaje być tolerowane, istnieje na ogół możliwość wprowadzenia pewnych modyfikacji.
Czy dieta zawsze jest skuteczna?
Odpowiedź na ograniczenie spożywania cholesterolu pokarmowego jest zróżnicowana i zależy od indywidualnych cech pacjenta, stąd też stopień korzyści płynących z diety może różnić się między poszczególnymi osobami.
Czy należy badać stężenie cholesterolu u dzieci?
Tylko w uzasadnionych przypadkach, jak ciężkie postacie hipercholesterolemii rodzinnej, zwłaszcza o wczesnym początku u krewnych pierwszego stopnia, jak również przy okazji diagnostyki chorób towarzyszących. Standardowo stężenie cholesterolu zaczynamy monitorować od 4-5 dekady życia.
Reklama
Miażdżyca - powikłanie hipercholesterolemii
Najważniejszym skutkiem hipercholesterolemii jest miażdżyca, czyli przewlekły stan zapalny naczyń tętniczych. Cząsteczki LDL wnikają w głąb ściany naczyniowej, gdzie zostają pochłonięte przez komórki układu odpornościowego – makrofagi. Powstałe w ten sposób tzw. komórki piankowate odgrywają podstawową rolę w mechanizmie tworzenia blaszki miażdżycowej. Cząsteczki LDL sprzyjają również w bezpośredni sposób powstawaniu patologicznych zmian w naczyniach poprzez:
- uszkadzanie śródbłonka naczyniowego,
- rozrost komórek mięśniowych
- stymulowanie napływu komórek układu odpornościowego, co podtrzymuje stan zapalny.
Blaszki miażdżycowe mogą tworzyć się w niemal wszystkich tętnicach średniego i dużego kalibru, stąd patologia może dotyczyć różnych narządów. Najczęściej obserwuje się upośledzony przepływ krwi przez naczynia doprowadzające krew do serca, mózgu i tętnic kończyn dolnych. Zmiany rozwijające się w niedokrwionych narządach mogą mieć różny charakter, w zależności od stopnia niedokrwienia oraz jego dynamiki (np. tworząca się latami blaszka miażdżycowa tętnicy wieńcowej może dawać objawy stabilnej choroby wieńcowej, ale jej nagłe pęknięcie może całkowicie zamknąć światło naczynia i spowodować zawał serca).
- Predyspozycje genetyczne - obserwuje się silną tendencję do rodzinnego występowania hipercholesterolemii. Postacie pierwotne choroby przekazywane są przez rodziców na potomstwo, choć nasilenie choroby może być różne.
- Dieta - stanowi podstawowy czynnik ryzyka hipercholesterolemii, który można zmodyfikować. Wysokiemu stężeniu LDL sprzyja spożywanie dużych ilości nasyconych kwasów tłuszczowych zawartych w czerwonym mięsie, jajkach, majonezie itp., jak również dieta uboga w błonnik, zawarty w warzywach i owocach.
- Otyłość - prowadzi do zróżnicowanych zaburzeń gospodarki lipidowej, w tym również do zwiększenia stężenia cholesterolu całkowitego i LDL.
- Palenie tytoniu - zwiększa stężenie LDL, co w połączeniu z działaniem uszkadzającym na śródbłonek naczyniowy szczególnie sprzyja powstawaniu blaszek miażdżycowych.
- Choroby współistniejące – hipercholesterolemia może stanowić składową obrazu klinicznego niedoczynności tarczycy, niewydolności nerek, zespołu nerczycowego lub chorób wątroby związanych z zastojem żółci.
Reklama
Hipercholesterolemia - badania
Podstawowym badaniem diagnostycznym jest oznaczenie stężenia całkowitego cholesterolu oraz jego frakcji w surowicy krwi. Badanie powinno zostać przeprowadzone na czczo. Za nieprawidłowe uznaje się stężenie cholesterolu całkowitego > 5,0 mmo/l (190 mg/dl) oraz LDL > 3,0 mmol/l (115 mg/dl).
Okresowe monitorowanie stężenia cholesterolu należy rozpocząć od 35. roku życia u mężczyzn i 45. u kobiet, ewentualnie wcześniej, jeśli istnieją dodatkowe obciążenia.
Pełny proces diagnostyczny powinien uwzględniać ustalenie ryzyka sercowo-naczyniowego, czyli ryzyka zgonu z powodu chorób tj. zawał serca czy udar mózgu w ciągu 10 lat. Od wysokości tego ryzyka zależy bowiem strategia leczenia oraz docelowe stężenie cholesterolu. W przypadku osób bez objawowej choroby niedokrwiennej serca lub cukrzycy, ryzyko można oszacować posługując się kartami SCORE, w których uwzględniono takie czynniki, jak:
- wiek,
- płeć,
- ciśnienie tętnicze,
- stężenie całkowitego cholesterolu
- palenie papierosów.
W przypadku obecności objawów sugerujących obecność innych schorzeń, należy wykluczyć wtórną hipercholesterolemię, wykonując badania funkcji nerek, wątroby i tarczycy.
Reklama
Hipercholesterolemia - leczenie
Postępowanie w hipercholesterolemii obejmuje zmianę stylu życia oraz leczenie farmakologiczne. Wybór strategii leczenia zależy od ryzyka sercowo-naczyniowego ocenionego kartą SCORE oraz współwystępowania objawowej ChNS lub cukrzycy.
W przypadku małego ryzyka sercowo-naczyniowego (< 5%), wystarczająca może okazać się zmiana stylu życia.
Jeśli po roku stężenie TC spadnie poniżej 5,0 mmol/l, a LDL < 3,0 mmol/l, należy kontynuować zdrowy tryb życia i kontrolować stężenie cholesterolu przynajmniej raz na pięć lat. Jeśli efekt nie został osiągnięty, należy rozważyć leczenie farmakologiczne.
Hipercholesterolemia u osób z dużym ryzykiem (> 5%) wymaga kontroli już po trzech miesiącach leczenia niefarmakologicznego. Poprawa parametrów gospodarki lipidowej oznacza utrzymanie dotychczasowych zaleceń i kontrolę raz na rok. Z kolei brak poprawy po trzech miesiącach wymaga wprowadzenia leków.
U osób z cukrzycą oraz objawową ChNS od razu wprowadza się zarówno zmiany stylu życia, jak i leczenie hipolipemizujące (obniżające stężenie cholesterolu). U tych chorych oraz pacjentów z dużym ryzykiem sercowo-naczyniowym docelowe stężenie cholesterolu całkowitego to < 4,5 mmol/l (175 mg/dl), a stężenie LDL < 2,6 mmol/l (100 mg/dl).
Zmiana stylu życia to przede wszystkim dieta z ograniczeniem spożycia tłuszczów zwierzęcych, dużą ilością owoców, warzyw, nasion roślin strączkowych, produktów zbożowych oraz ryb morskich. Należy również zaprzestać palenia tytoniu oraz regularnie wykonywać umiarkowany wysiłek fizyczny (spacery, jazda na rowerze, pływanie).
Leczenie farmakologiczne opiera się na stosowaniu trzech grup leków:
- Statyny – podstawowe leki w hipercholesterolemii (simwastatyna, lowastatyna, atorwastatyna). Hamują szlak wytwarzania cholesterolu, co zwiększa liczbę receptorów dla LDL na powierzchni komórek wątroby, ułatwiając tym samym jego wychwyt i obniżając stężenie LDL we krwi. Ponadto statyny działają korzystnie na ścianę naczyń tętniczych, hamując rozwój zmian miażdżycowych poprzez różnorodne mechanizmy niezależne od obniżania stężenia LDL. Jednym z powikłań stosowania tych leków może być bolesność mięśni. W rzadkich przypadkach może dojść do ciężkiego zapalenia mięśni z uwolnieniem do krwioobiegu dużej ilości białka mięśniowego – mioglobiny, która docierając do nerek może zatkać kanaliki nerkowe i spowodować ostrą niewydolność nerek. Dlatego też zaobserwowanie w trakcie leczenia statynami bolesności, osłabienia mięśni lub brązowego zabarwienia moczu wymaga natychmiastowego skontaktowania się z lekarzem.
- Żywice jonowymienne – cholestyramina, kolestypol. Leki te wiążą kwasy żółciowe w jelicie, zmniejszając ich powrót do wątroby, co skutkuje zmniejszeniem ilości cholesterolu w komórkach wątroby i zwiększeniem liczby receptorów dla LDL. Stosowane są w przypadku przeciwwskazań do leczenia statynami (np. ciąża).
- Ezetymib – lek zmniejszający wybiórczo wchłanianie cholesterolu w jelicie.
Wymienione leki można stosować pojedynczo lub w terapii skojarzonej.
Istnieje również metoda oczyszczania krwi z LDL poprzez pasaż krwi chorego przez kolumnę, w której znajdują się substancje wychwytujące selektywnie cząsteczki LDL (tzw. afereza LDL), jednak ze względu na wysoki koszt zarezerwowana jest dla chorych z najcięższymi postaciami hipercholesterolemii rodzinnej.
Bez względu na sposób leczenia podstawowego zaburzenia, czyli wysokiego stężenia cholesterolu, konieczne jest równoczesne zwalczanie współistniejących czynników ryzyka miażdżycy, czyli redukcja otyłości, leczenie nadciśnienia czy cukrzycy. Hipercholesterolemia wtórna wymaga oczywiście leczenia choroby podstawowej.
Reklama
Hipercholesterolemia - dieta i profilaktyka
Podstawą zarówno zapobiegania hipercholesterolemii, jak i niefarmakologicznego postępowania leczniczego, jest odpowiednio zbilansowana dieta.
- Ograniczenie spożycia cholesterolu zawartego w tłuszczu zwierzęcym (< 200 mg/dobę) – produktami bogatymi w cholesterol są szczególnie jaja, podroby i wędliny podrobowe.
- Zmniejszenie spożycia nasyconych kwasów tłuszczowych (< 20 g/dobę), zawartych w czerwonym mięsie i tłustym nabiale.
- Wprowadzenie do diety nienasyconych kwasów tłuszczowych. Ich źródłem są oleje: rzepakowy, sojowy, słonecznikowy, kukurydziany oraz olej z oliwek, jak również produkowane z nich margaryny.
- Ograniczenie izomerów trans nienasyconych kwasów tłuszczowych (< 1% ogółu energii). Izomery trans zawarte są w margarynach utwardzanych (kostkowych), chipsach, hamburgerach, produktach czekoladowych, pieczywie cukierniczym.
- Spożywanie dużej ilości błonnika, przede wszystkim zawartego w płatkach owsianych, jęczmieniu, nasionach roślin strączkowych, a także w warzywach i owocach.
- Spożywanie produktów zawierających sterole roślinne – występują w specjalnie wzbogaconych margarynach i jogurtach.
Oprócz diety skuteczną profilaktykę hipercholesterolemii stanowi regularny wysiłek fizyczny, poprawiający parametry gospodarki lipidowej oraz redukujący nadwagę i otyłość. Należy również zaprzestać palenia papierosów.
Wczesne wprowadzenie działań profilaktycznych jest szczególnie ważne w przypadku osób obciążonych genetycznymi skłonnościami do wysokiego stężenia cholesterolu.
Hipercholesterolemia to zaburzenie o charakterze przewlekłym, a więc wymaga wprowadzenia modyfikacji stylu życia i ewentualnie leczenia farmakologicznego na stałe. Leki przyjmowane są w formie doustnej, co jest zdecydowaną zaletą. Leczenie niefarmakologiczne, które sprowadza się w zasadzie do zasad zdrowego stylu życia, wpływa korzystnie nie tylko na stężenie cholesterolu, ale i na większość pozostałych czynników ryzyka miażdżycy (nadciśnienie, cukrzyca, otyłość).
Częstość kontroli zależy od stopnia zagrożenia chorobami sercowo-naczyniowymi; zwykle wystarczająca jest kontrola raz na rok.
Stosowanie diety obniżającej stężenie cholesterolu może wydawać się dość rygorystyczne. Poniższe wskazówki mogą być pomocne w takiej modyfikacji jadłospisu, która nie będzie zbyt wielkim obciążeniem dla chorego, ale równocześnie umożliwi skuteczne leczenie zaburzeń lipidowych.
- Ograniczenie spożywania tłuszczów zwierzęcych nie musi oznaczać eliminacji mięsa. Zamiast wieprzowiny można spożywać chude mięso drobiowe (indyk, kurczak), przygotowane bez skóry.
- Smażenie mięsa można zastąpić gotowaniem, pieczeniem lub duszeniem. Jeśli jednak potrawa ma być smażona, najlepiej wykorzystać w tym celu tłuszcze roślinne (olej słonecznikowy, rzepakowy, oliwę z oliwek) zamiast masła czy smalcu.
- Masło do smarowania pieczywa (najlepiej gruboziarnistego) można zastąpić nieutwardzaną margaryną.
- Smak potraw można poprawić różnymi przyprawami lub ziołami, starając się zastąpić nimi sól.
- Sosy, zupy, sałatki należy przyrządzać używając jogurtu lub skondensowanego mleka zamiast śmietany lub majonezu.
- Można pić kawę, ale nie w nadmiarze. Zamiast śmietanki można dodać chude mleko lub mleko skondensowane niskotłuszczowe.
- Przekąski w postaci ciast, lodów, chipsów lub hamburgerów można zastąpić porcją owoców lub sałatką warzywną.