Medme poleca
Czym jest cukrzyca i jak bardzo jest rozpowszechniona?
Cukrzyca jest przewlekłą chorobą metaboliczną, w przebiegu której występuje podwyższone stężenie glukozy we krwi (hiperglikemia). Stan ten jest konsekwencją nieprawidłowego wydzielania insuliny w trzustce lub też jej upośledzonego działania, wskutek czego dochodzi do zaburzeń gospodarki węglowodanowej.
W dłuższej perspektywie prowadzi to pojawienia się mikro- oraz makroangiopatii, czyli niekorzystnych zmian w naczyniach krwionośnych. Finalnym tego skutkiem są uszkodzenia owych naczyń, a także struktur układu nerwowego oraz licznych narządów, takich jak nerki, serce czy oczy.
Cukrzyca jest chorobą powszechną, mającą status cywilizacyjnej. Z danych Światowej Organizacji Zdrowia (WHO) wynika, że cierpi na nią 440 milionów ludzi na całym świecie, a 1,6 miliona umiera rocznie z powodu jej bezpośrednich powikłań.
Co więcej, sytuacja pogarsza się w dramatycznym tempie. Jeszcze w 2013 roku liczbę chorych szacowano na 382 miliony, tymczasem wedle prognoz, w roku 2035 liczba ta ma zwiększyć się do 592 milionów. W samej Europie przewiduje się wzrost na przestrzeni dwóch dekad z 56 milionów (8,5 proc. populacji) do 69 milionów (10,3 proc. - dane: L. Majkowska). W Polsce na cukrzycę leczy się już około 3 milionów osób, natomiast faktyczna liczba chorych jest jeszcze wyższa - część z nich w ogóle nie jest świadomych zagrożenia.
Współcześnie cukrzyca uchodzi za chorobę nieuleczalną, ale w większości przypadków poddającą się kontroli i już nie tak groźną, jak kiedyś. Należy jednak pamiętać, że jeszcze na początku XX wieku była schorzeniem śmiertelnym. Przełom przyniosło odkrycie insuliny i możliwości jej zastosowania w terapii przez kanadyjskiego lekarza Fredericka Bantinga.
W 1922 roku, ledwie rok po pierwszych eksperymentach na zwierzętach, pobrany z psiej trzustki hormon uratował życie pierwszego pacjenta, nastoletniego Leonarda Thompsona. Było to jedno z największych odkryć w historii medycyny, za które Banting kilkanaście miesięcy później otrzymał Nagrodę Nobla. Zaś 14 listopada każdego roku, w rocznicę jego urodzin, obchodzony jest Światowy Dzień Cukrzycy.
W międzynarodowej klasyfikacji chorób i zaburzeń ICD-10 cukrzyca jest opisywana różnymi kodami w zależności od postaci, jaką przyjmuje (szczegóły poniżej).
Reklama
Rodzaje cukrzycy. Ile dziś znamy typów tej choroby?
Ogólna definicja cukrzycy jest nieostra z uwagi na fakt, że pojęcie to kryje w rzeczywistości kilka schorzeń mających wspólny mianownik w postaci hiperglikemii, ale różniących się od siebie znacznie pod względem podłoża, patogenezy, przebiegu, metod leczenia, wieku występowania pierwszych objawów (szczegóły poniżej).
W ogólnym zarysie wyróżnić można następujące typy cukrzycy:
- typ 1, czyli cukrzyca insulinozależna (ICD-10 - E10, ICD-11 - 5A10);
- typ 2, czyli cukrzyca insulinoniezależna (ICD-10 - E11, ICD-11 - 5A11);
- cukrzyca ciążowa (ICD-10 - O24, ICD-11 - JA62.3);
- inne specyficzne postaci - bardzo szeroka kategoria, obejmująca różne rodzaje cukrzycy, w tym między innymi wtórną (typ 3), LADA, MODY i wiele innych.
Czym charakteryzuje się każde z tych schorzeń? Jakie są ich przyczyny, objawy i sposoby leczenia?
Cukrzyca typu 1, czyli insulinozależna
Cukrzyca typu 1 nazywana była dawniej insulinozależną. Bezpośrednią przyczyną zaburzeń gospodarki węglowodanowej jest bowiem w tym przypadku upośledzenie zdolności trzustki do wydzielania insuliny, a więc hormonu odpowiedzialnego za transport glukozy do wnętrza komórek. Wskutek tego większe ilości cukru zaczynają zalegać w krwiobiegu i w ten właśnie sposób powstaje hiperglikemia wraz ze wszystkim jej objawami i powikłaniami (szczegóły w dalszej części artykułu).
Ze względu na swoje podłoże, cukrzyca typu pierwszego uchodzi za groźniejszą niż inne. Zanik funkcji wydzielniczych trzustki sprawia, iż jedyną skuteczną metodą leczenia staje się dożywotnia insulinoterapia. Bez stałej podaży tego hormonu z zewnątrz pacjent nie ma szans na długie życie.
Jest to tym bardziej dojmujące, że ten typ choroby z reguły rozwija się już w pierwszych latach życia (szczyt zachorowań około 11-14 roku życia). Szacuje się, że na całym świecie cierpi na nią 430 tysięcy dzieci poniżej 15 roku życia, a każdego roku notuje się około 65 tysięcy nowych przypadków w tym właśnie przedziale wiekowym (dane: M. Myśliwiec).
Cukrzyca insulinozależna stanowi około 5-10 procent wszystkich rozpoznanych przypadków choroby (dane: American Diabetes Association).
Cukrzyca typu 2, czyli insulinoniezależna
Cukrzyca typu 2 określana jest też w starszych typologiach mianem insulinoniezależnej. W tym przypadku bezpośredni patomechanizm jest bardziej złożony, a jego istotę stanowi narastająca insulinooporność.
Pod wpływem różnych czynników (szczegóły poniżej) maleje wrażliwość tkanek na działanie insuliny. Efektem tego jest zmniejszony pobór glukozy do poszczególnych komórek i podwyższenie jej stężenia we krwi. To z kolei uruchamia mechanizmy naprawcze w trzustce, która dążąc do wyrównania glikemii zwiększa wyrzut insuliny.
Ponieważ jednak wrażliwość organizmu na ten hormon jest coraz niższa, proces ten jest nieefektywny. Z czasem system przeciąża się, czego skutkiem dochodzi do wtórnego upośledzenia funkcji wydzielniczych trzustki. Zaburzenie wydzielania insuliny oraz jej nieprawidłowe działanie w tkankach prowadzą do rozwoju, pogłębienie i utrwalenia cukrzycy typu 2.
Choroba ta dotyka przede wszystkim osoby po 40. roku życia, w szczególności otyłe - w dużej mierze jest więc zależna od stylu życia (więcej szczegółów na temat przyczyn, a także objawów poniżej). Choć może się rozwinąć do bardzo ciężkich postaci, generalnie uchodzi za nieco mniej niebezpieczną i uciążliwą, niż typ 1.
Cukrzyca insulinozależna jest najbardziej upowszechnioną ze wszystkich postaci choroby. Szacuje się, że 90-95 procent wszystkich rozpoznawanych przypadków to właśnie typ 2 (dane: American Diabetes Association).
Cukrzyca typu 3, zwana również wtórną
Cukrzyca typu 3 wyróżniana jest w medycznych terminologiach od niedawna, a w dodatku czyni się to nieoficjalnie (nie jest uwzględniona w ICD-10 i ICD-11). Pojęcie to odnosi się do tych postaci choroby, które są następstwem innych schorzeń lub przyjmowania leków. Stąd też inna stosowana nazwa: cukrzyca wtórna.
Paleta potencjalnych przyczyn jest bardzo szeroka. Podłoże mogą stanowić między innymi stany zapalne oraz nowotwory trzustki, mukowiscydoza czy hemochromatoza.
Cukrzyca typu trzeciego może się rozwinąć również u pacjentów z zaburzeniami hormonalnymi, takimi jak nadczynność tarczycy czy zespoły Cushinga i Cohna. Do zaburzeń mogą się przyczynić także niektóre leki, na przykład przeciwzapalne glikokortykosteroidy, moczopędne tiazydy oraz interferon A (cukrzyca polekowa). Potencjalnym czynnikiem sprawczym jest też alkohol spożywany w dużych ilościach i w wieloletniej perspektywie (cukrzyca poalkoholowa).
Schorzenie to występuje stosunkowo rzadko. Brak dokładniejszych statystyk wiąże się z tym, że bardzo często jest ono mylone z typem 2. Objawy są bowiem zbliżone, różnią się tylko przyczyny, które nie w każdym przypadku udaje się wyodrębnić.
W tym miejscu warto wspomnieć, że w ostatnich latach naukowcy zaczynają wyróżniać także cukrzycę typu 4. Nie jest ona jeszcze dobrze opisana, wiadomo jednak, że chodzi o te przypadki, w których insulinooporność rozwija się nie wskutek otyłości, lecz w związku z podeszłym wiekiem (cukrzyca starcza).
Cukrzyca ciążowa
Cukrzyca ciążowa to szczególny rodzaj choroby. Jej objawy przypominają typ 2, specyficzne jednak jest podłoże oraz czas występowania. Wedle definicji, schorzeniem tym nazywa się każdą nietolerancję glukozy rozpoznaną po raz pierwszy w okresie ciąży u kobiet, które nigdy wcześniej nie miały problemów diabetologicznych.
Główną przyczyną występowania cukrzycy w ciąży są zmiany hormonalne, a w szczególności wzrost stężenia estrogenów, progesteronu, laktogenu łożyskowego i prolaktyny. Substancje te obniżają wrażliwość tkanek na działanie insuliny, wskutek czego dochodzi do hiperglikemii. Dodatkowymi czynnikami ryzyka są też m.in. wysoka masa ciała, czy zaawansowany wiek przyszłej mamy.
Cukrzyca ciężarnych występuje stosunkowo często. Szacuje się, że w zależności od populacji dotyka ona od 1 do nawet 14 procent kobiet spodziewających się dziecka, stanowiąc 90 procent wszystkich przypadków cukrzycy notowanych w okresie ciąży (dane: American Diabetes Association).
Cukrzyca ciążowa stanowi poważne zagrożenie dla zdrowia dziecka, zarówno w czasie życia płodowego, jak też po narodzinach. W skrajnych przypadkach hiperglikemia może prowadzić do obumarcia płodu, wskazuje się też na ryzyko wielu innych powikłań.
W odróżnieniu od innych typów choroby, ta akurat jej postać ma charakter przemijający. Z reguły zaburzenia ustępują samoczynnie w ciągu kilku tygodni po porodzie. Należy się jednak liczyć z tym, że epizod taki zwiększa ryzyko zachorowania na cukrzycę typu 2 w przyszłości.
Pozostałe typy cukrzycy
Oprócz wyżej wymienionych, na wyróżnienie zasługuje kilka podtypów choroby, w tym w szczególności dwa niejednoznaczne, hybrydowe, zwykle utożsamiane z innymi odmianami: LADA i MODY.
Cukrzyca LADA (latent autoimmune diabetes in adults) często jest mylona z typem 2, ponieważ występuje o osób po 35 roku życia. W istocie jest to jednak mało specyficzny, ujawniający się z opóźnieniem podtyp cukrzycy typu 1, na co wskazuje jej etiopatogeneza. Choroba jest bowiem następstwem zaniku funkcji wydzielniczych trzustki, do czego dochodzi w wyniku autoagresji układu odpornościowego
Najnowsze badania wskazują, że choroba ta może być dużo bardziej upowszechniona, niż sądzono dawniej. Okazuje się bowiem, że nawet 5-10 procent cukrzyc rozpoznawanych wcześniej jako typ 2, w rzeczywistości może być typem 1 w wersji LADA (dane: M. Szelachowska).
Cukrzyca MODY (maturity-onset diabetes of the young) to rzadkie schorzenie łączące w sobie cechy typu 1 i 2. Najważniejszy jej wyróżnik stanowi podłoże genetyczne - choroba jest spowodowana mutacjami zaburzającymi wydzielanie insuliny w trzustce (zwykle tylko częściowo).
Co ważne, u każdego konkretnego pacjenta MODY występuje w związku z mutacją jednego tylko genu, który powoduje skłonność do autoagresji układu immunologicznego prowadzącą do zniszczenia wysp trzustkowych. Z tego powodu choroba jest zaliczana do grupy cukrzyc monogenowych (inne, jeszcze rzadsze schorzenia z tej grupy to między innymi cukrzyca noworodkowa czy mitochondrialna).
Reklama
Przyczyny cukrzycy
Przyczyny cukrzycy są zróżnicowane, inne w przypadku każdego z jej typów. Odpowiedź, na pytanie, skąd bierze się stan przewlekłej hiperglikemii jest zatem złożona.
Cukrzyca typu 1 należy do rozległej grupy schorzeń autoimmunologicznych. Jej podłoże stanowi nieprawidłowe działanie układu odpornościowego, który kieruje swoją agresję przeciw antygenom komórek β trzustki (tzw. wysp Langerhansa), co prowadzi do uszkodzenia tych struktur. Zaburzenie to po części jest uwarunkowane genetycznie.
Wprawdzie odpowiedź na pytanie, czy cukrzyca jest dziedziczna jest przecząca, w „spadku” można jednak otrzymać skłonność do autoagresji układu immunologicznego. Osoby obdarzone takim dziedzictwem mogą zachorować na cukrzycę typu 1, ale też wiele innych chorób z tej grupy, takich jak choćby Hashimoto, reumatoidalne zapalenie stawów, łuszczyca i około 80 innych. Często zresztą występują one parami, albo nawet w szerszych zestawach.
Co ważne - zapobieganie schorzeniom autoimmunologicznym nie jest w świetle dzisiejszej wiedzy naukowej możliwe. Wprawdzie naukowcy wspominają też o dodatkowych czynnikach środowiskowych potencjalnie wyzwalających autoagresję (zakażenia wirusowe, nieprawidłowa dieta w wieku niemowlęcym), nie są to jednak wystarczające przesłanki do tego, by można było mówić o jakiejkolwiek formie skutecznej profilaktyki.
Cukrzyca typu 2 w dużo większym stopniu zależy od samego pacjenta, aczkolwiek i w tym przypadku można mówić o pewnych predyspozycjach, istnieje bowiem kilkadziesiąt genów, których mutacje zwiększają ryzyko. W największym jednak stopniu ewentualny rozwój choroby zależy od stanu zdrowia i stylu życia. Najważniejsze czynniki sprawcze, to:
- otyłość,
- dieta,
- niska aktywność fizyczna.
Pacjenci często pytają, czy jedzenie słodyczy powoduje cukrzycę? Bezpośrednio nie, pośrednio - jako jedna z przyczyn otyłości - tak. Należy jednak pamiętać, że w tym kontekście szkodliwe mogą być cukry proste zawarte w innych produktach, w tym również w owocach.
Niebezpieczne jest również spożywanie większych ilości tłuszczów nasyconych.
Ryzyko zachorowania rośnie wraz z wiekiem, co wiąże się z kumulacją skutków różnych patologii na przestrzeni lat - w odróżnieniu od cukrzycy typu 1, charakteryzującej się gwałtownym początkiem, typ 2 rozwija się długotrwale i niepostrzeżenie.
Reklama
Objawy cukrzycy. Jak je rozpoznać i czy zawsze są typowe?
Objawy cukrzycy obejmują szeroka paletę różnorodnych dolegliwości, przy czym obraz kliniczny może się różnić w zależności od typu choroby oraz stopnia jej zaawansowania.
Pierwsze objawy cukrzycy typu 2 oraz tak zwanego stanu przedcukrzycowego to przede wszystkim:
- wzmożone pragnienie, uczucie suchości w ustach;
- wysuszenie skóry i błon śluzowych;
- częste oddawanie moczu w dużych ilościach;
- zamglone, niewyraźne widzenie;
- przewlekłe uczucie zmęczenia, napady senności;
- zwiększony apetyt przy jednoczesnej utracie masy ciała.

Źródło: Opracowanie własne
Należy przy tym jeszcze raz podkreślić, że choroba rozwija się bardzo wolno, dlatego symptomy te mogą być z początku trudno zauważalne. Z czasem jednak stają się coraz bardziej męczące, a w dodatku pojawiają się kolejne, związane z postępem uszkodzeń naczyniowych i występującymi powikłaniami. Wymienić w tym kontekście można między innymi silne pocenie się, ból nóg, poważne zaburzenia wzroku (retinopatia), problemy z członkiem (impotencja) u mężczyzn.
Inaczej jest w przypadku cukrzycy typu 1. Wszystkie wyżej wymienione wstępne objawy mogą się ujawnić w pełnej okazałości na przestrzeni zaledwie kilku tygodni, a dodatkowo w krótkim czasie obserwowane są też problemy związane z rozwijającą się dynamicznie kwasicą ketonową. Pacjent może więc doświadczać takich dolegliwości, jak:
- nieprzyjemny zapach acetonu z ust,
- przyspieszone bicie serca,
- kłucie w klatce piersiowej,
- przyśpieszony i pogłębiony oddech,
- ból brzucha, nudności, wymioty,
- zaburzenia orientacji.
W skrajnych przypadkach nasilona kwasica prowadzi do utraty przytomności, a nawet śpiączki.
Skórne objawy w przebiegu cukrzycy
Wraz z rozwojem choroby, wielu pacjentów doświadcza też coraz bardziej uciążliwych objawów cukrzycy na skórze. Suchości zaczyna towarzyszyć uporczywy świąd. Na twarzy może się pojawić widoczne zaczerwienienie, tak zwany rumieniec cukrzycowy, będący konsekwencją wzrostu ciśnienia i zwiększonej przepuszczalności naczyń.
Innym bardzo charakterystycznym objawem jest rogowacenie ciemne, czyli specyficzne plamy pod pachami, na szyi, w okolicy kolan i łokci. Rośnie też skłonność do zakażeń skóry i błon śluzowych, infekcji intymnych oraz zapaleń kącików ust.
W bardzo zaawansowanych stadiach pacjenci zmagają się też z objawami różnorodnych powikłań. Jednym z nich jest zespół stopy cukrzycowej, groźna choroba spowodowana uszkodzeniem nerwów i naczyń, w przebiegu której dochodzi do zakażenia tkanek głębokich nóg. Widoczne są owrzodzenia i rany na stopach. U części chorych stan ten jest na tyle poważny, że jedyną metodą leczenia pozostaje amputacja kończyny.
Psychiczne objawy cukrzycy
Do stosunkowo rzadkich i nietypowych oznak cukrzycy należą zaburzenia psychiczne i behawioralne. Najczęściej w tym kontekście mówi się o depresji. Pod pojęciem tym kryje się stałe osłabienie nastroju, połączone między innymi z obniżeniem samooceny, spadkiem życiowej energii i pesymistycznym postrzeganiem świata.
Oprócz tego u chorych notuje się też zaburzenia lękowe, takie jak zespół lęku uogólnionego czy zespół stresu pourazowego. Spotykane są też dziwne zachowania, niekiedy o charakterze aspołecznym.
Problemy te często są konsekwencją obciążeń emocjonalnych powodowanych przez samą diagnozę z rysującą się perspektywą dożywotniego leczenia. Przyczyną są także bieżące uciążliwości występujące w kolejnych latach życia z pogłębiająca się chorobą. Należy pamiętać, że u części pacjentów wiąże się ona z koniecznością insulinoterapii, co w praktyce oznacza regularne iniekcje, pomiary stężenia glukozy, ścisły rygor żywieniowy.
Dla wielu osób dojmujące są też same objawy, takie jak pogorszenie widzenia czy zaburzenia erekcji. Z kolei potencjalne powikłania i ich następstwa (udar, zawał, amputacja kończyny) stanowią w pełni zrozumiałe i racjonalne źródło lęku.
Reklama
Badanie na cukrzycę. Jak wygląda diagnostyka?
Diagnostyka cukrzycy obejmuje szereg testów z krwi laboratoryjnej, przy czym zestaw konkretnych wykonywanych badań różni się przy poszczególnych typach choroby. We wszystkich przypadkach podstawę stanowią:
- Oznaczenie glikemii na czczo - pomiar wykonuje się po 8-12 godzinnym poście, w praktyce najczęściej rano. Kryteria rozpoznania są proste. Norma to 77-99 mg/dl (3,9 - 5,5 mmol/l). Wynik w przedziale 100-125 mg/dl (5,6 - 6,9 mmol/l) interpretuje się jako nieprawidłową glikemię. Po przekroczeniu pułapu 126 mg/dl (7 mmol/l) stwierdzana jest cukrzyca.
- Doustny test obciążenia glukozą (OGTT, krzywa cukrzycowa) - wykonywany jest dwukrotnie: na czczo oraz 2 godziny po spożyciu roztworu glukozy. To badanie na cukrzycę lekarz zleca, gdy wynik pierwszego testu jest niejednoznaczny lub wskazuje na nieprawidłową glikemię. W tym przypadku norma wynosi poniżej 100 mg/dl (5,6 mmol/l) w pierwszym badaniu i poniżej 140 mg/dl (7,8 mmol/l) w drugim. Wynik drugiego pomiaru w przedziale 141-199 mg/dl (7,9-11 mmol/l) to stan przedcukrzycowy, zaś wartości powyżej 200 mg/dl (11,1 mmol/l) oznaczają cukrzycę.
Chorobę stwierdza się także w przypadku wykrycia tzw. glikemii przygodnej (powyżej 200 mg/dl) o dowolnej porze dnia i niezależnie od spożywanych posiłków, pod warunkiem, że u pacjenta obserwuje się typowe objawy.
Oprócz tego oznaczyć można też hemoglobinę glikowaną (HbA1c). Wynik w przedziale 4,0 - 5,7 procent mieści się w normie, 5,7 - 6,4 proc. to stan przedcukrzycowy a wartości wyższe oznaczają cukrzycę.
Testy te umożliwiają rozpoznanie choroby, aczkolwiek same w sobie nie dają odpowiedzi na pytanie o konkretną jej postać. Aby zdiagnozować ponad wszelką wątpliwość typ 1, należy dodatkowo wykonać badania immunologiczne, pozwalające wykryć określone autoprzeciwciała:
- ICA - przeciwwyspowe,
- IAA - przeciwinsulinowe,
- IA-2 - przeciwko białkowej fosfatazie tyrozynowej,
- GAD - przeciwko dekarboksylazie kwasu glutaminowego.
Jeżeli istnieje podejrzenie LADA, diagnostyka cukrzycy powinna zostać rozszerzona o oznaczenie tzw. peptydu C. W początkach choroby wynik powinien się mieścić w dolnych granicach normy wynoszącej 1,2-1,8 ng/ml, później zaś obserwuje się spadek poniżej tych wartości.
Reklama
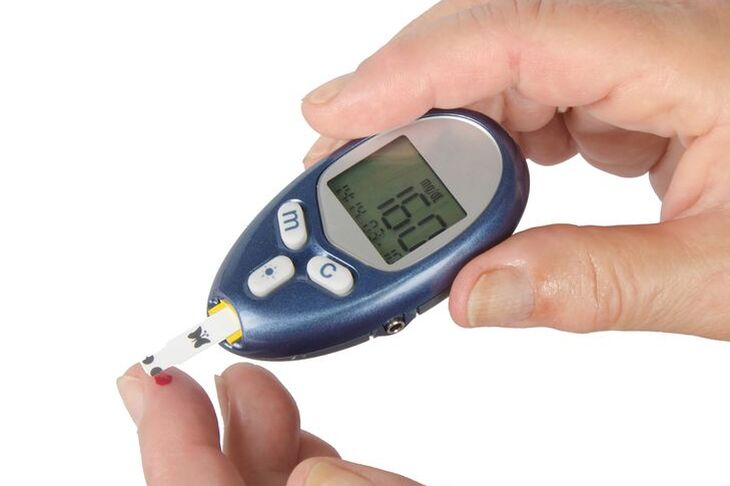
Mierzenie cukru, czyli monitorowanie cukrzycy
O ile pomiary laboratoryjne stanowią podstawę rozpoznania choroby, o tyle na etapie jej leczenia niezbędne jest samodzielne mierzenie cukru. Częstotliwość pomiaru jest uzależniona od typu choroby oraz stosowanej terapii. I tak:
- Osoby cierpiące na cukrzycę typu 2 i leczące się wyłącznie za pomocą diety powinny sprawdzać glikemię raz na tydzień o różnych porach dniach.
- W przypadku pacjentów przyjmujących doustne leki przeciwcukrzycowe wskazane jest sprawdzanie cukru raz dziennie.
- Chorzy leczeni intensywnie insuliną powinni sprawdzać poziom glukozy kilka razy dziennie, w tym na czczo, przed i po głównych posiłkach, a także przed snem.
Monitorowanie cukru jest uciążliwe i dyskomfortowe. Od kilkudziesięciu lat pomiary wykonuje się głównie za pomocą glukometrów inwazyjnych (fotometrycznych i elektrochemicznych), które wymagają nakłucia skóry w celu pobrania próbki krwi nanoszonej później na specjalny pasek testowy.
Aczkolwiek w ostatnich latach pojawiły się rozwiązania bardziej przyjazne w codziennym użytkowaniu. Mowa o sensorach do pomiaru cukru. Po aplikacji pod skórę, urządzenia te wykonują samoczynne pomiary co 1-5 minut, na bieżąco zbierając i zapisujący uzyskane wyniki. Wydatnie zmniejsza to inwazyjność całej procedury, a jednocześnie poprawia wydajność kontroli glikemii. Obecnie na rynku dostępne są urządzenia działające w dwóch standardach:
- CGM (continuous glucose monitoring),
- FGM (flash glucose monitoring).
Co istotne - akcesoria tego typu są drogie, ale duża część pacjentów (dzieci, młodzież i młodzi dorośli) ma możliwość ich zakupu z refundacją NFZ.
Reklama
Dieta cukrzycowa, czyli co jeść, a czego nie jeść przy cukrzycy
Odpowiednia dieta przy cukrzycy jest tak ważna, że de facto stanowi jedną z metod leczenia. Nie należy jednak zapominać, że mówiąc o diecie cukrzycowej inaczej podchodzi się do cukrzycy typu 2, a inaczej typu 1, co ma związek ich odmiennym charakterem, a także sposobem leczenia.
Dieta przy cukrzycy insulinoniezależnej jest czynnikiem, który pozwala kontrolować glikemię i zapobiegać postępom choroby, często bez konieczności sięgania po jakiekolwiek leki. Głównym celem jest zapobieganie otyłości, stanowiącej czynnik ryzyka insulinooporności. Co może jeść cukrzyk? W najbardziej ogólnym zarysie diabetykom typu 2 zaleca się:
- ograniczenie spożycia cukrów prostych, takich jak glukoza, fruktoza, galaktoza;
- zaspokajanie zapotrzebowania na węglowodany za pomocą cukrów złożonych;
- rezygnację z tłuszczów nasyconych na rzecz nienasyconych;
- ograniczenie spożycia soli do 5 g dziennie;
- rezygnację z używek takich, jak alkohol i papierosy.
W praktyce warto spożywać między innymi pełnoziarniste pieczywo, ciemne kasze, ryż i makarony, chude produkty mleczne, chude mięsa, wędliny i ryby, delikatne oleje roślinne (rzepakowy, oliwa z oliwek), warzywa, niektóre owoce.
Z drugiej strony dieta cukrzycowa typu 2 powinna być wolna od takich wyrobów, jak m.in. jasne pieczywo, biały ryż, tłuste mleko i jego przetwory, tłuste mięsa i wędliny, niektóre tłuszcze (masło, twarda margaryna, smalec, boczek, olej kokosowy), dania smażone, fast foody, przekąski czy napoje gazowane.
Zupełnie innymi zasadami rządzi się dieta cukrzycowa typu 1. Ponieważ choroba ta nie jest związana z otyłością, mniejsze znaczenie ma to co się je. Kluczowe natomiast są ilości, co ma związek nie tyle z charakterem schorzenia, co sposobem jego leczenia farmakologicznego. Ustalając menu, należy precyzyjnie skorelować dawki przyjmowanej insuliny do ilości spożywanych węglowodanów, a także tłuszczów oraz białek.
Aby ułatwić rachunki, stosuje się specjalne wymienniki. Przykładowo, jeden wymiennik węglowodanowy to jednostka miary, której odpowiada 10 gram cukrów przyswajalnych (bez błonnika). Ewentualne błędy w wyliczeniach mogą mieć fatalne następstwa. Podanie zbyt małej lub zbyt dużej dawki insuliny może skutkować utrzymywaniem się hiperglikemii albo wystąpieniem bardzo niebezpiecznej hipoglikemii (niedocukrzenia).
Leczenie cukrzycy
Czy cukrzyca jest uleczalna? Generalnie schorzenie to wciąż zaliczane jest w poczet tych, na które medycyna nie zna w pełni skutecznego remedium. Leczenie cukrzycy wszystkich niemal typów (poza ciążową i niektórymi wtórnymi) ma charakter dożywotni.
Celem jest utrzymywanie optymalnego poziomu glikemii, łagodzenie występujących objawów, zapobieganie powikłaniom, poprawa jakości codziennego funkcjonowania, a w ostatecznym rozrachunku osiągniecie długości życia nie odbiegającej od średniej dla danej populacji.
W ostatnich latach pojawia się coraz więcej doniesień dających nadzieję w szczególności pacjentom cierpiącym na chorobę typu 2 w niezbyt zaawansowanych stadiach. Okazuje się, że redukcja zbędnej tkanki tłuszczowej może powodować trwałą remisję, a więc powrót do prawidłowej glikemii. Nie oznacza to jednak całkowitego wyleczenia, w każdej chwili choroba może powrócić.
Jak leczyć cukrzycę? W związku z odmiennym podłożem, każdy z jej głównych typów wymaga innego postępowania. I tak:
- Typ 1 - pacjenci nie mają dużego wyboru. Podstawową metodą leczenia jest insulinoterapia, dla której nie ma obecnie żadnej realnej alternatywy. Dodatkowo chorzy ze współtowarzyszącą otyłością mogą otrzymywać metforminę. Dieta, tak jak wspomniano wyżej, jest bardzo istotna, ale nie pełni ona funkcji stricte terapeutycznej.
- Typ 2 - krok pierwszy, to terapia niefarmakologiczna, której filary stanowią: kontrola masy ciała, właściwa dieta, wzmożona aktywność fizyczna, rezygnacja z nałogów, psychoedukacja. Jeżeli mimo to wartości glikemii są zbyt wysokie, wdrożyć należy postępowanie farmakologiczne. W większości przypadków dobrze sprawdzają się doustne leki przeciwcukrzycowe, ale w najcięższych przypadkach może istnieć konieczność przejścia na insulinę.
- Typ 3 - ponieważ hiperglikemia jest w tym przypadku pochodną innych problemów zdrowotnych, podstawę stanowi terapia schorzeń pierwotnych. W leczeniu natomiast samej cukrzycy, stosuje się głównie środki farmakologiczne, od metforminy po insulinę.
- Cukrzyca ciążowa - lista dostępnych środków jest ograniczona. W pierwszej kolejności zaleca się obniżanie glikemii za pomocą diety, a także umiarkowanej aktywności fizycznej. Jeżeli to nie pomoże, wdraża się farmakoterapię, przy czym jedynymi dozwolonymi środkami są insulina oraz jej analogi.
Co bardzo ważne, choć część metod może się kojarzyć z leczeniem domowym, terapia w każdym przypadku powinna być prowadzona pod nadzorem diabetologa. Często też wskazane jest dodatkowe wsparcie innych lekarzy (na przykład przy powikłaniach neurologicznych, kardiologicznych czy okulistycznych), a także dietetyka oraz fizjoterapeuty.
Należy pamiętać, że nieleczona cukrzyca bądź też leczona w sposób niewłaściwy, stanowi bardzo poważne zagrożenie dla zdrowia i życia.
Leki na cukrzycę
Leki na cukrzycę dobiera lekarz, mając na uwadze przede wszystkim typ choroby, a także nasilenie jej objawów, stopień zaawansowania, ewentualne schorzenia współistniejące oraz powikłania. Należy też na bieżąco monitorować, w jaki sposób pacjent reaguje na przyjmowane farmaceutykii w razie potrzeby modyfikować terapię. Stosowanymi obecnie lekami na cukrzycę typu 2 są:
- Metformina - w wielu przypadkach lek pierwszego wyboru. Zmniejsza syntezę endogennej glukozy w wątrobie oraz zwiększa działanie insuliny w tkankach.
- Pochodne sulfonylomocznika - zwiększają metabolizm glukozy oraz zwiększają produkcję insuliny w trzustce.
- Leki inkretynowe, w tym leki pobudzające receptor GLP 1 oraz inhibitory DPP-4 - zwiększają syntezę insuliny w trzustce, opóźniają opróżnianie żołądka, hamują apetyt, obniżają masę ciała.
- Flozyny, czyli inhibitory SGLT2 - blokują wchłanianie glukozy w nerkach oraz przyspieszają jej wydalanie z moczem, dodatkowo regulują masę ciała oraz ciśnienie tętnicze.
Większość z wyżej wymienionych, to tabletki - na cukrzycę typu 2 zwykle przyjmuje się środki doustne. W zastrzykach są dostępni agoniści receptorów GLP-1. Co ciekawe, to właśnie grupy należą nowe leki, o których pisze się, że odchudzają. Z badań wynika, że faktycznie mają one takie działanie, niemniej należy pamiętać, że są to przede wszystkim leki przeciwcukrzycowe, dostępne na receptę, a w dodatku wymagające wykonywania iniekcji.
Z bardzo zaawansowanych stadiach cukrzycy typu 2, a także w każdym praktycznie przypadku choroby typu 1 pacjenci przyjmują insulinę. Na samym początku terapii, w warunkach szpitalnych, wykonywany jest ciągły wlew dożylny. Później, do końca życia należy insulinę podawać samodzielnie, podskórnie za pomocą specjalnych penów lub - coraz częściej - indywidualnych pomp insulinowych. Co istotne, istnieją insuliny różnego typu wykazujące się odmiennym działaniem. Dobór konkretnego preparatu a także dawkowanie ustala lekarz.
Zioła na obniżenie cukru
Zioła na cukrzycę nie są zalecane w naukowych i medycznych rekomendacjach jako sposób leczenia tej choroby. Niemniej istnieją rośliny lecznicze, które wykazują działanie hipoglikemizujące, i które za zgodą lekarza można pomocniczo włączyć do terapii.
Typowe zioła dla cukrzyków, to:
- morwa biała,
- kozieradka pospolita,
- mniszek lekarski,
- ziele rutwicy,
- owoce jałowca,
- szałwia lekarska,
- pokrzywa,
- lucerna siewna,
- liść aloesu,
- kora cynamonowca,
- liście poziomki,
- korzeń żeń-szenia,
- czarne jagody.
Wykazują one zróżnicowane działanie, niektóre zwiększają wrażliwość tkanek na insulinę, inne hamują rozkład cukrów złożonych do postaci glukozy, inne jeszcze obniżają indeks glikemiczny przyjmowanych pokarmów.
Dodać można, że nie są stosowane mieszanki ziół na cukrzycę typu 1, która jest chorobą autoimmunologiczną.
Powikłania cukrzycy
Powikłania cukrzycy stanowią największe zagrożenie w przebiegu tej choroby, będąc główną przyczyną notowanych zgonów wśród diabetyków. Mogą one obejmować bardzo różne narządy i układy ludzkiego organizmu, a wyróżnia się wśród nich problemy:
- metaboliczne,
- nefrologiczne,
- kardiologiczne,
- neurologiczne,
- okulistyczne,
- seksuologiczne,
- immunologiczne,
- dermatologiczne,
- stomatologiczne.
Powikłania cukrzycy dzieli się też ze względu na czas ich wystąpienia oraz długość trwania. Mogą one być ostre oraz przewlekłe. Do pierwszej grupy należą między innymi:
- Hipoglikemia, czyli niedocukrzenie. W skrajnych przypadkach jest to stan zagrożenia życia. Najczęstszą tego przyczyną jest przyjęcie zbyt dużej dawki insuliny.
- Hiperglikemia, czyli przecukrzenie, z którym wiążą się kolejne wymienione niżej zaburzenia.
- Cukrzycowa kwasica ketonowa - poważne zaburzenie metabolizmu węglowodanów, białek i tłuszczów, prowadzące do pojawienia się we krwi i moczu tzw. ciał ketonowych. W sporadycznych przypadkach prowadzi to do śmierci pacjenta.
- Stan hiperglikemiczno-hipermolalny - ciężkie zaburzenie gospodarki wodno-elektrolitowej, przypominające nieco kwasicę, ale kilka razy bardziej śmiercionośne w skutkach.
- Kwasica mleczanowa - efekt kumulacji dużych ilości kwasu mlekowego. Zaburzenie jest bardzo niebezpieczne, umiera co drugi dotknięty nim pacjent.
Nieleczona cukrzyca prowadzi też do powikłań bardziej oddalonych w czasie oraz długotrwałych. Są wśród nich takie problemy zdrowotne, jak:
- choroba niedokrwienna serca wraz z możliwym zawałem - to właśnie najczęstsza przyczyna zgonów wśród diabetyków;
- niedokrwienny udar mózgu - nie jest to powikłanie bardzo typowe, niemniej jego ryzyko u diabetyków jest znacznie większe niż u innych ludzi;
- retinopatia cukrzycowa - zaburzenia widzenia związane z uszkodzeniem naczyń krwionośnych oczu;
- neuropatia cukrzycowa - zbiór różnorodnych objawów związanych z uszkodzeniem obwodowego układu nerwowego bezpośrednio przez glukozę, a także w wyniku niedokrwienie i niedotlenienie;
- zespół stopy cukrzycowej - dalsza konsekwencja neuropatii, której istotę stanowi zakażenie tkanek kończyn dolnych i będące jego następstwem uszkodzenia oraz owrzodzenia. Tak jak zostało wspomniane wyżej, stopa cukrzycowa może być przyczyną utraty jednej lub nawet dwóch nóg w wyniku amputacji.
Inne możliwe problemy zdrowotne, to zaburzenia odporności, próchnica, impotencja u mężczyzn, infekcje grzybicze narządów rodnych u kobiet.
Zauważa się, że cukrzyca typu 1 częściej prowadzi do takich powikłań, jak neuropatie, retinopatie czy nefropatie cukrzycowe natomiast najpoważniejszym problemem u cukrzyków typu 2 są schorzenia układu sercowo-naczyniowego.
Jak zapobiec cukrzycy?
Zapobieganie cukrzycy w przypadku typu 2 jest relatywnie proste, choć nie zawsze skuteczne. Do klasycznych działań w ramach codziennej profilaktyki należą przede wszystkim te, które zapobiegają nadwadze i otyłości. Wskazane są zatem:
- dieta bogata w węglowodany złożone oraz tłuszcze nienasycone, kosztem cukrów prostych i tłuszczów nasyconych, odżywianie się w sposób regularny, nieprzejadanie, przyjmowanie zalecanych ilości wody;
- aktywność fizyczna w wymiarze przynajmniej 150 minut tygodniowo, o nasileniu adekwatnym do możliwości danej osoby.
Warto też regularnie się badać, nie tylko kontrolując glikemię, ale też inne parametry, w tym ciśnienie tętnicze, wagę, poziom tkanki tłuszczowej etc. Zdecydowanie odradza się palenie papierosów oraz nadużywanie alkoholu.
Natomiast przeciwdziałanie cukrzycy typu 1 oraz kilku podtypom związanym autoagresją jest praktycznie niemożliwe. W większości przypadków, u osób do tego predestynowanych, choroby te mogą się rozwinąć bez względu na styl życia.