Reklama
Jak wygląda półpasiec? Rodzaje i pierwsze objawy choroby
Przyczyny półpaśca związane są głównie z osłabieniem układu odpornościowego. Szczególnie narażone są osoby przyjmujące leki immunosupresyjne lub cierpiące na choroby obniżające odporność. Wirus ospy wietrznej i półpaśca (Varicella-Zoster Virus, VZV) może pozostawać w organizmie w stanie uśpienia przez wiele lat.
Półpasiec rozwija się stopniowo, a jego pierwsze objawy mogą być mylone z innymi dolegliwościami. Według badań opublikowanych w Forum Medycyny Rodzinnej (2018), choroba ma charakterystyczny przebieg, który można podzielić na kilka etapów.
Pierwsze objawy półpaśca to:
- mrowienie lub swędzenie skóry w jednym miejscu,
- nadwrażliwość skóry na dotyk,
- pieczenie lub pulsujący ból,
- zaczerwienienie i miejscowe ocieplenie skóry.
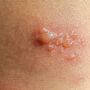
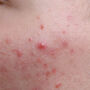
Po 3-4 dniach od pierwszych objawów pojawia się charakterystyczna wysypka półpaścowa. Na zaczerwienionej skórze pojawiają się najpierw drobne krostki, które następnie przekształcają się w pęcherzyki wypełnione płynem. Zmiany te układają się w charakterystyczny "pas" - stąd nazwa choroby. Wysypka występuje tylko po jednej stronie ciała i nie przekracza linii środkowej, co jest jednym z najbardziej charakterystycznych objawów półpaśca.
Warto również zauważyć, że takie jednostronne ułożenie zmian skórnych znacznie ułatwia diagnostykę i odróżnienie półpaśca od innych chorób przebiegających z wysypką.
Dodatkowo chorobie często towarzyszą objawy ogólne podwyższona temperatura, osłabienie organizmu, ból głowy i złe samopoczucie.
Półpasiec oczny
Półpasiec oczny to szczególnie niebezpieczna odmiana choroby, stanowiąca 10-25% wszystkich przypadków. Występuje wtedy, gdy wirus atakuje gałąź oczną nerwu trójdzielnego, powodując zmiany skórne wokół oka i na czole.
Pacjenci często zgłaszają intensywny ból okolicy oka oraz zauważają opuchliznę tej okolicy. Ta forma choroby jest szczególnie groźna ze względu na ryzyko poważnych powikłań dotyczących wzroku - nieleczona może prowadzić do trwałego uszkodzenia oka, a nawet utraty widzenia.
W przypadku półpaśca ocznego kluczowe jest wdrożenie leczenia przeciwwirusowego w ciągu pierwszych 72 godzin od wystąpienia objawów, co znacząco zmniejsza ryzyko powikłań
Półpasiec uszny
Półpasiec uszny jest rzadszą, ale poważną odmianą choroby. Zmiany chorobowe mogą obejmować zarówno małżowinę uszną, okolice za uchem, jak i przewód słuchowy zewnętrzny. W niektórych przypadkach zmiany występują również w części jamy ustnej. Taka lokalizacja półpaśca wymaga szczególnej uwagi i szybkiej interwencji lekarskiej, ponieważ może prowadzić do poważnych powikłań związanych ze słuchem. Według Forum Medycyny Rodzinnej (2018), ta forma choroby często wiąże się z zespołem Ramsaya Hunta, w którym oprócz typowych zmian skórnych może dojść do porażenia nerwu twarzowego.
Charakterystyczne objawy półpaśca usznego:
- silny ból ucha,
- szumy uszne,
- zawroty głowy,
- problemy ze słuchem,
- możliwe porażenie nerwu twarzowego.
Półpasiec na twarzy
Lokalizacja półpaśca na twarzy wymaga szczególnej uwagi medycznej ze względu na duże ryzyko powikłań neurologicznych oraz bliskość ważnych narządów zmysłów. Zmiany w tej okolicy mogą pozostawić trwałe ślady, dlatego kluczowe jest szybkie rozpoczęcie odpowiedniego leczenia. Ta lokalizacja choroby wiąże się ze zwiększonym ryzykiem komplikacji, szczególnie gdy zmiany pojawiają się w okolicy nerwu trójdzielnego. Pacjenci z półpaścem na twarzy powinni pozostawać pod ścisłą kontrolą lekarską przez cały okres choroby.
Objawy półpaśca na twarzy obejmują:
- jednostronne zmiany skórne,
- ból w obszarze zajętym przez chorobę,
- możliwe porażenie mięśni twarzy,
- często towarzyszące bóle głowy.
Reklama
Czy półpasiec jest zaraźliwy? Jak długo zostać w domu?
Według badań przedstawionych w Forum Medycyny Rodzinnej (2018), zakaźność półpaśca jest znacznie niższa niż ospy wietrznej. Wirus może przenosić się wyłącznie przez bezpośredni kontakt z wykwitami skórnymi, przy czym zaraźliwe są jedynie świeże pęcherzyki wypełnione płynem.
Należy pamiętać, że okres zakaźności kończy się dopiero wtedy, gdy wszystkie zmiany skórne zaschną i pokryją się strupami. To, jak długo chory powinien pozostać w domu, zależy przede wszystkim od lokalizacji zmian i szybkości ich gojenia.
Szczególną ostrożność powinny zachować osoby, które nie chorowały wcześniej na ospę wietrzną lub nie były przeciwko niej szczepione, ponieważ w ich przypadku kontakt z chorym na półpaśca może doprowadzić do rozwoju ospy wietrznej.
Reklama
Półpasiec w ciąży
Zachorowanie na półpasiec podczas ciąży budzi szczególne obawy, jednak według badań przedstawionych w Forum Medycyny Rodzinnej (2018), choroba ta nie stanowi bezpośredniego zagrożenia dla płodu. W przeciwieństwie do ospy wietrznej, półpasiec w czasie ciąży nie zwiększa ryzyka wystąpienia wad wrodzonych. Sama ciąża nie jest wskazaniem do wdrożenia intensywnego leczenia przeciwwirusowego - pacjentki w ciąży powinny być leczone zgodnie z ogólnymi wytycznymi.
Reklama
Leczenie półpaśca
Leczenie półpaśca powinno rozpocząć się jak najszybciej po pojawieniu się pierwszych objawów. Badania pokazują, że najlepsze efekty osiąga się, gdy terapia zostanie wdrożona w ciągu pierwszych 72 godzin od wystąpienia zmian skórnych. Podstawowe leczenie przeciwwirusowe obejmuje podawanie:
- acyklowiru,
- walcyklowiru,
- famcyklowiru.
Szczególnie istotne jest włączenie terapii u osób po 50. roku życia oraz w przypadku zmian zlokalizowanych poza tułowiem.
Maść na półpaśca i inne sposoby łagodzenia objawów
Oprócz leków przeciwwirusowych, ważnym elementem terapii jest właściwe leczenie miejscowe. W przypadku półpaśca nie zaleca się stosowania pudrów czy papek, gdyż mogą one sprzyjać nadkażeniom bakteryjnym.
Podstawą jest delikatna dezynfekcja zmian skórnych oraz stosowanie preparatów łagodzących ból i świąd. W przypadku silnego bólu może być konieczne włączenie leków przeciwbólowych, a nawet preparatów przeciwdepresyjnych lub przeciwdrgawkowych.
Reklama
Powikłania po półpaścu
Najpoważniejszym powikłaniem półpaśca jest neuralgia popółpaścowa, występująca u 20-50% pacjentów. Jak wskazują badania opisane w Forum Medycyny Rodzinnej (2018), to powikłanie szczególnie często dotyka osoby starsze. Charakteryzuje się przewlekłym bólem neuropatycznym, który może utrzymywać się miesiącami po ustąpieniu zmian skórnych. Ból ten znacząco obniża jakość życia pacjentów, prowadząc często do bezsenności i depresji.
Do innych istotnych powikłań należą zakażenia bakteryjne wykwitów skórnych, zapalenie siatkówki czy porażenie nerwów.
Szczególnie niebezpiecznym powikłaniem może być zapalenie mózgu oraz półpasiec rozsiany, który wymaga natychmiastowej hospitalizacji. Przypadki półpaśca u osób z obniżoną odpornością mogą przebiegać ciężej i wymagać hospitalizacji. Warto również pamiętać, że nawracające epizody półpaśca mogą świadczyć o poważnych zaburzeniach odporności i wymagają pogłębionej diagnostyki.
Reklama
Profilaktyka i szczepienia przeciwko półpaścowi
Skuteczna profilaktyka półpaśca jest szczególnie ważna dla osób o zwiększonym ryzyku zachorowania, zwłaszcza seniorów i pacjentów z zaburzeniami odporności. Najskuteczniejszą metodą zapobiegania są szczepienia ochronne. Obecnie dostępne są nowoczesne szczepionki na półpasiec, które znacząco zmniejszają ryzyko zachorowania, a jeśli choroba wystąpi - łagodzą jej przebieg.
Oprócz szczepień, istotne znaczenie ma:
- wzmacnianie odporności organizmu,
- unikanie nadmiernego stresu,
- zdrowy tryb życia,
- odpowiednia ilość snu i wypoczynku,
- zbilansowana dieta.
Reklama
Półpasiec u dzieci - czy to możliwe?
Choć półpasiec najczęściej kojarzy się z osobami starszymi, może wystąpić również u dzieci. Szczególnie narażone są te, których matki chorowały na ospę wietrzną w czasie ciąży po 20. tygodniu. W takich przypadkach reaktywacja wirusa VZV może nastąpić już w wieku dziecięcym.
Przebieg półpaśca u dzieci jest zwykle łagodniejszy niż u dorosłych. Objawy są podobne - początkowo pojawia się miejscowy świąd i pieczenie skóry, a następnie charakterystyczna wysypka. U najmłodszych pacjentów rzadziej występują powikłania i przewlekły ból po ustąpieniu choroby. Dzieci również szybciej wracają do zdrowia.
Szczególną uwagę należy zwrócić na dzieci z obniżoną odpornością lub chorobami przewlekłymi - w ich przypadku półpasiec może mieć cięższy przebieg i wymagać intensywniejszego leczenia. Warto wiedzieć, że szczepienia przeciwko ospie wietrznej u dzieci jednocześnie zmniejszają ryzyko wystąpienia półpaśca w przyszłości.