Medme poleca
Co to jest zespół nerczycowy?
Zespół nerczycowy (w skrócie ZN) jest zespołem objawów chorobowym wywołanych nadmierną, nieskompensowaną utratą białek z moczem. Charakterystyczny dla tego schorzenia jest znaczny białkomocz, obrzęki, obniżone stężenie albumin w osoczu (hipoalbuminemia), lipiduria czyli zwiększone wydalanie tłuszczów z moczem, podwyższone stężenie frakcji tłuszczowych w osoczu krwi (hiperlipidemia).
Reklama
Zespół nerczycowy – przyczyny
Przyczyny zespołu nerczycowego można podzielić na dwie grupy. Do pierwszej należą schorzenia dotyczące jedynie nerek, w drugiej wskutek trwającej już choroby dotyczącej całego organizmu dochodzi do uszkodzenia nerek.
Choroby kłębuszków nerkowych bez współistniejących chorób ogólnych (glomerulopatie pierwotne)
Kłębuszkowe zapalenia nerek – odpowiadają za 70% przypadków zespołu nerczycowego u dorosłych. Przyczyna większości kłębuszkowych zapaleń nerek nie jest znana. Istotą rozwoju tej grupy schorzeń są zaburzenia w obrębie układu odpornościowego, który z czasem zaczyna uszkadzać nerki. Istnieje szereg różnych typów zapaleń nerek; są one rozpoznawane na podstawie biopsji nerki, należy tutaj zwrócić szczególną uwagę na dwa typy:
1. Błoniaste kłębuszkowe zapalenie nerek – jest to najczęstsza przyczyna zespołu nerczycowego u dorosłych, najczęściej jego przyczyna nie jest znana (75%), tylko u co czwartego chorego daje się znaleźć czynnik wywołujący chorobę (choroby zakaźne, nowotwory, choroby autoimmunologiczne, polekowe).
2. Submikroskopowe kłębuszkowe zapalenie nerek – jest to najczęstsza przyczyna zespołu nerczycowego u dzieci. Nazwa wzięła się z braku zmian w mikroskopowym obrazie fragmentu chorej nerki w tym typie zapalenia.
Uszkodzenie kłębuszków nerkowych przez inne czynniki (glomerulopatie wtórne)
Cukrzyca – najczęściej z pośród chorób nie związanych bezpośrednio z kłębuszkami nerkowymi doprowadza do powstania zespołu nerczycowego. Rzadziej - szczególnie istotne są współistniejące choroby autoimmunologiczne, które między innymi uszkadzają nerki. U kobiet w wieku 30-50 lat – uszkodzenie kłębuszków nerkowych w przebiegu tocznia (nefropatia toczniowa). Powyżej 50 roku życia zwiększa się liczba przypadków zespołu nerczycowego w przebiegu skrobiawicy i układowych zapaleń naczyń. Inne (dużo rzadsze przyczyny): nowotwory (chłoniaki, białaczki, szpiczak i inne), leki i substancje uszkadzające nerki (szczególnie szeroko używane tzw. niesteroidowe leki przeciwzapalne, do których należy aspiryna), zakażenia, zaburzenia przepływu krwi przez nerki (zakrzep żyły nerkowej).
Reklama
Zespół nerczycowy – objawy
Powolny rozwój zespołu nerczycowego może być poprzedzony:
- uczuciem osłabienia,
- utratą łaknienia,
- bólami głowy i brzucha,
- nudnościami,
- zaburzeniami miesiączkowania.
Obrzęk – główny objaw kliniczny, będący przyczyną zgłoszenia się do lekarza. Lokalizuje się głównie w okolicach kostek (ewentualnie w okolicy krzyża u osób leżących); może też występować na powiekach (głównie u dzieci), wargach sromowych, worku mosznowym. Rano często występuje w okolicy twarzy a wieczorem w obrębie stóp i podudzi. Wyglądają one jak ciastowate opuchnięcia, które w miejscu dotknięcia palcem pozostawiają wgłębienie. Zespół nerczycowy nie jest jedyną przyczyną powstawania obrzęku, często występuje np. u osób cierpiących na schorzenia kardiologiczne.
Rzadziej występujące objawy (głównie w zaawansowanym zespole nerczycowym):
- pienienie się moczu – wskutek dużej zawartości w nim białka,
- duszność – skutek gromadzenia się płynu w opłucnej (jest to surowicza błona pokrywająca płuca i wnętrze klatki piersiowej, u zdrowych ludzi w jej wnętrzu, czyli jamie opłucnej występuje niewielka ilość płynu, gdy w przebiegu różnych chorób dochodzi do zwiększenia jego ilości, chory odczuwa problemy z oddychaniem),
- wodobrzusze – skutek gromadzenia się płynu w jamie brzusznej,
- nadciśnienie tętnicze (ciśnienie powyżej 140/90 mm Hg) – występuje w zaawansowanym stadium zespołu nerczycowego,
- tzw. przełomy brzuszne – u niektórych osób w ciężkiej postaci zespołu nerczycowego mogą występować silne bóle brzucha z towarzyszącymi wymiotami i gorączką.
Reklama
Zespół nerczycowy - badanie moczu
Badanie ogólne moczu - podstawą rozpoznania zespołu nerczycowego jest zdiagnozowanie znacznej zawartości białka w moczu. Jest ono oznaczane w dobowej zbiórce moczu albo przy użyciu specjalnych przeliczeń w porcji moczu porannego. W zespole nerczycowym dobowa utrata białka z moczem wynosi >3,5 g/1,73 m2. Dodatkowo w badaniu moczu mogą występować zaburzenia spowodowane chorobą wywołującą zespół nerczycowy.
Dobowa zbiórka moczu:
- jej celem jest pomiar ilości wydalanego dziennie moczu oraz obliczenie stężenia określonych substancji (białko, glukoza itp.),
- w dniu badania należy stosować zwykłą dietę oraz spożywać normalną ilość płynów
- próbę najlepiej rozpocząć rano,
- pierwszą próbkę moczu należy oddać do ubikacji (zredukowanie zanieczyszczenia pobieranego później moczu),
- kolejne porcje moczu należy gromadzić w specjalnie przygotowanym pojemniku, najlepiej o znanej objętości lub posiadającym podziałkę (w celu określenia ilości wydalonego moczu),
- mocz należy gromadzić przez 24 h, czyli ostatnią próbką powinien być mocz poranny z następnego dnia,
- po zakończeniu zbiórki należy dokładnie zmierzyć ilość oddanego moczu.
Do laboratorium oddaje się tylko ok. 50-100 ml z pobranego moczu, próbkę należy dokładnie opisać i podać całą objętość oddanego przez 24 h moczu.
Reklama
Zespół nerczycowy - badanie krwi
Elektroforeza białek surowicy krwi – w tym badaniu wykorzystywane jest zróżnicowanie właściwości fizykochemicznych poszczególnych frakcji białek osoczowych. Dzięki temu pozwala ona na rozdzielenie osocza na 5 frakcji (albuminy, alfa1-globuliny, alfa2-globuliny, beta1-globuliny i gamma-globuliny). Najliczniejszą z nich są albuminy - w przebiegu zespołu nerczycowego dochodzi do obniżenia ich zawartości w osoczu i mamy do czynienia z hipoalbuminemią. Pobieranie krwi do wykonania elektroforezy nie różni się od zwykłych pobrań do innych badań, pacjent powinien być jedynie na czczo.
Dodatkowo w badaniu krwi występują:
- hipercholesterolemia i hipertrójglicerydemia – wzrost stężenia cholesterolu i trójglicerydów (są to frakcje lipidowe osocza krwi),
- niedokrwistość (obniżone stężenie hemoglobiny we krwi),
- obniżone stężenie wapnia (hipokalcemia - głównie w wyniku utraty wapnia w przebiegu białkomoczu) i inne.
Przeczytaj też: Biochemia krwi (badanie biochemiczne) - interpretacja wyników i normy
Reklama
Zespół nerczycowy - biopsja nerki
Jest to mikroskopowa ocena wycinka nerki. Wykonywana jest ona głównie w celu rozpoznania przyczyny zespołu nerczycowego (jeżeli wcześniej nie była ona znana).
Nakłucie nerki specjalnymi igłami wykonuje się pod kontrolą USG w znieczuleniu miejscowym (u dzieci stosowane jest znieczulenie ogólne). Podczas zabiegu chory leży na brzuchu, pod który podłożony jest wałek, który powoduje zbliżenie nerek do tylnej ściany jamy brzusznej. Po zabiegu pacjent powinien przynajmniej przez kilka godzin pozostawać w pozycji leżącej (najlepiej do rana dnia następnego).
Często zlecana jest również morfologia krwi oraz badanie USG układu moczowego w dniu następnym. Do powikłań badania należy krwinkomocz (obecność czerwonych krwinek w moczu bez zmiany barwy) oraz tworzenie się krwiaka, najczęściej niewielkich rozmiarów (powstającego nad lub pod torebką nerki). Groźne dla zdrowia powikłania zdarzają się niezwykle rzadko.
Do podjęcia właściwego leczenia zespołu nerczycowego istotne jest ustalenie czynnika odpowiedzialnego za rozwój choroby (o ile nie był on wcześniej znany). Oprócz badań laboratoryjnych istotne miejsce ma tutaj biopsja nerki. Ważny jest dobór momentu, w którym wykonanie tej procedury diagnostycznej jest najwłaściwsze i ustalenie jakim stopniu to badanie przyczyni się do ustalenia przyczyny ZN.
U dzieci do 12 roku życia przy spełnieniu określonych kryteriów można wprowadzić leczenie bez wykonywania biopsji nerki, dopiero brak właściwej poprawy na zastosowane leczenie decyduje o wykonaniu biopsji. Ze względu na to, że jest to inwazyjny zabieg wymagający znieczulenia, decyzja o wykonaniu biopsji powinna być wykonana po dokładnym wyjaśnieniu przez lekarza prowadzącego jej celowości i korzyści, jakie może przynieść w terapii. W tabeli poniżej zestawiono najważniejsze przeciwwskazania i powikłania biopsji.
Reklama
Zespół nerczycowy - badania obrazowe
Za pomocą badania ultrasonograficznego lub diagnostyki radiologicznej można wykryć gromadzący się płyn w jamach ciała (głównie opłucna i jama brzuszna).
Terapia zespołu nerczycowego jest leczeniem wielokierunkowym obejmującym:
Zespół nerczycowy – diagnoza
Zazwyczaj chory zaniepokojony pojawiającymi się obrzękami trafia do lekarza pierwszego kontaktu; w przypadku dzieci również do lekarza pediatry. Żeby wdrożyć odpowiednie leczenie należy przede wszystkim powiązać powstawanie obrzęków z nerkami – czyli u osób starszych wykluczyć przyczyny kardiologiczne (które najczęściej są przyczyną powstawania obrzęków), a we wszystkich grupach wiekowych lekarz powinien zlecić badanie ogólne moczu.
Następnym krokiem jest skierowanie pacjenta do leczenia specjalistycznego, którym zajmują się nefrolodzy. Ich rolą oprócz doboru właściwego zestawu leków jest znalezienie choroby, która doprowadziła do wystąpienia zespołu nerczycowego i rozpoczęcie odpowiedniego jej leczenia.
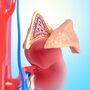
Niezależnie od czynnika wywołującego, istotę zespołu nerczycowego stanowi uszkodzenie błony filtracyjnej kłębuszka nerkowego i wzrost jej przepuszczalności dla białek. Utrata białek z osocza krwi powoduje ucieczkę płynu z naczyń krwionośnych do przestrzeni międzykomórkowych w organizmie i powstania obrzęków.
Mechanizmy obronne organizmu w tej sytuacji doprowadzają do zatrzymania wody oraz sodu, co dodatkowo wpływa na nasilenie obrzęków. Utrata białka z moczem, w tym wielu białek o ważnej funkcji biologicznej, prowadzi do szeregu negatywnych skutków (anemia, wzrost ryzyka infekcji, skłonność do zakrzepów itd.). Dodatkowo w zespole nerczycowym dochodzi do zaburzeń w gospodarce lipidowej osocza, jednak przyczyny tych zaburzeń nie zostały jednoznacznie wyjaśnione.
Wszystkie osoby cierpiące na choroby wymienione w punktach przyczyny pierwotne i przyczyny wtórne są zagrożone ryzykiem rozwoju zespołu nerczycowego. Niemalże wszystkie przypadki ZN u dzieci to przypadki związane z pierwotnym uszkodzeniem nerek. U dorosłych stopniowo wzrasta udział innych czynników, szczególnie szeroko rozpowszechnionej cukrzycy odpowiedzialnej za wiele schorzeń nerek.
Zespół nerczycowy - leczenie
1. Leczenie przyczynowe = leczenie choroby podstawowej wywołującej zespół nerczycowy, czyli wyrównanie cukrzycy, uzyskanie remisji w kłębuszkowych zapaleniach nerek (sterydoterapia) itp. lub odstawienie substancji uszkadzających (np. w miarę możliwości eliminacja szkodliwych leków).
2. Leczenie objawowe – złagodzenie zaburzeń powstających w przebiegu zespołu nerczycowego:
- odpowiednia dieta – ograniczenie spożycia białka, sodu, cholesterolu i tłuszczów nasyconych (patrz dział Leczenie domowe),
- oszczędzający tryb życia - chorym zaleca się również wypoczynek w pozycji leżącej z uniesionymi nogami; powoduje on przemieszczenie części nadmiaru płynów gromadzącego się w kończynach z powrotem do naczyń i poprawia skuteczność leczenia moczopędnego,
- leczenie moczopędne – celem terapii jest usunięcie za pomocą określonych grup leków moczopędnych (diuretyki tiazydowe, diuretyki pętlowe czy diuretyki oszczędzające potas) nadmiaru wody i sodu gromadzących się w organizmie i redukcja obrzęków,
- leczenie nadciśnienia tętniczego – leczy się już nawet ciśnienie w zakresie wartości prawidłowych, a docelowo powinno być ono obniżone poniżej 130/80 mm Hg (nadciśnienie jest niezależnym czynnikiem uszkadzającym nerki),
- zwalczanie zaburzeń lipidowych – oprócz diety można zastosować leki obniżające stężenie frakcji tłuszczowych w osoczu (statyny), jednak są one włączane dopiero w ciężkich postaciach zespołu nerczycowego, w których nie udało się zmniejszyć występującego białkomoczu,
- zwalczanie infekcji – spadek immunoglobulin, biorących udział w reakcjach odpornościowych, w przebiegu zespołu nerczycowego sprzyja infekcjom, ważny jest tutaj dobór odpowiednich leków nie uszkadzających nerek,
- leczenie przeciwzakrzepowe – niedobór białek odpowiedzialnych za regulacje krzepnięcia kwi może doprowadzić do zwiększonej krzepliwości krwi, zapobieganie zakrzepicy polega przede wszystkim na unikaniu unieruchomienia i odwodnienia; leki przeciwzakrzepowe nie są rutynowo stosowane, z wyjątkiem chorych obciążonych dużym ryzykiem,
- leczenie nerkozastępcze – w ciężkich stadiach zespołu nerczycowego opornych na leczenie farmakologiczne, stosuje się niektóre formy leczenia (hemofiltracja, sucha ultrafiltracja) nerkozastępczego w celu usunięcia nadmiaru wody.
Przede wszystkim jest to prawidłowe leczenie choroby mogącej wywołać zespół nerczycowy. U pacjentów cierpiących na kłębuszkowe zapalenia nerek bardzo istotny jest dobór odpowiednich leków hamujących negatywną działalność zaburzonego układu odpornościowego.
Niestety nierzadko zdarza się, że zespół nerczycowy jest pierwszą manifestacją toczącej się choroby nerek. Regularne pomiary cukrów, zdyscyplinowanie w przyjmowaniu leków i normalizacja takich parametrów, jak ciśnienie tętnicze czy zaburzenia gospodarki lipidowej, może ustrzec wielu pacjentów cierpiących na cukrzycę przed rozwojem zespołu nerczycowego.
Głównym elementem monitorowania przebiegu zespołu nerczycowego jest cykliczne monitorowanie poziomu białkomoczu i jego zmian w odpowiedzi na zastosowane leczenie, umożliwia to modyfikacje terapii i dobór odpowiednich leków.
Sami chorzy lub rodzice cierpiących na zespół nerczycowy dzieci organizują również grupy wsparcia, które zajmują się doradztwem, organizacją spotkań edukacyjnych, zakładaniem forów internetowych, dzieleniem się doświadczeniami na temat życia i leczenia tej skomplikowanej choroby. Przykładem może być fundacja „Wesołe Kłębuszki” zajmująca się pomocą chorym dzieciom cierpiącym na nerczycę.
Zespół nerczycowy - dieta
Istotnym elementem w leczeniu zespołu nerczycowego jest stosowanie odpowiedniej diety (która nie powoduje zwiększonej pracy uszkodzonych nerek). Posiłki należy spożywać 4-5 razy dziennie. Ilość białka w diecie jest dobierana w zależności od masy ciała i dziennego zapotrzebowania organizmu - średnio jest to 0,7-0,8 g białka na kilogram masy ciała, a także względnego wyrównania strat spowodowanych białkomoczem.
Ilość spożywanej soli kuchennej jest dobierana w zależności od dziennego wydalania moczu i ogólnego stanu chorego. Ze względu na istniejące zaburzenia lipidowea a szczególnie podwyższony poziom cholesterolu, zaleca się ograniczenie spożycia pokarmów bogatych w cholesterol. W kuchni używany jest tłuszcz w postaci oleju słonecznikowego lub sojowego, jak również masła słonecznikowego. Należy unikać pokarmów ciężkostrawnych, wzdymających, ostro przyprawionych, a także używek oraz marynat. W tabeli poniżej zestawiono produkty zalecane w zespole nerczycowym oraz takie, których spożycia powinno się unikać.
|
Produkty w diecie nerczycowej |
||
|---|---|---|
|
Produkty: |
zalecane |
przeciwwskazane |
|
Pieczywo |
wszystkie gatunki bez dodatku soli kuchennej |
solone ciastka na proszkach |
|
Mąka |
wszystkie gatunki |
|
|
Kasze |
wszystkie gatunki |
|
|
Mleko |
we wszystkich postaciach |
|
|
Ser |
biały, twarogowy (bez soli) |
sery żółte, topione, solone, podpuszczkowe, pikantne |
|
Jaja |
jaja całe, żółtka, białka |
|
|
Mięso |
chude gatunki mięsa: cielęcina, wołowina, konina, drób, kura, kurczę |
tłuste gatunki, podroby, wędliny, konserwy |
|
Ryby |
chude gatunki ryb: szczupak, sandacz, lin, leszcz, pstrąg, dorsz |
tłuste ryby wędzone, konserwy |
|
Masło |
masło świeże nie solone |
|
|
Śmietana |
śmietana, śmietanka |
|
|
Warzywa i owoce |
wszystkie gatunki świeże, wliczając je w dozwoloną ilość płynów |
kiszonki, warzywa solone |
|
Ziemniaki |
gotowane, pieczone |
smażone, odsmażane |
|
Groch i fasola |
nie podaje się żadnych roślin strączkowych |
|
|
Cukier i słodycze |
cukier, miód, przetwory owocowe na cukrze |
czekolada, tłuste wyroby cukiernicze z kremami i ciasta spulchnione proszkami |
|
Przyprawy |
łagodne: pietruszka, seler, majeranek, cebula, szczypiorek, koperek, cynamon, wanilia, kwasek cytrynowy, skórka cytrynowa i pomarańczowa, kminek, chrzan |
pieprz, ocet, musztarda, sól, ziele angielskie, liść laurowy, gałka muszkatołowa |