Układ moczowy człowieka zbudowany jest z cewki moczowej, pęcherza moczowego, moczowodów i nerek. Nerki są parzystym organem w kształcie fasoli, położonym w jamie brzusznej. Pełnią one w organizmie wiele istotnych funkcji, z których najważniejszą jest produkcja moczu. Mocz z nerek spływa przez moczowody do pęcherza moczowego, w którym jest gromadzony. Usuwanie moczu następuje przez cewkę moczową.
Medme poleca
Kamica nerkowa - czym jest?
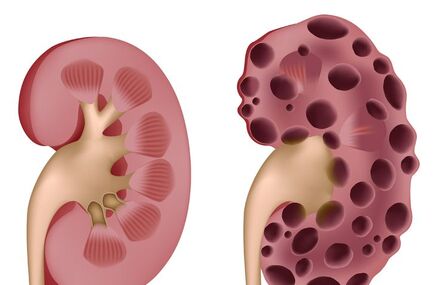
Kamica nerkowa jest to obecność w drogach moczowych nierozpuszczalnych złogów (tzw. kamieni) powodujących określone zaburzenia w przepływie moczu. Złogi powstają wskutek nadmiernego stężenia pewnych substancji w moczu, najczęściej lokalizują się w kielichach i miedniczkach nerkowych, skąd następnie przemieszczają się do moczowodów i pęcherza moczowego. Kamienie mogą być wydalone lub pozostawać w drogach moczowych i dalej się powiększać.
Kamica jest jedną z najczęstszych chorób układu moczowego, która w ciągu życia wystąpi średnio u co dziesiątego mężczyzny i co dwudziestej kobiety; szczyt zachorowań przypada na 30-40 rok życia, u większości chorych występują nawroty choroby.
Reklama
Kamica nerkowa - przyczyny
Proces tworzenia kamieni nerkowych jest złożony i wieloczynnikowy. Związany jest on z nadmiernym stężeniem pewnych substancji w moczu - zarówno normalnie w nim występujących, jak i patologicznych, zmniejszeniem zawartości związków hamujących wytrącanie się złogów (tzw. substancji antylitogennych – magnezu, cytrynianów) oraz obecnością takich składników w moczu jak:
- bakterie,
- ciała obce,
- złuszczone nabłonki (które ułatwiają wytrącanie się złogów).
Do wytrącenia złogów dochodzi wówczas, gdy zawartość związków tworzących kamienie w moczu przekracza ich próg rozpuszczalności.
Stany sprzyjające rozwojowi kamicy
Nadmierne wydalanie wapnia z moczem:
- pierwotna nadczynność przytarczyc,
- nowotwory,
- choroby ziarniniakowe – m.in. gruźlica, sarkoidoza, niektóre chłoniaki,
- wrodzone zaburzenia metabolizmu wapnia.
Zmniejszone wydalanie cytrynianów z moczem:
- przewlekła biegunka.
Zwiększone wydalanie szczawianów z moczem:
- dieta bogato szczawianowa,
- nawykowe przyjmowanie witaminy C,
- dieta ubogo wapniowa,
- przewlekłe choroby jelita cienkiego,
- zaburzenia metabolizmu szczawianów (defekty enzymatyczne).
Do substancji tworzących kamienie (substancji litogennych) należą: wapń, kwas szczawiowy, fosforany, moczany, cystyna.
Reklama
Rodzaje kamicy nerkowej
Wyróżnia się kilka typów kamicy nerkowej - w zależności od tego, jaka substancja stanowi główny składnik kamieni. Najczęściej występują:
- kamica szczawianowo–wapniowa,
- kamica moczanowa,
- kamica fosforanowa,
- kamica cystynowa.
Najczęściej kamienie zbudowane są ze związków wapnia (ponad 80%) - głównie są to szczawiany wapnia. Stąd przede wszystkim za tworzenie kamieni nerkowych odpowiedzialne są stany, w których dochodzi do nadmiernego wydalania wapnia z moczem (hiperkalciuria). Taka sytuacja ma miejsce, gdy występuje nadmierne wchłanianie wapnia z przewodu pokarmowego lub zbyt duża utrata wapnia przez nerki.
Nadmierne wydalanie szczawianów z moczem (hiperoksaluria) ma głównie miejsce w chorobach przewodu pokarmowego, które zaburzają wchłanianie kwasów tłuszczowych. W warunkach zdrowia szczawiany w jelicie związane są z jonami wapnia. Gdy nadmiar kwasów tłuszczowych zwiąże jony wapnia, szczawiany w dużej ilości wchłaniają się do organizmu i następnie są wydalane z moczem – gdzie mogą tworzyć złogi.
Z kolei cytryniany i magnez wiążąc wapń zapobiegają powstawaniu kamieni. Ok. 10% stanowią złogi zbudowane z kwasu moczowego – ich wytrącaniu sprzyja obecność infekcji w drogach moczowych, szczególnie na ten typ kamicy narażeni są chorzy na cukrzycę. Rzadziej złogi zbudowane są z innych substancji.
Reklama
Czynniki sprzyjające kamicy nerkowej
Jednakże samo przesycenie moczu substancjami tworzącymi kamienie nie jest wystarczające do wystąpienia kamicy. Dodatkowo musi zostać zaburzona równowaga pomiędzy czynnikami sprzyjającymi wystąpieniu złogów a mechanizmami hamującymi.
Kamicy sprzyjają:
- zakażenie układu moczowego- ułatwia wytrącanie się złogów, sama kamica również ułatwia rozwój infekcji dróg moczowych,
- stany powodujące zastój moczu,
- unieruchomienie,
- nieprawidłowa dieta, spożywanie zbyt małej ilości płynów,
- zbytnie zakwaszenie lub nadmierna alkalizacja moczu,
- zbyt duża gęstość moczu.
Wytrącenie się złogów może mieć różne konsekwencje. Gdy są małe, obłe i nie utrudniają przepływu moczu, kamica może przebiegać bezobjawowo. Jednak gdy kamienie się powiększają, zaczynają upośledzać przepływ moczu, a przy odpowiednio dużych rozmiarach mogą utrudnić, a nawet zatrzymać jego wydalanie. Objawia się to wówczas atakiem kolki nerkowej. Całkowita niedrożność dróg moczowych jest najgroźniejszą konsekwencją kamicy, mogącą doprowadzić do gwałtownego uszkodzenia nerek.
Reklama
Kolka nerkowa - objawy
Kamica przez długi czas może przebiegać bezobjawowo, a pierwszą manifestacją choroby jest zazwyczaj kolka nerkowa - najbardziej typowy objaw kamicy. Jest to bardzo silny, napadowy, często nawracający ból w okolicy lędźwiowej (dół pleców) promieniujący do pachwin, narządów płciowych lub wewnętrznej powierzchni ud. Ból spowodowany jest przemieszczaniem się złogów przez wąskie światło moczowodu, dolegliwości bólowe ustępują po odblokowaniu przepływu moczu. Jest pilnym wskazaniem do zgłoszenia się do lekarza i rozpoczęcia diagnostyki w kierunku obecności złogów w układzie moczowym.
Kolce nerkowej mogą towarzyszyć:
- nudności,
- wymioty,
- dreszcze,
- gorączka (szczególnie przy współistniejącej infekcji dróg moczowych),
- parcie na mocz i częste oddawanie małych ilości moczu (poliuria),
- omdlenie (przy bardzo silnym bólu),
- krwiomocz (obecność elementów krwi w moczu zmieniająca jego barwę).
Reklama
Kamica nerkowa - wizyta u lekarza
Kamica nerkowa przez długi czas może przebiegać bezobjawowo i jest wykrywana przypadkowo lub z powodu nagłego ataku kolki nerkowej u osoby wcześniej zdrowej. W tym drugim przypadku osoba z silnym bólem, który nie chce ustępować po zwykłych środkach przeciwbólowych, kieruje się do lekarza pierwszego kontaktu lub od razu na szpitalny oddział ratunkowy.
W tym okresie najważniejsze jest przede wszystkim jak najszybsze rozpoznanie kamicy, uśmierzenie bólu, a w przypadku obecności masywnych złogów przywrócenie przepływu moczu. Po ustąpieniu objawów kolki nerkowej można zacząć dogłębną diagnostykę i dobór właściwego leczenia. Tym etapem zajmują się zazwyczaj lekarze interniści – zwłaszcza nefrolodzy, a dobór odpowiedniej metody zabiegowego leczenia (patrz punkt Leczenie) konsultowany jest z urologami.
Pomocne pytania w rozmowie z lekarzem:
- Na jaki typ kamicy nerkowej choruję?
- Jak duże jest ryzyko nawrotu kolki nerkowej?
- W jaki sposób mam się zachowywać w razie wystąpienia ataku kolki nerkowej?
- Jak duże są złogi w moim układzie moczowym?
- Który typ zabiegu leczenia kamicy będzie dla mnie najodpowiedniejszy?
- Jaka dieta będzie dla mnie najlepsza?
- Których leków/ suplementów diety powinienem (powinnam) unikać ze względu na kamicę?
- Czy moje dzieci są narażone na tę chorobę?
Reklama
Kamica nerkowa - czynniki ryzyka
Do czynników ryzyka wystąpienia kamicy nerkowej zaliczane są:
- płeć męska,
- rodzinne występowanie kamicy,
- nowotwory – zwłaszcza przerzuty nowotworowe, które powodują wzrost poziomu wapnia i kwasu moczowego,
- choroby układu kostno-stawowego – takie jak osteoporoza, dna moczanowa,
- choroby przewodu pokarmowego – choroba Leśniowskiego-Crohna, zespoły złego wchłaniania, stany po usunięciu części jelita cienkiego (powodują wzrost wchłaniania szczawianów),
- nawracające infekcje układu moczowego,
- zbyt mała ilość przyjmowanych płynów (sprzyja nadmiernemu zagęszczeniu moczu),
- nieprawidłowa dieta – zawierająca dużą ilość szczawianów, białek, wapnia, sodu (patrz punkt Leczenie domowe),
- przebywanie w klimacie gorącym, tropikalnym,
- praca w suchym i gorącym środowisku,
- długotrwałe unieruchomienie,
- przyjmowanie niektórych leków – m.in. suplementów wapnia, witaminy D, witaminy C.
Kamica nerkowa - badania
Badania obrazowe – służą do uwidocznienia złogów; ich lokalizacji oraz stopnia poszerzenia układu moczowego przez utrudniony odpływ moczu. Należą do nich:
- Rentgen przeglądowy jamy brzusznej – pozwala uwidocznić złogi nieprzepuszczające promieni rentgenowskich (część jest przepuszczalna, stąd nie wszystkie mogą być uwidocznione).
- USG jamy brzusznej - stanowi razem z RTG jamy brzusznej wstępne badanie u osób z podejrzeniem kamicy nerkowej – pozwala uwidocznić złogi oraz stopień poszerzenia części układu moczowego znajdujących się powyżej utrudniającego przepływ moczu złogów.
- Tomografia komputerowa – wykonywana rzadziej, najczęściej w razie wątpliwości diagnostycznych, w niektórych przypadkach zastępowana jest przez urografię – w szczególności przed planowanymi zabiegami urologicznymi.
Badanie moczu
W czasie trwania napadu kolki nerkowej krwiomocz lub krwinkomocz stwierdzany jest u 75% chorych na kamicę nerkową. Spowodowany jest uszkodzeniem przez złogi elementów układu moczowego oraz obecnością śladowych ilości krwi w moczu, która może zmieniać jego barwę (krwiomocz) lub barwa moczu mocze pozostawać niezmieniona (krwinkomocz); może towarzyszyć bakteriomocz i leukocyturia w skutek współistniejącej infekcji dróg moczowych (aby dowiedzieć się więcej - przeczytaj artykuł Zapalenia pęcherza moczowego). W okresie międzynapadowym (cel badań to ustalenie przyczyny kamicy nerkowej w celu doboru właściwego leczenia):
- Analiza chemiczna wydalonych lub usuniętych złogów.
- Oznaczenie ilościowe zawartości w moczu wapnia, kwasu moczowego, kwasu szczawiowego, fosforanów i cystyny - składników moczu odpowiedzialnych za tworzenie się złogów; badanie powinno być wykonane 2-3 miesiące po ostatnim epizodzie kolki nerkowej, lub po zabiegu urologicznym z powodu kamicy (patrz punkt Leczenie) u pacjenta pozostającego na zwykłej diecie. Oznaczenie wykonuje się z dobowej zbiórki moczu (mocz zbierany do pojemnika przez 24 godziny); zwykle oznaczenie dokonuje się w moczu z 2-3 dobowych zbiórek.
- Badanie moczu w kierunku obecności kryształów kwasu moczowego.
Badanie krwi
W okresie między napadami kolki nerkowej badanie krwi może służyć do poszukiwania przyczyn kamicy. W surowicy krwi można oznaczyć stężenie:
- sodu,
- potasu,
- wapnia,
- fosforu,
- kwasu moczowego,
- wodorowęglanów.
Badania wykonuje się 2-3 miesiące po ostatnim epizodzie kolki nerkowej lub po zabiegu urologicznym.
Rozpoznanie kamicy nerkowej stawiane jest zazwyczaj na podstawie objawów klinicznych – najczęściej napadu kolki nerkowej, wyniku badań obrazowych oraz badania ogólnego moczu.
Leczenie kamicy nerkowej
Leczenie zależy od fazy choroby. W przypadku ataku kolki nerkowej dąży się do uśmierzenia bólu oraz przywrócenia przepływu moczu. W okresie międzynapadowym stosuje się różne techniki mające na celu usunięcie kamieni.
Leczenie kolki nerkowej
Często wymaga podania silnych leków przeciwbólowych z grupy opioidów – powodują one zmniejszenie bólu, nie poprawiają natomiast odpływu moczu. Inną grupą są słabsze leki przeciwbólowe – tzw. niesteroidowe leki przeciwbólowe (należy do nich np. popularna aspiryna, jednak kolka nerkowa wymaga podania silniejszych leków jak ketoprofen lub diklofenak) – ich zaletą jest zmniejszenie obrzęku, który powstaje wokół złogu, co może ułatwić jego przesunięcie do pęcherza moczowego. Dodatkowo można dołączyć leki, które powodują rozkurczanie mięśni gładkich moczowodów – co również ułatwia usunięcie złogu.
Leczenie w okresie międzynapadowym
Polega na połączeniu:
- metod farmakologicznych,
- odpowiedniej diety
- właściwego trybu życia.
Kombinacja tych składników leczenia zależy od typu kamicy. Celem terapii jest zmniejszenie zawartości w moczu substancji tworzących określone typy złogów oraz wpływ na pH moczu – czyli ogólnie rzecz biorąc jego odczyn. Odczyn moczu może być zasadowy, kwaśny lub obojętny. Niektóre typy złogów wytrącają się łatwiej w moczu kwaśnym, więc dąży się do zmiany jego pH na zasadowe (alkalizacja), a w przypadku złogów wytracających się w moczu zasadowym działa się w przeciwnym kierunku.
Leczenie inwazyjne
1. Litotrypsja pozaustrojowa (ESWL)
Jest nieinwazyjną metodą służącą do rozkruszania kamieni zlokalizowanych w różnych odcinkach układu moczowego. Najlepsze wyniki uzyskuje się dla kamieni zlokalizowanych w miedniczkach nerkowych, kielichach oraz górnym odcinku moczowodu. Do rozkruszania złogów stosuje się fale wstrząsowe generowane przez specjalne urządzenia, zazwyczaj stosuje się ok. 2000-5000 impulsów w ciągu godziny – powstałe drobne fragmenty po rozkruszeniu są następnie wydalane przez nerki. Zabieg przeprowadza się w krótkotrwałym znieczuleniu ogólnym, zazwyczaj ambulatoryjnie (czyli bez konieczności pozostawania w szpitalu).
Pacjent przed zabiegiem proszony jest o położenie się na specjalnej leżance urządzenia, kamienie są lokalizowane za pomocą aparatu USG lub promieni rentgenowskich – pozwala to ukierunkować fale wstrząsowe na właściwe miejsce. Same impulsy są nieprzyjemne dla pacjenta, ale nie powodują bólu, do kilku dni po zabiegu chory może odczuwać pieczenie. Po zabiegu chory jest proszony o przyjmowanie dużych ilości płynów – które powodują zwiększenie wydalania moczu i ułatwiają usuwanie resztek złogów.
Jest to podstawowy zabieg w przypadku złogów o wymiarach do ok. 2,5 cm. Wykazuje znaczną skuteczność w przypadku większości rodzajów kamicy, z wyjątkiem złogów cystynowych – które są najtwardsze i źle poddają się litotrypsji pozaustrojowej. Poniżej zestawiono możliwe powikłania oraz przeciwwskazania do zabiegu.
Przeciwwskazania:
U wszystkich:
- ciąża,
- skaza krwotoczna (przed zabiegiem wymagane jest również czasowe odstawienie leków przeciwpłytkowych i przeciwkrzepliwych).
U części chorych:
- źle kontrolowane nadciśnienie tętnicze,
- stymulator serca i tętniak aorty brzusznej (wymagana jest duża ostrożność).
Powikłania:
- krwiak wewnątrz– i okołonerkowy,
- krwawienia,
- zaklinowanie złogu w dalszych odcinkach układu moczowego,
- zwłóknienie śródmiąższowe,
- przejściowe upośledzenie funkcji nerek,
- przejściowy białkomocz,
- rzadko – drobne krwawienia w wątrobie, jajnikach, płucu i podskórnie.
2. Nefrolitotrypsja przezskórna (PCNL)
Jest zabiegiem polegającym na usunięciu złogu w całości lub po rozkruszeniu z nerki lub górnego odcinka dróg moczowych za pomocą specjalnego wziernika (endoskopu) wprowadzanego bezpośrednio do nerki przez niewielkie nacięcie na skórze. Jest to podstawowa forma usuwania kamieni u osób nie kwalifikujących się do pozaustrojowej litotrypsji.
Przed zabiegiem ważne jest dokładne zlokalizowanie złogów, w tym celu do pęcherza moczowego wprowadza się specjalny cewnik przez cewkę moczową, przez który podawany jest kontrast – umożliwiający uwidocznienie kamieni w badaniu rentgenowskim. W części ośrodków ta procedura zastępowana jest przez badanie USG.
Następnie u pacjenta leżącego na brzuchu lekarz przeprowadzający zabieg wykonuje niewielkie nacięcie na skórze w okolicy lędźwiowej, przez które zostaje wprowadzona igła do układu kielichowo miedniczkowego nerki. W ten sposób zostaje wytworzona przetoka, która jest następnie poszerzana do wymiarów, które umożliwią wprowadzenie wziernika. Endoskop umożliwia uwidocznienie złogu oraz wprowadzenie specjalnych narzędzi służących do rozkruszenia kamieni na drobne fragmenty oraz ich usunięcia.
Po zabiegu każdy chory ma założony dren nefrostomijny – jest to rurka założona w miejsce operacji, której zadaniem jest odprowadzanie moczu bezpośrednio z nerki, dren usuwany jest przed wypisaniem chorego do domu (w niektórych przypadkach wymagane jest pozostawienie drenu nefrostomijnego na dłużej). Chory po zabiegu może odczuwać niewielkie dolegliwości bólowe, a mocz może zawierać niewielką domieszkę krwi. Przeciętnie pacjent przebywa w szpitalu ok. 2-3 dni, a powrót do pracy możliwy jest po ok. 10 dniach.
Przeciwwskazania:
U wszystkich chorych:
- ciąża,
- skaza krwotoczna,
- stan septyczny – wywołany zastojem moczu,
- gruźlica układu moczowego.
U części chorych:
- nieprawidłowości w budowie anatomicznej nerek,
- nieprawidłowości anatomiczne w budowie kości, które utrudniają dostęp operacyjny do nerek,
- znamienny bakteriomocz,
- uczulenie na środek kontrastowe.
Powikłania:
- krwawienie (1/5 operowanych wymaga przetoczenia krwi),
- uszkodzenie miedniczki nerkowej,
- uszkodzenie w trakcie operacji narządów znajdujących się w sąsiedztwie nerek np. jelit, wątroby.
3. Litotrypsja ureterenoskopowa (URSL)
Jest wykonywana w przypadku złogów nie poddających się pozaustrojowej litotrypsji zlokalizowanych przede wszystkim w dolnych odcinkach moczowodu (w tym miejscu moczowód zwęża się, co sprzyja utknięciu kamienia). Zabieg ten polega na usunięciu złogu za pomocą specjalnego wziernika tzw. ureterorenoskopu, który wprowadzany jest przez cewkę moczową, następnie przez pęcherz moczowy do moczowodu.
Przez ureterorenoskop wprowadzany jest sprzęt do usuwania kamieni (koszyczki, kleszczyki) lub do ich rozbijania (sondy ultradźwiękowe, balistyczne, elektrohydrauliczne, światłowody laserów impulsowych). W chwili obecnej wprowadzenie litotrypsji laserowej, w której stosowane są elastyczne światłowody umożliwia penetrowanie nie tylko moczowodów, ale struktur nerki i kruszenie w nich kamieni.
U części chorych po zabiegu na kilka tygodni może pozostać w moczowodzie rurka tzw. stent – który ułatwia gojenie oraz usuwanie resztek złogu. Sam zabieg przeprowadzany jest w znieczuleniu ogólnym i trwa ok. 20-40 minut. Przez kilka dni po usunięciu kamieni chory może odczuwać niewielkie dolegliwości bólowe. Pobyt w szpitalu trwa zwykle około doby i po kilku dniach możliwy jest powrót do normalnej aktywności. Najczęstsze powikłania po zabiegu to przerwanie ściany moczowodu oraz urwanie moczowodu – które wymagają operacji rekonstrukcyjnych.
4. Klasyczne metody operacyjne
Klasyczne metody operacyjne stosowane są wówczas, gdy pozaustrojowa litotrypsja lub metody endoskopowe nie przynoszą oczekiwanych efektów lub są przeciwwskazane oraz w sytuacjach, gdy złogi osiągają znaczne rozmiary. Typ zabiegu dobierany jest w zależności od lokalizacji złogów, w skrajnych przypadkach znacznego uszkodzenia, usunięta może być cała nerka.
Operacja jest przeprowadzana w znieczuleniu ogólnym i trwać może kilka godzin. Podczas zabiegu po otwarciu powłok skórnych wykonuje się nacięcie miąższu nerki lub moczowodu w celu uwidocznienia złogu i jego usunięcia za pomocą specjalnych szczypczyków, część kamieni przed usunięciem może wymagać rozbicia na drobniejsze fragmenty.
Wykonywane jest również śródoperacyjne badanie radiologiczne w celu sprawdzenia czy wszystkie złogi zostały usunięte. Pobyt w szpitalu trwa około 10 dni, a powrót do normalnej aktywności zajmuje kilka miesięcy. Po ok. 3 miesiącach zazwyczaj wymagana jest wizyta kontrolna i wykonanie badań obrazowych w celu sprawdzenia czy kamica nie nawróciła. W chwili obecnej odstępuje się od klasycznych operacji na rzecz mniej inwazyjnych zabiegów (opisanych powyżej).
Niestety kamica nerkowa jest chorobą, która często lubi nawracać. W przypadku braku stosowania odpowiedniej profilaktyki ryzyko nawrotu stanowi niemalże 50%, natomiast ścisłe przestrzeganie zasad profilaktyki zmniejsza ryzyko nawrotu do 5%. Podstawową zasadą jest dużo pić! – przyjmowanie zwiększonej ilości płynów sprzyja obniżeniu gęstości moczu, co utrudnia wytrącenie się złogów. Należy zredukować spożycie białka oraz unikać soku jabłkowego i grejpfrutowego, które powodują zakwaszenie moczu i sprzyjają tworzeniu się kamieni. Bardzo istotny jest dobór odpowiedniej diety w zależności od typu kamicy.
Kamica jest chorobą o dobrym rokowaniu (poza niektórymi podtypami). Stąd bardzo dużo zależy od samego chorego i jego dyscypliny w przestrzeganiu diety i regularnym monitorowaniu stanu układu moczowego.
Dieta w kamicy nerkowej
Dieta jest bardzo ważnym elementem leczenia kamicy nerkowej i zapobiegania jej nawrotom. Po pierwszym epizodzie kolki nerkowej i wykonaniu pełnej diagnostyki - zazwyczaj udaje się ustalić typ kamicy powodujący ataki. Fakt ten jest o tyle istotny, że pozwala dobrać odpowiednią dla pacjenta dietę, która zmniejszy ryzyko tworzenia się kamieni. Wybór elementów diety powinien przebiegać w porozumieniu z lekarzem i dietetykiem (nie na własną rękę). Podstawowe zasady diety w zależności od rodzaju złogów, opisano poniżej.
1. Kamica szczawianowo-wapniowa
Główną zasadą diety w tym typie kamicy jest ograniczenie szczawianów w pokarmach, co prowadzi do zmniejszonego ich wydalania z moczem. Z posiłków należy wykluczyć lub znacznie ograniczyć pokarmy bogate w szczawiany takie jak:
- szpinak,
- buraki,
- czekoladę,
- kawę,
- herbatę,
- botwinę,
- szczaw.
Ogranicza się spożywanie:
- marchwi,
- buraków,
- ziemniaków,
- grochu.
Natomiast w przypadku chorób układu pokarmowego prowadzących do nadmiernego wchłaniania szczawianów należy zwiększyć udział w diecie pokarmów bogatych w wapń – ponieważ wiążąc szczawiany zmniejszają ich wchłanianie do organizmu.
2. Kamica moczanowa
Podstawą diety w kamicy moczanowej jest stosowanie pokarmów powodujących wzrost pH moczu, czyli jego alkalizację. Spadek pH (zakwaszenie) moczu ułatwia wytrącanie się złogów moczanowych. Pokarmy powodujące alkalizacje moczu to:
- produkty mleczne,
- marchew,
- sałata,
- buraki,
- ziemniaki,
- seler,
- orzechy,
- kalafior,
- rzodkiewki.
Kolejnym elementem diety jest ograniczenie produktów bogatych w puryny. Zasady purynowe są metabolizowane w organizmie człowieka do kwasu moczowego – przez co powodują wzrost jego stężenia w organizmie, a tym samym w moczu. Ich źródłem są przede wszystkim produkty mięsne takie jak:
- podroby (wątroba, nerki, mózg i serca),
- wywary i sosy mięsne,
- galarety mięsne,
- sardynki i śledzie.
Natomiast produkty roślinne bogate w puryny, których należy unikać to:
- rośliny strączkowe (groch, fasola, soczewica i bób)
- używki: kakao, kawa i herbata
- grzyby.
Należy unikać potraw:
- smażonych,
- duszonych,
- pieczonych,
preferowane są natomiast dania przygotowywane na parze lub gotowane w wodzie. Polecane są natomiast mięsa chude: cielęcina, indyki, kurczaki jednak w ograniczonych ilościach.
3. Kamica fosforanowa
W przypadku złogów zbudowanych z fosforanów wapnia w diecie należy zmniejszyć ilość pokarmów zawierających wapń. Jednakże dzienne spożycie wapnia powinno wynosić przynajmniej 1000 mg/d, zbyt mała podaż wapnia może mieć wiele negatywnych skutków dla organizmu, a nawet paradoksalnie powodować zwiększenie częstości występowania kamicy.
4. Kamica cystynowa
W tym typie kamicy dochodzi do nadmiernego wydalania cystyny (aminokwas) z moczem wskutek upośledzenia wychwytu przez nerki tego związku z powrotem do organizmu. Dieta w tym typie kamicy powinna zawierać zmniejszoną zawartość cystyny oraz metioniny – związku, który ulega przemianom do cystyny. Najmniej tych aminokwasów zawarte jest w mleku oraz jego przetworach oraz produktach roślinnych. Unikać natomiast należy spożycia mięsa i jego przetworów.