Medme poleca
Gruźlica - typy choroby
Gruźlica może być utajona bądź aktywna:
- W przypadku choroby utajonej – prątki gruźlicy znajdują się w organizmie, lecz nie wywołują żadnych objawów chorobowych. Układ odpornościowy jest na tyle silny, by mieć je pod kontrolą. Natomiast w przypadku spadku odporności może dojść do rozwinięcia się pełnoobjawowej choroby, czyli aktywnego procesu chorobowego.
- Gruźlica płuc w aktywnej postaci jest chorobą zakaźną. Osoba chora podczas mówienia, śmiania się, kichania, śpiewania oraz w szczególności kaszlenia może zarażać innych, wydalając bakterie wraz z wydychanym powietrzem. Bakterie z prądem krwi mogą przedostawać się do innych organów, powodując tzw. gruźlicę pozapłucną. Ta postać choroby zazwyczaj nie jest zakaźna.
Prątki gruźlicy, które dostały się do krwi, mogą być szczególnie niebezpieczne, gdyż mogą powodować rozsianą formę choroby, tzw. gruźlicę prosówkową.
W przeszłości gruźlica była zwana „galopującymi suchotami”, dlatego że w szybkim tempie doprowadzała do wyniszczenia, znacznej utraty masy ciała, ciężkiego zapalenia gruźliczego płuc z kaszlem, krwiopluciem i gorączką. Obecnie wzrasta liczba chorych na gruźlicę. Może to być spowodowane wzrostem populacji osób zakażonych wirusem HIV, chorych na AIDS, a także zwiększoną ilością osób z obniżoną odpornością na skutek leczenia immunosupresyjnego.
Reklama
Gruźlica - przyczyny
Przyczyną choroby jest wniknięcie do organizmu bakterii z grupy Mycobacterium tuberculosis complex. W jej skład wchodzą szczepy:
- Mycobacterium tuberculosis,
- Mycobacterium bovis
- Mycobacterium africanum.
Czynniki chorobotwórcze wnikają do organizmu najczęściej wraz z wdychanym powietrzem. Płucna postać choroby stanowi 90% przypadków gruźlicy. Bakterie atakując komórki budujące ścianę oskrzeli i pęcherzyków płucnych, wyzwalają odpowiedź zapalną organizmu, czyli mobilizację sił przeciwko tym czynnikom.
W odpowiedzi zapalnej biorą udział różne komórki układu odpornościowego, które wędrują w kierunku zaatakowanych tkanek i wyzwalają różne czynniki mające na celu zlikwidowanie mikrobów. Odpowiadają one między innymi za wystąpienie gorączki. Napływające komórki stanu zapalnego toczą walkę z mnożącymi się bakteriami. Fagocytują, czyli pochłaniają bakterie i unieszkodliwiają je. Pochłonięte bakterie mogą również namnażać się we wnętrzu komórek zapalnych, powodując ich rozpad i zakażanie kolejnych komórek.
Komórki biorące udział w odpowiedzi obronnej organizmu, skupiając się w miejscu wniknięcia bakterii, w badaniu histologicznym przypominają okrągły twór: „gruzełek” – stąd nazwa choroby.
W przypadku gdy odpowiedź immunologiczna jest wystarczająco silna, zahamuje mnożące się bakterie, jednak w przypadku osłabienia odporności dochodzi do rozwoju pełnoobjawowej gruźlicy. Jeśli objawy choroby rozwijają się po pierwszym wniknięciu bakterii do organizmu, mówi się o gruźlicy pierwotnej – około 5% osób zakażonych.
Jeśli odpowiedź immunologiczna zdoła powstrzymać infekcję na etapie namnażania się bakterii w komórkach zapalnych, mogą one długo przetrwać w tej postaci, nie powodując żadnych objawów, a w przyszłości przy stanie obniżonej odporności doprowadzić do tzw. gruźlicy popierwotnej, czyli aktywnej formy choroby, uaktywnionej po długim czasie od zakażenia. U około 5-10% osób zakażonych rozwinie się ta postać choroby.
Jeśli zauważysz u siebie objawy, takie jak:
- gorączka,
- poty nocne,
- przewlekłe zmęczenie,
- brak apetytu,
- chudnięcie,
- kaszel trwający ponad 2-3 tygodnie,
nie zwlekaj, lecz zgłoś się do swojego lekarza rodzinnego!
Reklama
Gruźlica - objawy
Podczas pierwszego kontaktu z prątkami gruźlicy układ odpornościowy może całkowicie zniszczyć bakterie lub choroba może przebiegać w postaci utajonej. Osoby z gruźlicą utajoną zazwyczaj nie mają żadnych objawów choroby. Objawową postacią choroby jest gruźlica aktywna.
Objawy gruźlicy aktywnej:
- utrata masy ciała,
- utrata łaknienia,
- gorączka i poty nocne.
Dodatkowo w gruźlicy aktywnej płucnej występuje:
- kaszel, który trwa powyżej 2-3 tygodni, który na początku jest suchy, następnie przechodzi w kaszel mokry, z odkrztuszaniem gęstej śluzowej lub ropnej plwociny,
- krwioplucie i duszność w ciężkich postaciach gruźlicy płucnej.
Objawy spoza innych układów i narządów w przypadku gruźlicy pozapłucnej:
- Gruźlica węzłów chłonnych: zajmuje głównie węzły chłonne szyi, powodując ich powiększenie się – szyja wydaje się opuchnięta. Dotykowo węzły są twarde i niebolesne.
- Jeśli dojdzie do zajęcia opłucnej: choroba przebiega z gorączką, suchym kaszlem, czasami z dusznością i bólem w klatce piersiowej, który ma związek z oddychaniem, nasilając się przy wdechu.
- W przypadku, gdy choroba zaatakuje układ nerwowy, co zdarza się częściej u dzieci, może powodować:
- bóle głowy,
- nudności,
- wymioty,
- objawy porażenia nerwów,
- niedowłady,
- zaburzenia równowagi,
- drgawki,
- zaburzenia świadomości.
- Choroba może także lokalizować się w stawach, powodując ich ból, opuchliznę.
- Bóle pleców, złamania kręgów mogą świadczyć o gruźlicy kręgosłupa.
- Przewlekle podwyższona temperatura ciała, ból brzucha, złe samopoczucie, nudności i wymioty mogą świadczyć o tym, że choroba zaatakowała przewód pokarmowy.
Reklama
Gruźlica - wizyta u lekarza
Lekarz na podstawie wywiadu i objawów może podejrzewać gruźlicę i zleci wykonanie badania:
- RTG klatki piersiowej,
- testu tuberkulinowego.
Jeśli prątki gruźlicy są w twoim organizmie po 72 godzinach, w miejscu wstrzyknięcia tuberkuliny pojawi się bąbel i zaczerwienienie. Dodatni wynik testu tuberkulinowego w Polsce to wynik >= 10 mm. Nie rozstrzyga on jednak, czy jest to zakażenie prątkiem gruźlicy, aktywna choroba czy jedynie dodatni wynik po szczepieniu przeciwgruźliczym. W przypadku podejrzenia gruźlicy lekarz rodzinny może skierować cię do pulmonologa.
Innym badaniem w diagnostyce gruźlicy jest badanie odkrztuszanej plwociny. Plwocinę bada się pod mikroskopem oraz wykonuje się tzw. posiew plwociny. Badanie pozwala ocenić, czy prątki znajdują się w odkrztuszanym materiale, a zatem, czy choroba może być przenoszona na innych. W przypadku aktywnej gruźlicy w okresie wydalania prątków możesz być skierowany/a do szpitala na oddział chorób zakaźnych.
Na diagnostykę gruźlicy pozapłucnej pozwalają:
- biopsja,
- tomografia komputerowa
- rezonans magnetyczny.
Natychmiastowy kontakt z lekarzem zaleca się w przypadku:
- wystąpienia objawów: gorączka, poty nocne, przewlekłe zmęczenie, brak apetytu, chudnięcie, kaszel trwający ponad 2-3 tygodnie,
- bezpośredniego kontaktu z osobą nieleczoną na gruźlicę z aktywną postacią choroby,
- gdy jesteś leczony na gruźlicę, a wystąpiły u ciebie efekty uboczne przyjmowanych leków: zaburzenia widzenia (etambutol), żółtaczka, ból brzucha (izoniazyd).
Zgłoś się na odczyt próby tuberkulinowej po 72 godzinach od wstrzyknięcia tuberkuliny.
Reklama
Gruźlica - czynniki ryzyka
Do czynników ryzyka wystąpienia choroby zaliczamy:
- bezpośredni kontakt z osobą chorą na postać aktywną choroby,
- obniżony poziom odporności: ludzie zarażeni wirusem HIV lub chorzy na AIDS, osoby w podeszłym wieku, osoby leczone lekami immunosupresyjnymi, długotrwała terapia sterydowa – w reumatycznym zapaleniem stawów, chorobie Crohn' a, biorcy przeszczepów, chorzy na choroby autoimmunologiczne (np. toczeń), osoby cierpiące na choroby przewlekłe: cukrzyca, niewydolność serca,
- palenie papierosów, nadużywanie alkoholu, narkotyków,
- praca w miejscach zatłoczonych,
- złe warunki mieszkaniowe,
- niedożywienie,
- podróże w rejony o dużej zapadalności na gruźlicę.
Grupy osób szczególnie narażone:
-
ludzie z obniżonym poziomem odporności:zarażeni wirusem HIV lub chorzy na AIDS,
- w podeszłym wieku, leczeni lekami immunosupresyjnymi, leczeni przewlekle terapią sterydowa – z reumatycznym zapaleniem stawów, chorobą Crohn' a, biorcy przeszczepów, chorzy na choroby autoimmunologiczne (np. toczeń), osoby cierpiące na choroby przewlekłe: źle kontrolowana cukrzyca, niewydolność serca,
- domownicy mieszkający z osobą, u której zdiagnozowano aktywną gruźlicę,
- lekarze, pielęgniarki i inny personel medyczny,
- pracownicy domów opieki społecznej,
- pracownicy stołówek czy schronisk dla bezdomnych,
- pracownicy wiezień,
- imigranci z terenów o wysokim współczynniku zachorowalności na gruźlicę,
- alkoholicy,
- narkomani.
Reklama
Gruźlica - badania
Wywiad i badanie fizykalne
Przy zapaleniu płuc o nietypowych objawach, które utrzymuje się mimo zastosowanego leczenia, a chorobie towarzyszy utrata masy ciała należy podejrzewać gruźlicę. Szczepienia nie chronią przed gruźlicą, a kontakt z prątkami gruźlicy w stanie osłabienia odporności może prowadzić do zarażenia i rozwinięcia się choroby.
Natomiast u osoby, która w przeszłości miała kontakt z gruźlicą i przechorowała gruźlicę tzw. pierwotną bezobjawowo, w stanie osłabienia odporności bakterie mogą wywołać chorobę, tym razem w pełnoobjawowej postaci.
Badania obrazowe
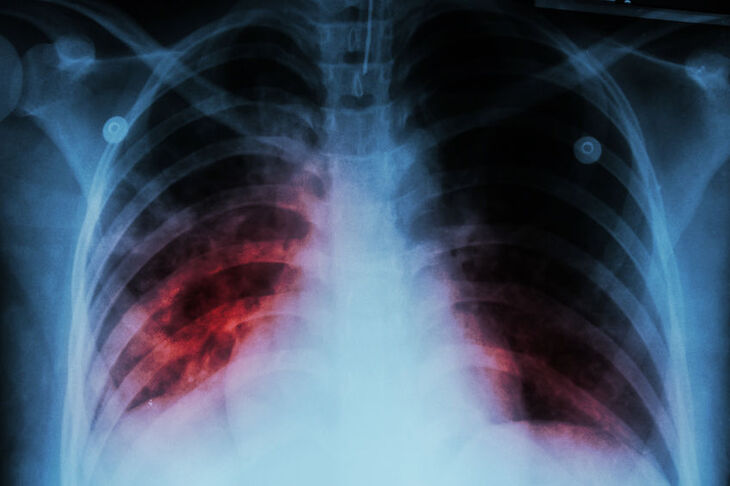
1. RTG klatki piersiowej
Jest to badanie szybkie, niedrogie, niebolesne. W przypadku gruźlicy pierwotnej można zaobserwować zmiany naciekowe oraz powiększenie węzłów chłonnych. W gruźlicy popierwotnej charakterystyczne jest występowanie jam gruźliczych.
Badanie polegające na przechodzeniu przez klatkę piersiową pacjenta promieni rentgenowskich. Wysyłane przez lampę promieniowanie X jest pochłaniane przez tkanki badanego i rzutowane na prostopadłą płaszczyznę z detektorem tych promieni.
Opis badania: Badania nie należy się obawiać, jest bezbolesne i szybkie. Pacjent proszony jest o rozebranie się od pasa w górę. RTG płuc najczęściej wykonuje się w projekcji tylno-przedniej. To znaczy, że lampa rentgenowska znajduje się za pacjentem, a klisza rentgenowska przed. Podczas badania pacjent stoi przodem do płaszczyzny z kliszą rentgenowską, broda oparta jest o specjalną podpórkę, ręce oparte są na biodrach, ramiona opuszczone, łokcie skierowane do przodu, również oparte o płaszczyznę przed pacjentem. Gdy pacjent jest już ustawiony tak jak należy, technik wychodzi do sąsiedniego pomieszczenia, badanemu poleca wykonać głęboki wdech i wstrzymać oddech. Podczas gdy pacjent pozostaje nieruchomy następuje naświetlanie klatki piersiowej promieniami rentgenowskimi.
Inne projekcje badania to projekcja boczna oraz skośna. Wówczas pacjent stroną chorą zwrócony jest w kierunku lampy rentgenowskiej, a ramiona i broda są uniesione. Czasem u chorych leżących wykonuje się badanie rentgenowskie tzw. przyłóżkowe – w projekcji przednio-tylnej.
Przed badaniem należy zgłosić: ostatnio wykonywane zdjęcia rentgenowskie oraz w przypadku kobiet – ciążę. U kobiet będących w drugiej połowie cyklu miesiączkowego (po owulacji), u których zaistniała możliwość zapłodnienia, badanie nie powinno być wykonywane.
2. Tomografia komputerowa (Tomografia komputerowa wysokiej rozdzielczości)
Czasem w diagnostyce gruźlicy wykorzystywana jest tomografia komputerowa wysokiej rozdzielczości. Ukazuje ona dokładny obraz miąższu płucnego.
Badanie to pozwala na uzyskanie warstwowych zdjęć klatki piersiowej. Podobnie jak RTG wykorzystuje promieniowanie rentgenowskie. Aby wykonać tego typu obrazy, lampa rentgenowska oraz kaseta z kliszą rentgenowską są w zsynchronizowanym ruchu, podczas gdy pacjent pozostaje nieruchomy.
Opis badania: Tomograf komputerowy składa się ze stołu, na którym układany jest pacjent, obręczy (w której znajduje się lampa rentgenowska oraz detektory promieniowania) oraz konsoli programującej badanie. Wspomniana obręcz jest dużej średnicy i stosunkowo małej szerokości, dlatego osoby obawiające się małych przestrzeni nie powinny się czuć zaniepokojone.
Pacjent proszony jest o rozebranie się od pasa w górę i ułożenie się na stole, który podczas badania będzie przesuwał się w kierunku wnętrza obręczy. Podczas badania pacjent jest instruowany o sposobie zachowania się.
Przed badaniem należy zgłosić: ostatnio wykonywane zdjęcia rentgenowskie oraz w przypadku kobiet – ciążę. U kobiet będących w drugiej połowie cyklu miesiączkowego (po owulacji), u których zaistniała możliwość zapłodnienia, badanie nie powinno być wykonywane. Jeśli wymaga tego badanie, pacjentowi podany zostaje kontrast – może być podawany dożylnie lub do jamy ciała.
3. Badania bakteriologiczne
Przy podejrzeniu gruźlicy jedynym badaniem całkowicie potwierdzającym diagnozę jest badanie plwociny, z której zostaną wyhodowane żywe prątki.
4. Próba tuberkulinowa
Polega na śródskórnym wstrzyknięciu antygenu gruźliczego, tzw. tuberkuliny, w celu wywołania miejscowej odpowiedzi zapalnej. Próbę odczytuje się po 72 godzinach – odczyt polega na pomiarze średnicy nacieku zapalnego. W Polsce za wynik dodatni uznaje się naciek >= 10mm. Na podstawie wyniku próby tuberkulinowej nie można zróżnicować: czy oznacza to czynny proces chorobowy, jedynie zakażenie prątkiem gruźlicy, odporność komórkową po szczepieniu czy też kontakt z innymi prątkami niegruźliczymi.
5. Testy oparte na oznaczeniu poziomu interferonu Y wydzielanego przez limfocyty T pacjenta
6. Badanie PCR (polymerase chain reaction)
Do badania potrzebna jest próbka krwi pacjenta – za pomocą tego badania można wykazać obecność DNA bakteryjnego.
Reklama
Gruźlica - leczenie
Leczenie gruźlicy jest procesem długotrwałym. Trwa 6-9 miesięcy. Zwykle już po 2 tygodniach od rozpoczęcia leczenia pacjent przestaje być zakaźny dla otoczenia. Są różne schematy leczenia gruźlicy. Aby uniknąć powstawania wielolekoopornych szczepów bakterii, w leczeniu stosuje się wiele leków przeciwprątkowych równocześnie.
W przypadku gruźlicy pierwotnej – w postaci aktywnej choroby leczenie trwa 6 miesięcy. W pierwszym etapie leczenia, który trwa 2 miesiące, używa się 4 leków przeciwprątkowych, podczas kontynuacji leczenia – przez kolejne 4 miesiące stosuje się 2 rodzaje leków.
Jeśli wystąpi wznowa gruźlicy, niepowodzenie leczenia lub pacjent zaniedba/przerwie przyjmowanie leków, konieczne będzie przedłużenie kuracji.
Czasami w lżejszych postaciach gruźlicy pozapłucnej oraz w przypadku gruźlicy płuc z ujemnym rozmazem plwociny stosuje się schemat 3 leków przeciwprątkowych przez 2 miesiące i kontynuuje się leczenie 2 lekami przez kolejne 4 miesiące.
Leki przeciwgruźlicze:
Leki I rzutu:
- Izoniazyd,
- Ryfampicyna,
- Pirazynamid,
- Etambutol,
- Streptomycyna.
Leki II rzutu, alternatywne:
Stosowane w przypadku, gdy leki I rzutu są nieskuteczne lub badanie wrażliwości prątków na ww. leki wykaże oporność:
- etionamid,
- cykloseryna,
- kapreomycyna,
- kwas papaaminosalicylowy,
- amikacyna,
- kanamycyna,
- fluorochinolony,
- klarytromycyna i in.
Podczas kuracji konieczne jest monitorowanie leczenia – to znaczy wykonywanie kontrolnych badań plwociny. W przypadku 6-miesięcznego schematu leczenia kontrolne badania plwociny wykonywane są po 2, 4 i 6 miesiącach. Natomiast, gdy stosowany jest schemat 8-miesięczny, badania kontrolne wykonuje się po 3, 5 i 8 miesiącach. W zależności od wyników badań kontrolnych lekarz wprowadza ewentualną modyfikację leczenia.
Niekiedy dodatkowo stosuje się glikokortykosteroidy. Leczenie sterydami jest wskazane w:
- stanach zagrożenia życia, w gruźlicy nadnerczy, która doprowadziła do ich niedoczynności.
- niektórych przypadkach gruźliczego zapalenia opon mózgowo-rdzeniowych,
- zapalenia mózgu,
- zapalenia osierdzia,
- wysiękowym zapaleniu opłucnej, otrzewnej.
Gruźlica prawidłowo leczona jest chorobą całkowicie uleczalną. Ważna jest kontrola leczenia, regularne przyjmowanie leków, stosowanie się do zaleceń lekarskich. W przypadku zaniedbań leczenie może być nieskuteczne. W przypadku nieleczonej aktywnej gruźlicy może dojść do rozprzestrzenienia się zakażenia na inne organy ciała, co może doprowadzić do poważnych powikłań, a nawet śmierci.
Osoby z gruźlicą utajoną nie zarażają innych, jednak również powinny być leczone, by uniknąć konwersji choroby do postaci aktywnej. Najczęściej w leczeniu stosuje się izoniazyd przez 6-9 miesięcy. U dzieci i osób zarażonych wirusem HIV po kontakcie z osobą chorą na gruźlicę stosowane jest leczenie profilaktyczne.
Gruźlica oporna na leki
Gruźlica wywołana przez bakterie, na które nie działają standardowo stosowane leki przeciwprątkowe. Jeśli choroba została wywołana przez bakterie oporne na izoniazyd, rifampicynę czasami dodatkowo oporne na fluorochinolony, kapreomycynę i kanamycyne – nazywana jest gruźlicą wielolekooporną. Leczenie gruźlicy opornej na leki jest znacznie trudniejsze i dłuższe (nawet >= 18 miesięcy) i nierzadko wymaga leczenia w ośrodku specjalistycznym.
Gruźlica może być leczona w warunkach domowych bądź w szpitalu. Leczenie ambulatoryjne polega na regularnym przyjmowaniu leków. Zaleca się izolację od pozostałych domowników – spanie w oddzielnym pokoju, zasłanie ust podczas kaszlu, kichania, mówienia, wietrzenie pomieszczeń, w których przebywała osoba chora. Ważna jest prawidłowa dieta, wysokokaloryczne posiłki. Jeśli stan chorego jest ciężki, konieczna jest hospitalizacja. Gruźlica pozapłucna jest leczona w taki sam sposób jak gruźlica płucna, jednak czasami kuracja musi trwać dłużej.
Leczenie chirurgiczne
Chirurgia rzadko ma zastosowanie w leczeniu gruźlicy. Niekiedy bywa wykorzystywana do leczenia powikłań pogruźliczych w płucach lub w innych organach:
- usunięcie gruźliczaków – guz powstały na skutek miejscowej odpowiedzi zapalnej organizmu – martwicza włókniejąca tkanka, stanowiąca miejsce bytowania bakterii,
- powstrzymanie krwawienia, które powstało w wyniku toczącego się procesu zapalnego,
- w przypadku zapalenia osierdzia – jeśli worek gruźliczo zmieniony worek osierdziowy powoduje utrudnienie w pracy serca – chirurgiczne usunięcie worka osierdziowego otaczającego serce,
- operacja neurochirurgiczna w przypadku procesu gruźliczego w mózgu, który powoduje wzrost ciśnienia śródczaszkowego,
- jeśli dojdzie do gruźlicy nerek bądź nadnerczy, interwencja chirurgiczna polega najczęściej na wycięciu zmienionego narządu,
- operacja ortopedyczna w przypadku złamań kompresyjnych kręgów – gdy proces chorobowy objął kości.
Gruźlica - zapobieganie
Sposoby zapobiegania gruźlicy:
- unikanie bezpośredniego kontaktu z osobą chorą na postać aktywną choroby,
- używaj maseczki ochronnej, jeśli pracujesz w środowisku, gdzie przebywa osoba z nieleczoną aktywną gruźlicą,
- osoby z grup szczególnie narażonych powinny szczególnie uważać na kontakt z osobą chorą,
- osoby z utajoną gruźlicą powinny leczyć się profilaktycznie, dbać o higieniczny tryb życia, właściwie się odżywiać, by uniknąć wystąpienia aktywnej choroby.
Czy warto szczepić się przeciw gruźlicy?
Nie warto. Szczepionka przeciwgruźlicza nie wywołuje odporności u osób dorosłych. Obecnie w polskim kalendarzu szczepień – szczepienie przeciw gruźlicy wykonywane jest jedynie u noworodków do 24 godzin po urodzeniu. Doszczepianie nie jest zalecane.