Zespół suchego oka, zwany też suchym zapaleniem spojówek i rogówki, może być zarówno samodzielną jednostką chorobową, objawem, jak i występować w przebiegu innych chorób. W warunkach prawidłowych film łzowy jest rozprowadzany po powierzchni gałki ocznej dzięki mruganiu powiek. Pełni on funkcję ochronną, zmniejsza tarcie powiek i gałki ocznej.
Film łzowy składa się z warstwy tłuszczowej produkowanej przez gruczoły Meiboma i gruczoły Zeissa. Powłoczka tłuszczowa zapobiega nadmiernemu parowaniu.
Kolejna warstwa to wodnista wydzielina gruczołów łzowych, która dostarcza tlen do nabłonka rogówki (nie posiada ona naczyń) oraz go dezynfekuje. Bezpośrednie do gałki ocznej przylega warstwa śluzowa produkowana przez komórki kubkowe spojówki. Jej zadaniem jest utrzymanie filmu łzowego na powierzchni rogówki.
Prawidłowe działanie tego mechanizmu zależy od wielu czynników tj. gruczoły produkujące składniki filmu łzowego, (gruczoły łzowe i ich przewody wyprowadzające, spojówki), mięśnie powiek, nerwy zaopatrujące te mięsnie.
Reklama
Zespół suchego oka - przyczyny
- Niedostateczne wydzielanie łez:
Zespół Sjogrena poza suchym okiem występuje suchość w jamie ustnej, suche zapalenie nosa i krtani. Pomocna w postawieniu diagnozy jest biopsja gruczołów ślinowych oraz wykazanie we krwi obecności specyficznych przeciwciał. W zespole Sjogrena suche oko jest objawem charakterystycznym choroby.
Najczęstszą jednak przyczyną zespołu suchego oka jest niedostateczne wydzielanie łez pierwotne – związane z wiekiem. Problem zaczyna się najczęściej w wieku okołomenopauzalnym.
Inne, rzadsze przyczyny zmniejszonego wydzielania łez to nieprawidłowości związane z gruczołem łzowym:
- wrodzony brak gruczołu łzowego,
- zatkanie kanalików wyprowadzających gruczołu łzowego (np. w przebiegu pemfigoidu, jaglicy)
- destrukcja gruczołu łzowego przez guz, naciek zapalny (oftalmopatia tarczycowa, sarkoidoza)
- Nieprawidłowe wydzielanie łez może być skutkiem ubocznym przyjmowanych leków. Najważniejsze z nich to:
- leki na serce (przeciw nadciśnieniu tętniczemu, antyarytmiczne),
- przeciwdepresyjne,
- psychotropowe,
- antyhistaminowe,
- stosowane w chorobie Parkinsona,
- leki stosowane w leczeniu jaskry
- leki antykoncepcyjne.
- Nadmierne parowanie:
Nieprawidłowe funkcjonowanie gruczołów łojowych np. z powodu zapalenia brzegów powiek, co skutkuje ich niedrożnością. Nieprawidłowe rozprowadzanie łez spowodowane zaburzeniami w zakresie ustawienia powiek, np.: niedomykanie powieki na skutek przebytego udaru mózgu lub porażenia nerwu twarzowego.
Reklama
Zespół suchego oka - czynniki ryzyka
Do znanych czynników ryzyka zespołu suchego oka zaliczamy:
- przebycie okulistycznych zabiegów chirurgicznych (np: LASIK),
- radioterapię (jeżeli promieniowanie obejmuje oczy),
- noszenie szkieł kontaktowych,
- niedobór witaminy A (znajduje się w wątrobie, marchwi, brokułach) oraz kwasów omega-3 (ryby, orzechy).
Reklama
Zespół suchego oka - objawy
Nieprawidłowości każdego z tych elementów mogą prowadzić do zespołu suchego oka, co manifestuje się:
- uczuciem swędzenia, pieczenia oczu,
- uczuciem obecności ciała obcego,
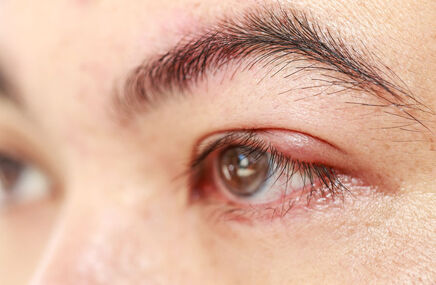
- zaczerwienieniem oczu,
- zaburzonym widzeniem,
- nadwrażliwością na światło.
Wymienione objawy mogą ulec zaostrzeniu:
- przy narażeniu na wiatr,
- suchy klimat, wysoką
- temperaturę przy niskiej wilgotności,
- przy przedłużonym czytaniu,
- czytaniu prac przy komputerze oraz w godzinach wieczornych.
Czasami zdarza się paradoksalna sytuacja, w której podrażnienie oka przez czynniki wymienione powyżej prowadzi do nadmiernego łzawienia. Jest to jednak krótkotrwałe i nieprzyjemne odczucia szybko powracają.
Reklama
Zespół suchego oka - choroby towarzyszące
Zespół suchego występuje także w przebiegu innych chorób z grupy schorzeń autoimmunologicznych. Do zaburzenia wydzielania łez dochodzi z powodu przeciwciał skierowanych przeciwko własnym komórkom np.: komórkom gruczołów łzowych.
Oto niektóre z tych schorzeń:
- reumatoidalne zapalenie stawów,
- toczeń rumieniowaty,
- twardzina układowa,
- choroba Hashimoto.
Reklama
Zespół suchego oka - wizyta u lekarza
W przypadku zaobserwowania u siebie niepokojących objawów udaj się do swojego lekarza rodzinnego, który w razie potrzeby skieruje Cię do okulisty. Jak w każdym badaniu lekarskim podstawą jest dobrze zebrany wywiad, dlatego przed wizytą dobrze znaleźć odpowiedź na kilka pytań, które niewątpliwie ułatwią lekarzowi dalsze postępowanie.
Oto niektóre z nich:
- Kiedy pierwszy raz wystąpiły objawy?
- Czy jest cos co łagodzi objawy lub je zaostrza?
- Czy są one ciągłe czy pojawiają się i ustępują po jakimś czasie?
- Czy ktoś w rodzinie cierpi na zespół suchego oka?
- Na jakie inne schorzenia leczy się pan/pani?
- Jakie leki pan/pani przyjmuje
Reklama
Zespół suchego oka - badania
Lekarz po krótkiej rozmowie może zlecić badania diagnostyczne. Oto te stosowane najczęściej:
- Test Schirmera – ocenia iloćiowo wydzielanie łez. Do przyśrodkowego kąta oka przykłada się bibułkę. W czasie 5 min powinna się zwilżyć na odcinku co najmniej 10-15 mm. Wartości poniżej 10 mm są uznawane za nieprawidłowe.
- Test przerwania ciągłości filmu łzowego – pozawala na jakościową ocenę filmu łzowego. Czas krótszy niż 10s wskazuje na patologię.
Przy podejrzeniu choroby autoimmunologicznej pomocne bywa badanie krwi na obecność autoprzeciwciał oraz biopsja gruczołów ślinowych, gdyż zaburzone wydzielania śliny (kserostomia) w tych chorobach współistnieje z upośledzeniem wydzielania łez (xeropthalmia). Powodem jest podobna budowa histologiczna gruczołów ślinowych i łzowych, a przez to wrażliwość na krążące we krwi autoprzeciwciała.
Reklama
Zespół suchego oka - leczenie
Jeżeli do zespołu suchego oka dochodzi w przebiegu choroby autoimmunologicznej podstawą postępowania jest leczenie choroby podstawowej, czyli tzw. leczenie przyczynowe. Leczeniem wspomagającym w tych chorobach są krople z cyklosporyną.
W pozostałych przypadkach stosuje się leczenie objawowe polegające na:
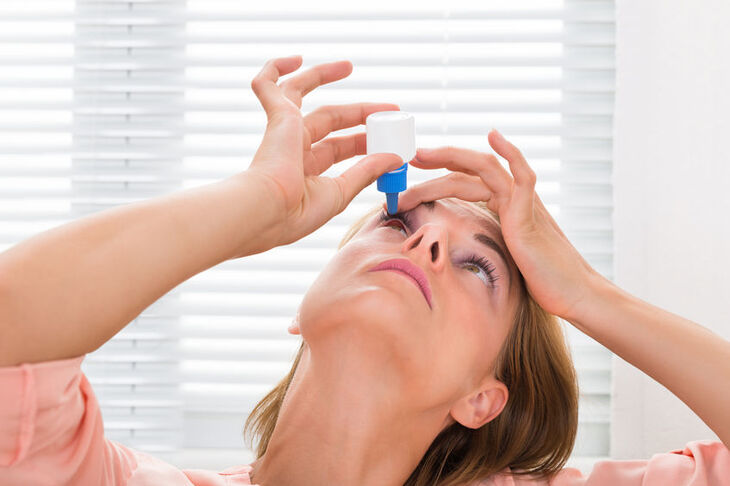
- Stosowaniu preparatów sztucznych łez – dostępne bez recepty.
- Unikaniu czynników zwiększających parowanie (ochrona przed wiatrem, unikanie suchych, gorących pomieszczeń).
- Zamknięcie dróg odpływu łez (czasowe za pomocą zatyczek silikonowych lub kolagenowych lub trwałe z zastosowaniem lasera).
- Ciepłe kompresy i delikatny masaż powiek (w zapaleniu brzegu powiek). Poprawiają pasaż wydzieliny gruczołów łojowych i zapobiegają ich blokowaniu.
Zespół suchego oka - powikłania
W znacznej mierze przypadków pacjenci nie doświadczają komplikacji czy też powikłań zespołu suchego oka. Niekiedy jednak może być on czynnikiem ryzyka częstszych infekcji gałki ocznej i uszkodzeń rogówki, co skutkuje z kolei pogorszeniem wzroku.
W przypadku suchego oka trudno o metody profilaktyczne chroniące przed jego rozwojem. Większość przypadków suchego oka jest następstwem chorób autoimmunologicznych lub skutkiem starzenia się organizmu i zmian hormonalnych jak np. u kobiet w okresie okołomenopauzalnym. Do modyfikowalnych czynników ryzyka zaliczyć można nieprawidłową dietę oraz poddanie się operacji okulistycznej np. z powodu wady refrakcji przy istnieniu innych alternatywnych metod korekcyjnych.
Jak złagodzić objawy zespołu suchego oka?
Jeżeli zdiagnozowano u Ciebie zespół suchego oka zwróć uwagę na pewne czynniki, których unikanie zapobiegnie wystąpieniu przykrych symptomów choroby. W celu łagodzenia tych objawów:
- Nawilżaj powietrze w pomieszczeniu, w którym przebywasz. Jest to szczególnie ważne w miesiącach zimowych, kiedy pomieszczenia są ogrzewane.
- Unikaj strumienia powietrza skierowanego na oczy, np.: ogrzewanie w samochodzie, suszarka do włosów.
- Używaj okularów chroniących twoje oczy przed wiatrem.
- Unikaj miejsc zadymionych, a jeżeli sam jesteś palaczem - rzuć palenie! Dym tytoniowy zaostrza objawy.
- Jeżeli pracujesz przy komputerze pamiętaj o odpowiednim ustawieniu ekranu. Powinien znajdować się na wysokości twoich oczu, nie wyżej!
- Stosuj regularne przerwy w pracy wymagającej stałej koncentracji wzrokowej. Zamknij na chwile oczy, a następnie pomrugaj przez chwilę. W ten sposób rozprowadzasz film łzowy po całej gałce ocznej.