Reklama
Co to jest Helicobacter pylori i skąd się bierze?
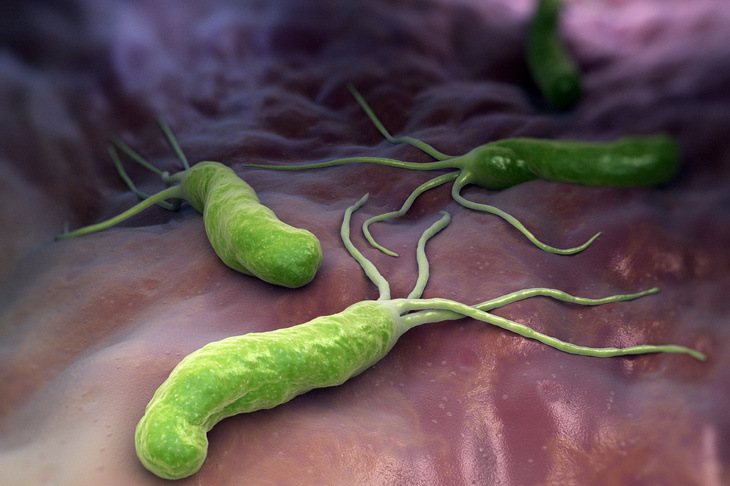
Helicobacter pylori to gram-ujemna bakteria, która przystosowała się do życia w jednym z najbardziej niegościnnych środowisk w ludzkim ciele – kwaśnym wnętrzu żołądka. Jej odkrycie zrewolucjonizowało podejście do leczenia chorób górnego odcinka przewodu pokarmowego człowieka.
Podstępna bakteria w żołądku: jak działa H. pylori?
Sekretem przetrwania Helicobacter pylori w żołądku jest jej zdolność do neutralizacji kwasu solnego. Bakteria produkuje w dużych ilościach enzym zwany ureazą, która rozkłada obecny w żołądku mocznik na amoniak i dwutlenek węgla. Z kolei amoniak ma odczyn zasadowy, dzięki czemu tworzy wokół bakterii ochronną „chmurę”, która neutralizuje żrące działanie kwasu żołądkowego. To pozwala jej bezpiecznie przylgnąć do komórek nabłonka błony śluzowej i je kolonizować. Dodatkowo, dzięki swoim rzęskom (witkom), bakteria może aktywnie poruszać się w gęstym śluzie żołądka, co ułatwia jej osiedlanie się i unikanie mechanizmów obronnych organizmu.
Jak można się zarazić bakterią Helicobacter pylori?
Do zakażenia dochodzi najczęściej w dzieciństwie, a główną drogą transmisji jest kontakt z drugim człowiekiem. Najczęstsze ścieżki zakażenia to:
-
Droga oralno-oralna: poprzez bezpośredni kontakt ze śliną osoby zakażonej (np. przez pocałunki, używanie tych samych sztućców, kubków, butelek czy oblizywanie smoczka dziecka);
-
Droga fekalno-oralna: w wyniku nieprzestrzegania zasad higieny, głównie przez spożycie wody lub żywności zanieczyszczonej fekaliami zawierającymi bakterie. Ta droga jest bardziej powszechna w krajach rozwijających się, gdzie standardy sanitarne są niższe.
Zakażenie często występuje rodzinnie – jeśli jeden z domowników jest nosicielem, istnieje wysokie ryzyko, że pozostali również są zakażeni.
FAQ: Czy można zarazić się Helicobacter pylori od zwierząt domowych?
Chociaż istnieją inne gatunki z rodzaju Helicobacter bytujące w żołądkach psów i kotów, transmisja Helicobacter pylori (gatunku typowo ludzkiego) od zwierząt domowych na człowieka jest uważana za niezwykle rzadką. Głównym rezerwuarem i źródłem zakażenia pozostaje człowiek.
FAQ: Czy zakażenie H. pylori jest bardziej powszechne w niektórych regionach świata?
Tak, częstość występowania zakażenia jest silnie skorelowana z warunkami socjoekonomicznymi i sanitarnymi. W krajach rozwijających się (Afryka, Ameryka Południowa, część Azji) odsetek zakażonych może przekraczać 80% populacji. W krajach wysoko rozwiniętych (Europa Zachodnia, Ameryka Północna) jest on znacznie niższy i wynosi zazwyczaj poniżej 40%.
Reklama
Objawy zakażenia Helicobacter pylori: od żołądka po skórę i psychikę
Spektrum objawów zakażenia H. pylori jest bardzo szerokie – od ich całkowitego braku, przez typowe dolegliwości gastryczne, aż po niestandardowe symptomy pojawiające się w innych częściach ciała.
Typowe objawy żołądkowo-jelitowe: na co zwrócić uwagę?
Gdy zakażenie daje o sobie znać, najczęściej objawia się jako niestrawność (dyspepsja). Do klasycznych symptomów należą:
-
Ból lub dyskomfort w nadbrzuszu (górna, środkowa część brzucha), często opisywany jako pieczenie lub ssanie;
-
Wzdęcia i uczucie pełności, nawet po spożyciu niewielkiego posiłku;
-
Nudności i wymioty;
-
Częste odbijanie;
-
Zgaga i refluks;
-
Brak apetytu.
Objawy te mogą nasilać się na czczo lub w nocy.
Nietypowe objawy H. pylori: zmiany skóne, objawy w jamie ustnej i neurologiczne
Zakażenie H. pylori może manifestować się również poza układem pokarmowym. Choć mechanizmy te nie są do końca poznane, obserwuje się związek bakterii z:
-
Zmianami skórnymi: badania sugerują korelację między przewlekłym zakażeniem a występowaniem trądziku różowatego (rosacea) oraz przewlekłej pokrzywki idiopatycznej. U niektórych pacjentów eradykacja bakterii prowadzi do złagodzenia objawów skórnych;
-
Objawami w jamie ustnej: bakteria może być obecna w płytce nazębnej, co bywa kojarzone z halitozą (nieprzyjemnym zapachem z ust), zapaleniem dziąseł i aftami;
-
Niedokrwistością z niedoboru żelaza i witaminy B12: przewlekły stan zapalny w żołądku może upośledzać wchłanianie tych składników;
-
Objawami neurologicznymi: niektóre badania wskazują na możliwy związek z bólami głowy, migrenami, a nawet zwiększonym ryzykiem choroby Parkinsona, choć wymaga to dalszych analiz.
Bezobjawowe nosicielstwo: dlaczego większość zakażonych nie ma objawów?
Szacuje się, że nawet 80% osób zakażonych H. pylori nigdy nie doświadcza żadnych objawów. Zjawisko to jest wynikiem złożonej interakcji między trzema czynnikami:
-
Szczepem bakterii: niektóre szczepy H. pylori są bardziej agresywne (wirulentne) i produkują toksyny (np. CagA, VacA), które silniej uszkadzają błonę śluzową;
-
Odpowiedzią immunologiczną gospodarza: indywidualna reakcja układu odpornościowego na obecność bakterii ma istotne znaczenie. U niektórych osób jest ona na tyle zrównoważona, że nie prowadzi do nasilonego stanu zapalnego;
-
Czynnikami genetycznymi i środowiskowymi: predyspozycje genetyczne, dieta oraz styl życia (palenie papierosów, stres) mogą modyfikować przebieg zakażenia.
FAQ: Czy Helicobacter pylori może powodować chudnięcie?
Tak, chociaż nie jest to regułą. Niezamierzona utrata masy ciała może być wynikiem przewlekłych nudności, braku apetytu, bólu brzucha po jedzeniu lub upośledzonego wchłaniania składników odżywczych. Nagłe i znaczne chudnięcie zawsze wymaga pilnej konsultacji lekarskiej, ponieważ może być objawem poważniejszych chorób, w tym nowotworu.
FAQ: Czy stres może nasilać objawy zakażenia H. pylori?
Stres sam w sobie nie powoduje zakażenia, ale może znacząco nasilać jego objawy. Pod wpływem stresu zwiększa się produkcja kwasu solnego, co w połączeniu z uszkodzoną przez bakterię barierą ochronną żołądka, potęguje ból, pieczenie i dyskomfort.
Reklama
Jakie choroby powoduje H. pylori?
Długotrwała obecność H. pylori w żołądku prowadzi do przewlekłego stanu zapalnego, będącego objawem przewlekłej fazy zakażenia, który jest punktem wyjścia dla rozwoju poważniejszych schorzeń.
Przewlekłe zapalenie błony śluzowej żołądka (gastritis)
Jest to najczęstsze i niemal uniwersalne następstwo zakażenia. Bakteria, drażniąc śluzówkę, wywołuje stałą odpowiedź zapalną, co z biegiem lat może prowadzić do zaniku błony śluzowej (zapalenie zanikowe), a to z kolei upośledza jej funkcje, m.in. produkcję kwasu solnego i czynników niezbędnych do wchłaniania witaminy B12.
Choroba wrzodowa żołądka i dwunastnicy
Wykazano silny związek między infekcją H. pylori a występowaniem choroby wrzodowej dwunastnicy; szacuje się, że bakteria jest odpowiedzialna za około 80-90% przypadków wrzodów dwunastnicy i około 70% wrzodów żołądka. Bakteria osłabia barierę śluzową, która chroni ściany żołądka i dwunastnicy przed działaniem kwasu solnego i enzymów trawiennych. W osłabionym miejscu kwas "wypala" nadżerkę, która z czasem przekształca się w głębszy ubytek, czyli wrzód.
Helicobacter pylori a ryzyko raka żołądka i chłoniaka MALT
Światowa Organizacja Zdrowia (WHO) zaklasyfikowała H. pylori jako karcynogen I klasy, co oznacza, że jest to udowodniony czynnik rakotwórczy dla człowieka.
Przewlekłe zapalenie zanikowe może prowadzić do dalszych zmian w komórkach (tzw. metaplazja jelitowa i dysplazja), które są stanami przedrakowymi. Szacuje się, że H. pylori jest głównym czynnikiem ryzyka dla 60-90% przypadków raka żołądka.
Rzadkim nowotworem układu chłonnego jest chłoniak MALT żołądka, którego rozwój jest niemal w 100% zależny od zakażenia H. pylori. Co ciekawe, wczesne stadium tego chłoniaka można skutecznie wyleczyć poprzez samą eradykację bakterii.
FAQ: Czy jeśli mam wrzody, to na pewno jestem zakażony H. pylori?
Niekoniecznie. Chociaż H. pylori jest ich najczęstszą przyczyną, wrzody mogą być również spowodowane długotrwałym przyjmowaniem niesteroidowych leków przeciwzapalnych (NLPZ), takich jak ibuprofen czy aspiryna, a także paleniem papierosów czy, w bardzo rzadkich przypadkach, innymi chorobami.
FAQ: Czy wyleczenie H. pylori gwarantuje, że nie zachoruję na raka żołądka?
Eradykacja H. pylori znacząco obniża ryzyko rozwoju raka żołądka, zwłaszcza jeśli zostanie przeprowadzona, zanim dojdzie do zaawansowanych zmian zanikowych w błonie śluzowej. Nie eliminuje jednak ryzyka do zera, ponieważ inne czynniki (genetyka, dieta, palenie) również odgrywają rolę.
Reklama
Diagnostyka zakażenia H. pylori: jakie badania wykryją bakterię?
Aby potwierdzić lub wykluczyć zakażenie, lekarz może zlecić jedno z kilku dostępnych badań, które dzielą się na inwazyjne i nieinwazyjne.
Badania nieinwazyjne: test oddechowy, badanie kału i testy z krwi
Są to metody pierwszego wyboru, szczególnie u osób młodych bez niepokojących objawów (tzw. objawów alarmowych).
-
Mocznikowy test oddechowy: uważany za "złoty standard" w diagnostyce nieinwazyjnej. Pacjent połyka kapsułkę lub roztwór zawierający mocznik znakowany specjalnym izotopem węgla. Jeśli w żołądku obecna jest H. pylori, jej ureaza rozłoży mocznik, a znakowany dwutlenek węgla zostanie wydalony z wydychanym powietrzem i wykryty przez analizator. Test jest bardzo dokładny i służy również do kontroli skuteczności leczenia;
-
Badanie antygenu H. pylori w kale: polega na laboratoryjnym wykryciu białek (antygenów) bakterii w próbce kału. Jest to również bardzo wiarygodna metoda do pierwotnej diagnostyki i oceny skuteczności eradykacji;
-
Testy serologiczne z krwi: wykrywają obecność przeciwciał (klasy IgG) przeciwko H. pylori. Ich wadą jest to, że przeciwciała mogą utrzymywać się we krwi przez wiele lat po wyleczeniu, dlatego test nie rozróżnia aktywnego zakażenia od przebytego i nie nadaje się do kontroli po terapii.
Badania inwazyjne: kiedy konieczna jest gastroskopia z biopsją?
Gastroskopia (inaczej panendoskopia) to badanie polegające na wprowadzeniu przez przełyk do żołądka i dwunastnicy cienkiego, giętkiego endoskopu z kamerą. Jest ona wskazana u osób:
-
Powyżej 45. roku życia z nowymi objawami dyspepsji;
-
Z objawami alarmowymi (chudnięcie, krwawienie, trudności w połykaniu, anemia);
-
Z podejrzeniem powikłań (wrzody, nowotwór).
Podczas gastroskopii lekarz może pobrać małe wycinki błony śluzowej (biopsja) do dalszych badań:
-
Test ureazowy: fragment tkanki umieszcza się na specjalnym podłożu. Zmiana koloru wskaźnika potwierdza obecność ureazy, a co za tym idzie – bakterii;
-
Badanie histopatologiczne: wycinek jest oceniany pod mikroskopem przez patomorfologa, który może nie tylko potwierdzić obecność bakterii, ale także ocenić stopień zapalenia i ewentualne zmiany przedrakowe.
Domowe testy na Helicobacter pylori: czy są wiarygodne?
Na rynku dostępne są domowe testy apteczne, najczęściej z krwi (nakłucie palca) lub z kału.
-
Testy z krwi: mają te same ograniczenia co testy laboratoryjne – wykrywają przeciwciała i nie odróżniają aktywnego zakażenia od przebytego, a ich wiarygodność bywa niższa niż badań profesjonalnych;
-
Testy z kału: są bardziej miarodajne, ponieważ wykrywają aktualną obecność bakterii helicobacter pylori. Należy jednak pamiętać, że pozytywny wynik testu domowego zawsze powinien być skonsultowany z lekarzem, który zadecyduje o dalszej diagnostyce i leczeniu. Samodzielne interpretowanie wyników i leczenie "na własną rękę" jest niezalecane.
FAQ: Czy przed badaniem na H. pylori trzeba odstawić jakieś leki?
Tak, to bardzo ważne dla wiarygodności wyników. Przed testem oddechowym i badaniem kału należy odstawić inhibitory pompy protonowej (IPP, np. omeprazol, pantoprazol) na co najmniej 2 tygodnie oraz antybiotyki i preparaty bizmutu na co najmniej 4 tygodnie.
FAQ: Czy gastroskopia boli?
Badanie może być nieprzyjemne, ale zazwyczaj nie jest bolesne. Gardło jest znieczulane specjalnym sprayem, co niweluje odruch wymiotny. Dla większego komfortu pacjenta badanie można przeprowadzić w krótkim znieczuleniu ogólnym (sedacji), co sprawia, że jest ono całkowicie bezbolesne i niepamiętane.
Reklama
Leczenie Helicobacter pylori: jak pozbyć się bakterii?
Celem leczenia jest całkowita eliminacja (eradykacja) bakterii z żołądka, co prowadzi do wyleczenia stanu zapalnego, gojenia wrzodów i zmniejszenia ryzyka powikłań.
Eradykacja H. pylori: na czym polega leczenie farmakologiczne?
Standardowe leczenie, zwane terapią eradykacyjną, polega na jednoczesnym przyjmowaniu kilku leków przez 10-14 dni. Typowy schemat obejmuje:
-
Inhibitor pompy protonowej (IPP): lek silnie hamujący wydzielanie kwasu solnego (np. omeprazol, pantoprazol, lanzoprazol). Podniesienie pH w żołądku nie tylko łagodzi objawy, ale także stwarza lepsze warunki do działania antybiotyków;
-
Dwa antybiotyki: najczęściej stosuje się klarytromycynę, amoksycylinę lub metronidazol. Dobór antybiotyków zależy od lokalnych wskaźników oporności bakterii.
Terapia poczwórna z bizmutem
Ze względu na rosnącą oporność H. pylori na klarytromycynę, coraz częściej jako leczenie pierwszego rzutu stosuje się terapię poczwórną z bizmutem. Trwa ona 10-14 dni i składa się z:
-
Inhibitora pompy protonowej (IPP);
-
Cytrynianu bizmutu (działa bakteriobójczo i osłonowo na śluzówkę);
-
Dwóch antybiotyków: najczęściej tetracykliny i metronidazolu.
Terapia ta wykazuje wyższą skuteczność w regionach o dużej antybiotykooporności.
Antybiotykooporność: największe wyzwanie w leczeniu
Największym problemem we współczesnym leczeniu H. pylori jest narastająca oporność bakterii na antybiotyki, zwłaszcza na klarytromycynę i metronidazol. Jest to często wynik nieracjonalnego stosowania antybiotyków w przeszłości na inne schorzenia. W przypadku niepowodzenia pierwszej terapii lekarz dobiera tzw. leczenie drugiego rzutu, z użyciem innych antybiotyków (np. lewofloksacyny). W trudnych przypadkach możliwe jest wykonanie posiewu z biopsji i antybiogramu, który określi, na jakie konkretnie antybiotyki dany szczep bakterii jest wrażliwy.
Jak sprawdzić, czy terapia była skuteczna?
Po zakończeniu leczenia bardzo ważne jest wykonanie badania kontrolnego w celu potwierdzenia eradykacji. Badanie to należy wykonać nie wcześniej niż 4 tygodnie po zakończeniu przyjmowania antybiotyków i 2 tygodnie po odstawieniu leków IPP. Najczęściej w tym celu stosuje się mocznikowy test oddechowy lub test na antygen w kale. Nie należy natomiast używać testów z krwi.
FAQ: Dlaczego podczas leczenia H. pylori trzeba brać aż tyle leków?
Zastosowanie kombinacji leków jest konieczne do skutecznej walki z bakterią. Sam antybiotyk byłby nieskuteczny w kwaśnym środowisku żołądka. IPP podnosi pH, co aktywuje antybiotyki. Użycie dwóch różnych antybiotyków jednocześnie minimalizuje ryzyko rozwoju oporności i zwiększa szansę na całkowite zniszczenie bakterii.
FAQ: Co zrobić, jeśli zapomniałem/am przyjąć jednej dawki leków?
Należy jak najszybciej przyjąć pominiętą dawkę, chyba że zbliża się pora na kolejną. Nie należy stosować dawki podwójnej w celu uzupełnienia pominiętej. Regularność i ukończenie całej przepisanej kuracji są istotne dla jej powodzenia. W razie wątpliwości najlepiej skontaktować się z lekarzem lub farmaceutą.
Reklama
Dieta i naturalne metody wspomagające leczenie Helicobacter pylori
Dieta i naturalne suplementy nie zastąpią leczenia farmakologicznego, ale mogą znacząco wspomóc terapię, złagodzić jej skutki uboczne i przyspieszyć regenerację błony śluzowej żołądka.
Dieta przy Helicobacter pylori: 7 ważnych zasad, o których warto pamiętać
-
Stosuj dietę lekkostrawną: unikaj potraw tłustych, smażonych, ciężkostrawnych i wzdymających (kapusta, groch, fasola). Wybieraj gotowanie na parze, duszenie i pieczenie bez tłuszczu;
-
Jedz regularnie, małe porcje: spożywaj 4-5 niewielkich posiłków w ciągu dnia w regularnych odstępach czasu. Zapobiega to przepełnieniu żołądka i nadmiernej produkcji kwasu solnego;
-
Unikaj produktów drażniących śluzówkę: ogranicz lub wyeliminuj ostre przyprawy (chili, pieprz), ocet, kwaśne owoce (cytrusy), soki owocowe, napoje gazowane, kawę i mocną herbatę;
-
Ogranicz alkohol i rzuć palenie: alkohol i papierosy silnie podrażniają błonę śluzową żołądka, utrudniają gojenie i osłabiają skuteczność leczenia;
-
Włącz produkty o działaniu antybakteryjnym: badania sugerują, że niektóre produkty mogą hamować wzrost H. pylori. Należą do nich: kiełki brokułu (bogate w sulforafan), żurawina, zielona herbata, miód (zwłaszcza manuka), czosnek i kurkuma;
-
Dbaj o odpowiednią temperaturę posiłków: unikaj potraw bardzo gorących i bardzo zimnych, które mogą podrażniać żołądek;
-
Zadbaj o błonnik rozpuszczalny: Jedz gotowane warzywa, dojrzałe, łagodne owoce (banany, jabłka pieczone), kleiki z siemienia lnianego. Błonnik ten tworzy ochronny żel na powierzchni śluzówki.
Probiotyki, mastika, sulforafan: czy naturalne leczenie działa?
Wsparciem w leczeniu zakażenia H. pylori mogą być probiotyki (zwłaszcza Lactobacillus i Saccharomyces boulardii), które przyjmowane podczas antybiotykoterapii odbudowują florę jelitową, łagodzą skutki uboczne i mogą zwiększyć skuteczność kuracji. Jako terapię wspomagającą stosuje się też mastikę, która działa bakteriobójczo w badaniach in vitro, choć jej skuteczność kliniczna nie jest potwierdzona. Cennym elementem diety jest również sulforafan z kiełków brokułu, który wykazuje silne działanie antybakteryjne (nawet na oporne szczepy), przeciwzapalne i antyoksydacyjne.
FAQ: Czy po zakończeniu leczenia muszę na stałe utrzymywać specjalną dietę?
Po skutecznej eradykacji i regeneracji błony śluzowej (co może potrwać kilka tygodni) większość osób może stopniowo wracać do normalnej diety. Warto jednak na stałe zachować zdrowe nawyki żywieniowe, unikać nadmiaru potraw ciężkostrawnych i używek, aby utrzymać układ pokarmowy w dobrej kondycji.
FAQ: Czy miód manuka może wyleczyć Helicobacter pylori?
Miód manuka, dzięki wysokiej zawartości methylglyoxalu (MGO), wykazuje silne właściwości antybakteryjne, również wobec H. pylori. Jednak jego stężenie w żołądku po spożyciu jest prawdopodobnie zbyt niskie, aby samodzielnie wyeliminować całą populację bakterii. Może być cennym uzupełnieniem diety i terapii, ale nie powinien zastępować leczenia farmakologicznego.
Reklama
Profilaktyka zakażenia i życie po eradykacji H. pylori
Zapobieganie zakażeniu i świadome postępowanie po leczeniu są równie ważne, jak sama terapia.
Aby uniknąć pierwotnego zakażenia lub reinfekcji stosuj następujące zasady higieny:
-
Myj ręce, zwłaszcza przed posiłkami i po skorzystaniu z toalety;
-
Dokładnie myj warzywa i owoce przed spożyciem;
-
Pij wodę z bezpiecznych, sprawdzonych źródeł;
-
Nie dziel się sztućcami i naczyniami, a także unikaj picia z jednej butelki;
-
Dbaj o higienę w kuchni: utrzymuj czystość blatów i narzędzi kuchennych.
Czy Helicobacter pylori może powrócić?
Powrót bakterii po skutecznym leczeniu może nastąpić z dwóch powodów:
-
Nawrót (rekurencja): oznacza, że terapia nie wyeliminowała wszystkich bakterii, a te, które przetrwały, ponownie się namnożyły. Jest to znacznie częstsze niż reinfekcja;
-
Reinfekcja: oznacza ponowne zakażenie się nowym szczepem bakterii ze środowiska lub od innej osoby. W krajach rozwiniętych ryzyko reinfekcji jest niskie i wynosi około 1-3% rocznie.
Lęk przed rakiem (kancerofobia) i strach przed gastroskopią: jak sobie z nimi radzić?
Diagnoza zakażenia H. pylori często budzi lęk przed rakiem żołądka, a perspektywa gastroskopii powoduje niepokój. Ważne jest, aby:
-
Porozmawiać z lekarzem: poproś o dokładne wyjaśnienie Twojego indywidualnego ryzyka. Pamiętaj, że tylko niewielki odsetek zakażonych rozwija nowotwór, a skuteczna eradykacja to najlepsza profilaktyka;
-
Szukać rzetelnych informacji: unikaj "diagnozowania się" na forach internetowych, lecz korzystaj z wiarygodnych źródeł medycznych;
-
Zrozumieć badanie: świadomość, że gastroskopia jest krótkim, bezpiecznym i często ratującym życie badaniem, może pomóc oswoić lęk. Rozważenie opcji znieczulenia (sedacji) może całkowicie wyeliminować dyskomfort;
-
Skorzystać ze wsparcia: jeśli lęk jest paraliżujący, nie wahaj się porozmawiać z psychologiem lub psychoterapeutą. Techniki relaksacyjne i terapia poznawczo-behawioralna mogą być bardzo pomocne.
FAQ: Czy po wyleczeniu H. pylori zniknie ryzyko choroby wrzodowej?
Tak, skuteczna eradykcja jest najefektywniejszą metodą leczenia choroby wrzodowej zależnej od H. pylori i zapobiegania jej nawrotom. Ryzyko nawrotu wrzodu po wyleczeniu zakażenia spada z kilkudziesięciu procent rocznie do zaledwie kilku procent.
FAQ: Czy istnieje szczepionka przeciwko H. pylori?
Obecnie nie ma dostępnej na rynku, komercyjnej szczepionki przeciwko H. pylori, jednak na całym świecie trwają intensywne badania nad jej opracowaniem. Stworzenie skutecznej szczepionki byłoby ogromnym przełomem w profilaktyce zapalenia i raka żołądka oraz wrzodów.
Słowniczek. Wyjaśniamy ważne terminy
-
Eradykacja - Całkowite usunięcie (eliminacja) drobnoustroju z organizmu za pomocą leczenia farmakologicznego. W kontekście H. pylori odnosi się do kuracji antybiotykowej;
-
Test ureazowy - Szybki test diagnostyczny wykonywany na wycinku błony śluzowej żołądka pobranym podczas gastroskopii. Wykrywa enzym ureazę produkowany przez H. pylori;
-
Gastroskopia - Badanie endoskopowe górnego odcinka przewodu pokarmowego (przełyku, żołądka i dwunastnicy) za pomocą giętkiego aparatu z kamerą;
-
Biopsja - Pobranie małego fragmentu tkanki do badania mikroskopowego (histopatologicznego) w celu oceny jej budowy i wykrycia ewentualnych zmian chorobowych;
-
Inhibitory pompy protonowej (IPP) - Grupa leków (np. omeprazol, pantoprazol) silnie hamujących wydzielanie kwasu solnego w żołądku. Stanowią kluczowy element terapii eradykacyjnej;
-
Chłoniak MALT - (ang. Mucosa-Associated Lymphoid Tissue lymphoma) Rzadki nowotwór układu chłonnego, który w żołądku jest niemal zawsze powiązany z przewlekłym zakażeniem H. pylori;
-
Antygen - Substancja (najczęściej białko) charakterystyczna dla danego patogenu, która jest rozpoznawana przez układ odpornościowy. Test na antygen H. pylori w kale wykrywa białka bakterii;
-
Ureaza - Enzym produkowany przez H. pylori, który rozkłada mocznik na amoniak i dwutlenek węgla. Amoniak neutralizuje kwas żołądkowy, umożliwiając bakterii przetrwanie.