Niewydolność kory nadnerczy to stan, w którym w naszym organizmie krąży za mało kortyzolu, aldosteronu i androgenów. W Polsce najczęstszą przyczyną niewydolności nadnerczy jest autoimmunologiczne uszkodzenie tych gruczołów.
Medme poleca
Nadnercza - funkcje
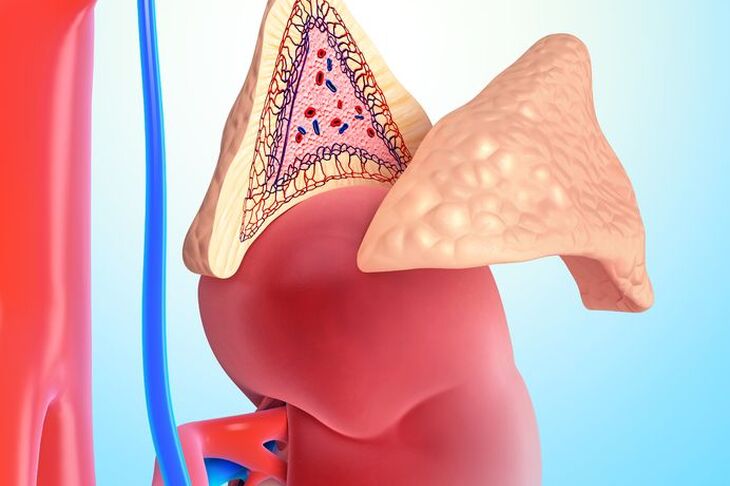
Nadnercza to dwa niewielkie narządy o kształcie piramidy umiejscowione na szczycie nerek. Należą do tzw. gruczołów wydzielania wewnętrznego.
Gruczoły wydzielania wewnętrznego produkują pewne substancje (zwane hormonami nadnerczy), które są wydzielane prosto do krwi. Dzięki temu są transportowane po całym naszym organizmie. Komórki posiadają receptory, czyli „punkty uchwytu” dla hormonów. Po połączeniu hormonu z receptorem, komórka otrzymuje informację, w jaki sposób ma pracować.
Nadnercza składają się z dwóch części: kory i rdzenia. W rdzeniu nadnerczy produkowane są aminy katecholowe, czyli adrenalina, noradrenalina i dopamina. Odpowiadają one między innymi za utrzymanie prawidłowego ciśnienia tętniczego krwi oraz częstość pracy serca.
Kora nadnerczy jest podzielona na następujące warstwy:
- warstwa kłębkowata (zewnętrzna) produkuje aldosteron (tzw. mineralokortykoid),
- warstwa pasmowata (środkowa) produkuje kortyzol i kortyzon (tzw. glikokortykoidy),
- warstwa siatkowata (wewnętrzna) produkuje androgeny (czyli męskie hormony płciowe): dehydropiandosteron (DHEA), androstenodion i testosteron.
Hormony kory nadnerczy należą do tzw. hormonów sterydowych. Do ich produkcji niezbędny jest cholesterol. Hormony kory nadnerczy są konieczne do prawidłowego funkcjonowania naszego organizmu, ponieważ pełnią one wiele ważnych funkcji.
Reklama
Hormony kory nadnerczy
1. Aldosteron odpowiada za utrzymanie odpowiedniej ilości wody w naszym organizmie. Reguluje też stężenie elektrolitów we krwi: sodu (zmniejsza jego utratę z moczem) i potasu (powoduje jego usuwanie z organizmu). Dzięki temu zapewnia prawidłowe wypełnienie krwią tętnic i żył oraz utrzymanie odpowiedniego ciśnienia tętniczego. Aldosteron jest wydzielany, gdy zmniejszy się ilość płynów w organizmie (np. z powodu krwotoku lub wymiotów) lub na skutek zwiększonego stężenia potasu we krwi.
2. Kortyzol i kortyzon regulują metabolizm naszego organizmu, wpływają na gospodarkę białkową, tłuszczową i cukrową. Zwiększają rozpad białek w mięśniach, a nasilają ich produkcję w wątrobie. Powodują też zwiększone gromadzenie glukozy w tkankach w postaci tzw. glikogenu. Dzięki temu organizm tworzy pewne zapasy energetyczne. W mniejszym stopniu niż aldosteron wpływają na zatrzymanie sodu i wody w organizmie, niemniej ich nadmiar może doprowadzić do rozwoju nadciśnienia tętniczego. Glikokrotykoidy wzmagają apetyt (ich zwiększona ilość może spowodować wystąpienie otyłości), są niezbędne do prawidłowego funkcjonowania mózgu. Wpływają na zdolności koncentracyjne oraz możliwość uczenia się. Kortyzol reguluje też pracę naszego układu odpornościowego. Hamuje powstawanie limfocytów (białych ciałek krwi), wycisza toczący się stan zapalny.
Androgeny są produkowane w nadnerczach zarówno mężczyzn, jak i kobiet. Odpowiadają za rozwój owłosienia pachowego i łonowego.
Reklama
Nadnercza - produkcja hormonów
Produkcja hormonów kory nadnerczy podlega złożonej regulacji. W mózgu znajdują się 2 ważne narządy: przysadka i podwzgórze. Pełnią one role „strażników”:
- przysadka kontroluje pracę gruczołów dokrewnych (tarczyca, nadnercza, jądra i jajniki),
- podwzgórze steruje przysadką.
Podwzgórze wytwarza kortykoliberynę (CRH), a przysadka adrenokortykotropinę (ACTH). Produkcja ACTH rośnie, gdy organizmowi zaczyna brakować kortyzolu. CRH stymuluje przysadkę do produkcji ACTH. ACTH z kolei pobudza korę nadnerczy do produkcji kortyzolu, a w mniejszym stopniu również aldosteronu i androgenów. Zwiększające się stężenie kortyzolu, hamuje wydzielanie zarówno ACTH, jak i CRH. Dzięki temu w naszym organizmie krąży taka ilość kortyzolu, która jest niezbędna to jego prawidłowego funkcjonowania.
Jeśli pacjent przez dłuższy czas zażywa preparaty glikokortykoidów (np. Encorton, Prednizon) w celu leczenia np. chorób autoimmunologicznych, może to doprowadzić do zahamowania wydzielania ACTH przez przysadkę. W przypadku nagłego odstawienia tych leków, nie dochodzi do produkcji kortyzolu w nadnerczach (jest czasowo zablokowana) i rozwijają się objawy niedoczynności kory nadnerczy. Mamy wtedy do czynienia z tzw. wtórną niedoczynnością kory nadnerczy. W celu uniknięcia tego powikłania wszelkie leki sterydowe należy odstawiać stopniowo. Dzięki temu przysadka ma czas na rozpoczęcie produkcji ACTH.
Wydzielanie kortyzolu podlega dobowym wahaniom. Najwyższe jest rano (około 6.00–8.00 godziny). Ma to na celu przygotowanie organizmu do całodziennej aktywności. Najniższe stężenie występuje w godzinach nocnych (24.00), kiedy człowiek udaje się na spoczynek. W przypadku wystąpienia sytuacji stresowej (takiej jak zdenerwowanie, infekcja czy operacja), organizm zwiększa produkcję kortyzolu. Z tego powodu kortyzol jest nazywany „hormonem stresu”. Dzięki niemu w sytuacjach stresowych organizm jest gotowy do walki i poradzenia sobie z niecodzienną sytuacją.
Reklama
Niedoczynność kory nadnerczy - postacie choroby
Niewydolność kory nadnerczy to stan, w którym w naszym organizmie krąży za mało kortyzolu, aldosteronu i androgenów. Wyróżniamy dwa rodzaje niedoczynności kory nadnerczy:
1. Pierwotna niedoczynność kory nadnerczy (choroba Addisona) - uszkodzenie dotyczy samej kory.
2. Wtórna niedoczynność kory nadnerczy - spowodowana zmniejszeniem produkcji ACTH (wynika z uszkodzenia przysadki np. przez uraz, nowotwór bądź wylew krwi lub podawania leków sterydowych).
U pacjentów z autoimmunologicznym uszkodzeniem nadnerczy może dochodzić również do zniszczenia innych gruczołów wydzielania wewnętrznego. Mamy do czynienia wtedy z autoimmunologicznym zespołem niedoczynności wielogruczołowej (APS). Wyróżniamy 2 rodzaje APS:
- APS I: objawy rozpoczynają się już w dzieciństwie, oprócz choroby Addisona może występować niedoczynność przytarczyc, niedoczynność tarczycy, oporne na leczenie grzybice błon śluzowych i skóry, łysienie i inne.
- APS II: rozwija się u osób dorosłych, chorobie Addisona może towarzyszyć cukrzyca typu I, choroba Hashimoto i bielactwo.
Zespoły niedoczynności wielogruczołowej są spowodowane nieprawidłowym działaniem genów regulujących pracę naszego układu odpornościowego. Mogą występować u różnych członków tej samej rodziny.
Reklama
Niedoczynność kory nadnerczy - przyczyny
Pierwotna niedoczynność kory nadnerczy jest rzadką chorobą. Częściej chorują na nią kobiety. Występuje zwykle pomiędzy 3 a 4 dekadą życia. Wyróżniamy następujące przyczyny choroby Addisona.
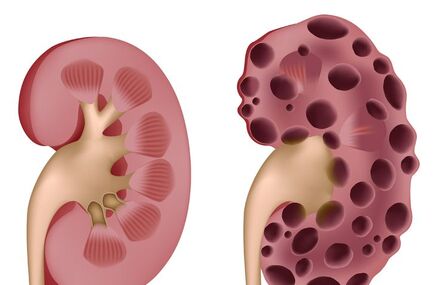
1. Autoimmunizacja - jest to obecnie najczęstsza przyczyna choroby Addisona (80-90% przypadków), organizm rozpoczyna produkcję przeciwciał przeciwko enzymom odpowiedzialnym za produkcję hormonów kory nadnerczy. Przeciwciała pobudzają napływ białych ciałek krwi i innych komórek do kory nadnerczy. Rozwija się stan zapalny. Prowadzi to do stopniowego niszczenia narządu i spadku produkcji hormonów.
2. Gruźlica i inne choroby zakaźne (grzybice narządowe, zakażenie cytomegalowirusem u pacjentów z AIDS) - drobnoustroje dostają się do nadnerczy, powodują powstanie stanu zapalnego i zniszczenie narządu.
3. Przerzuty nowotworowe (raka płuc, nerki, chłoniaki) - nieprawidłowo dzielące się komórki nowotworowe niszczą prawidłowe komórki kory nadnerczy.
4. Zaburzenia metaboliczne (np. hemochromatoza) - odkładanie się pewnych substancji, które nie są wydalane z naszego organizmu, uszkadza korę nadnerczy.
5. Wrodzone (wrodzony przerost nadnerczy) - brak pewnych enzymów potrzebnych do produkcji hormonów nadnerczy uniemożliwia ich syntezę, defekt receptora dla ACTH w komórkach kory nadnerczy – kora nadnerczy nie reaguje na obecność ACTH we krwi.
6. Polekowe - stosowanie niektórych leków (mitoman, heparyna, ketokonazol) może prowadzić do przejściowego zablokowania syntezy hormonów kory nadnerczy.
Reklama
Niedoczynność kory nadnerczy - czynniki ryzyka
Istnieje kilka udokumentowanych czynników ryzyka wystąpienia choroby Addisona, natomiast ostateczna przyczyna nie jest nadal poznana.
Do czynników ryzyka zalicza się:
- Posiadanie przez pacjenta krewnego (rodzice, rodzeństwo, dziadkowie), który również cierpi na chorobę Addisona lub inną chorobę autoimmunologiczną.
- Występowanie u pacjenta innej choroby autoimmunologicznej np. cukrzycy typu I, niedoczynności przysadki, przytarczyc, choroby Hashimoto lub Gravesa – Basedowa, anemii złośliwej i nużliwości mięśni (miastenia).
Powyższe dane świadczą o tym, że pewne geny występujące w danej rodzinie i u danego pacjenta mogą być odpowiedzialne za rozwój choroby. Do innych czynników ryzyka zaliczamy:
- przebyte urazy jamy brzusznej,
- operacje przeprowadzane na nadnerczach (np. usuwanie guzów),
- leczenie przeciwkrzepliwe (może doprowadzić do krwotoku do nadnercza).
Reklama
Objawy niedoczynności kory nadnerczy
Podejrzenie wystąpienia nieczynności kory nadnerczy mogą nasunąć następujące objawy obserwowane przez pacjenta i jego bliskich:
- Pacjentowi towarzyszy stałe uczucie osłabienia, szybko się męczy podczas wykonywania wysiłku fizycznego, odczuwa bóle mięśni i stawów.
- U chorego mogą występować epizody zasłabnięć, zwłaszcza po szybkiej zmianie pozycji z leżącej na stojącą (jest to tzw. hipotensja ortostatyczna).
- Ma zmniejszony apetyt, traci na wadze.
- Mogą występować nudności, wymioty.
- Chory oddaje luźne stolce.
- Ciśnienie tętnicze krwi ulega obniżeniu.
- Pacjent odczuwa potrzebę spożywania słonych potraw.
- Skóra pacjenta staje się ciemniejsza (zwłaszcza w miejscach eksponowanych na słońce).
- Pojawiają cię brunatne przebarwienia na łokciach, liniach zgięć na dłoniach i grzbietach rąk oraz błonach śluzowych.
Powyższe objawy mogą się nasilać w sytuacjach stresowych, takich jak:
- duży wysiłek fizyczny,
- infekcja,
- uraz,
- operacja.
O subklinicznej niedoczynności kory nadnerczy mówimy w sytuacji, gdy powyższe objawy występują wyłącznie w wyżej wymienionych warunkach stresowych. Po ustąpieniu działania czynnika stresowego - ustępują. Subkliniczna niedoczynność kory nadnerczy poprzedza zazwyczaj rozwój pełnoobjawowej (jawnej) niedoczynności.
Przełom nadnerczycowy
Bardzo groźnym powikłaniem niedoczynności kory nadnerczy jest wystąpienie tzw. przełomu nadnerczowego. Przełom nadnerczowy to stan, w którym organizmowi nagle zaczyna brakować kortyzolu. Istnieje kilka przyczyn, które mogą doprowadzić do wystąpienia przełomu nadnerczowego. Zaliczamy do nich:
- Zaistnienie sytuacji stresowej u pacjentów, u których nie rozpoznano jeszcze przewlekłej niewydolności nadnerczy. Przełom nadnerczowy to u nich pierwszy objaw choroby. Nagły wzrost zapotrzebowania na sterydy nie został pokryty przez ich produkcję przez korę nadnerczy i wyzwolił objawy choroby.
- Zaistnienie sytuacji stresowej u pacjenta leczonego z powodu przewlekłej niedoczynności kory nadnerczy, który nie zażył dodatkowej dawki leku (patrz punkt Leczenie).
- Nagłe odstawienie zażywanych leków sterydowych (np. Encorton, Prednizon).
- Nagłe uszkodzenie nadnerczy spowodowane urazem w wyniku wypadku, wylewem krwi w przebiegu sepsy lub w trakcie leczenie przeciwkrzepliwego.
UWAGA! Pamiętaj, przełom nadnerczowy jest stanem bezpośredniego zagrożenia życia i wymaga natychmiastowego wezwania pogotowia. Dlatego bardzo ważne jest, żeby zarówno pacjent jak i jego rodzina byli w stanie szybko rozpoznać niepokojące objawy i wezwać pomoc.
Objawy przełomu nadnerczycowego
Do objawów zwiastunowych (zapowiadających możliwość wystąpienia) przełomu nadnerczowego zaliczamy:
- utratę apetytu,
- nudności,
- osłabienie i złe samopoczucie,
- bóle mięśni,
- wzrost temperatury ciała.
Do objawów przełomu naderczowego zaliczamy:
- nasilające się uczucie osłabienia,
- bóle mięśni i brzucha,
- nudności, wymioty,
- biegunkę,
- postępujące obniżanie się ciśnienia tętniczego krwi,
- zaburzenia świadomości i trudności w nawiązaniu kontaktu z pacjentem.
Niedoczynność kory nadnerczy - wizyta u lekarza
Pacjent, który zauważy u siebie niepokojące objawy, mogące wskazywać na nadczynność tarczycy, powinien udać się do lekarza endokrynologa. Oczywiście najlepiej zacząć od wizyty u swojego lekarza rodzinnego, który skieruje do specjalisty.
Na początku wizyty lekarz zbierze dokładny wywiad chorobowy:
- zapyta o początek dolegliwości,
- ich charakter,
- nasilenie (przed wizytą warto sobie przypomnieć, kiedy dokładnie pojawiły się pierwsze objawy i jak zmieniały się w czasie).
Następnie będzie chciał uzyskać informacje na temat:
- innych chorób, na które cierpi pacjent,
- zabiegów operacyjnych, którym został poddany w przeszłości,
- aktualnie zażywanych leków (dotyczy to tylko leków stosowanych długotrwale – jeśli jest ich sporo, warto sobie wcześniej przygotować ich listę).
- stosowane używki (alkohol, papierosy, narkotyki),
- alergie,
- choroby występujące w rodzinie (rodzice, rodzeństwo, dziadkowie) – zwłaszcza choroby dotyczące tarczycy.
- ekspozycję na duże dawki jodu, który może być zawarty w środkach odkażających (np. jodyna), w leku antyarytmicznym (amiodaron) i radiologicznych środkach cieniujących (używanych np. w trakcie zabiegów koronarografii – obrazowaniu naczyń wieńcowych).
Należy pamiętać, żeby powiedzieć lekarzowi o wszystkim, co nas w danej chwili niepokoi. Nie należy lekceważyć takich objawów, jak:
- zmiana apetytu,
- zaburzenia w oddawaniu stolca i moczu (na przykład konieczność częstszego chodzenia do toalety),
- pojawiające się trudności w zasypianiu
- nadmierna senność.
Po zebraniu wywiadu lekarz rozpocznie badanie pacjenta. Na początku dokona badania ogólnego:
- węzłów chłonnych,
- brzucha,
- obejrzy skórę,
- błony śluzowe (zajrzy do gardła),
- osłucha serce i płuca,
- zmierzy ciśnienie i tętno,
- skontroluje siłę i napięcie mięśni.
Po postawieniu ostatecznej diagnozy, przepisze odpowiednie leczenie.
Niedoczynność kory nadnerczy - badania
Na diagnostykę niedoczynności kory nanerczy składają się:
- badania laboratoryjne (hormonalne i inne),
- badania obrazowe (TK, MRI).
Badania hormonalne mają podstawowe znaczenie w ocenie funkcji kory nadnerczy. Zaliczamy do nich:
1. Oznaczenie stężenia kortyzolu i ACTH we krwi w godzinach rannych. W przypadku pierwotnej niedoczynności kory nadnerczy stężenie kortyzolu będzie obniżone (<110 nmol/l), a stężenie ACTH podwyższone (>13.3 pmol/l), bo przysadka stara się pobudzić korę nadnerczy do produkcji kortyzolu. W sytuacji, gdy stężenie ACTH jest podniesione, a kortyzol nadal mieści się w granicach normy, mówimy o subklinicznej niedoczynności kory nadnerczy.
2. Test rezerwy nadnerczowej jest wykonywany w przypadkach niejednoznacznych, umożliwia rozróżnienie pomiędzy pierwotną a wtórną niedoczynnością kory nadnerczy. Polega na podawaniu domięśniowo Synacthenu (czyli sztucznego ACTH) co 12 h przez dwie doby. W tym czasie prowadzi się dobową zbiórkę moczu (pacjent powinien oddawać mocz do pojemnika). Następnie ocenia się stężenie kortyzolu i produktu tu jego przemiany (17-OHCS) w moczu, porównując ze stężeniami w moczu zbieranym przed rozpoczęciem testu. Wyniki mogą być następujące: wzrost stężenia kortyzolu i 17-OHCS powyżej 4-krotny świadczy o prawidłowej czynności kory nadnerczy. Wzrost 2-4 krotny potwierdza rozpoznanie wtórnej niedoczynności kory nadnerczy (spowodowanej brakiem ACTH). Natomiast mniejszy niż 2-krotny świadczy o pierwotnej niedoczynności kory nadnerczy, spowodowanej zniszczeniem narządu.
3. Możliwe jest również przeprowadzenie tzw. krótkiego testu z Syncthenem, który polega na jednorazowym podaniu leku. Następnie ocenia się stężenie kortyzolu w surowicy po 30, 60 i 120 min i porównuje z wartościami zmierzonymi przed podaniem leku. Jeśli w którymś pomiarze stwierdzimy stężenie kortyzolu przewyższające 540 nmol/l, możemy wykluczyć pierwotną niedoczynność kory nanerczy.
4. W celu potwierdzenia występowania wtórnej niedoczynności kory nadnerczy możemy wykonać tzw. test stymulacji przy użyciu CRH. Badanie polega na podaniu dożylnym sztucznego CRH. Następnie ocenia się stężenie ACTH (po 15, 30, 60 i 90 min) oraz kortyzolu (po 30, 60, 90 i 120 min) i porównuje z wartościami z przed podania CRH. W sytuacjach prawidłowych ACTH wzrasta około 2-4 krotnie, a kortyzol o ponad 10 µg/dl. Brak zmian stężenia hormonów po stymulacji CRH potwierdza wtórną niedoczynność nadnerczy.
5. Stężenia aldosteronu, andorostenodionu i DHEA są obniżone.
Testy stymulacji są całkowicie bezpieczne dla pacjenta, działania niepożądane praktycznie nie występują, za wyjątkiem reakcji alergicznych (w postaci zaczerwienienia skóry i bólu w miejscu wstrzyknięcia), ale zdarzają się one bardzo rzadko.
W trakcie pierwszej wizyty lekarz zleci również wykonanie podstawowych badań krwi, takich jak: morfologia, stężenia elektrolitów, poziom glukozy, badania biochemiczne. W przypadku występowania niedoczynności kory nadnerczy, możliwe są następujące odchylenia od normy:
- zmiany w liczbie i rodzajach białych ciałek krwi - występuje podwyższone stężenie limfocytów, eozynofilów, a zmniejsza się ilość neutrofilów,
- stężenie potasu jest podwyższone (to tzw. hiperkaliemia), a sodu obniżone (hiponatremia),
- może występować hipoglikemia obniżenie stężenia glukozy we krwi).
Lekarz może również zlecić badania obrazowe. Są one szczególnie istotne w poszukiwaniu przyczyn wtórnej niedoczynności kory nadnerczy. W tym celu wykonuje się :
- tomografię komputerową (TK)
- rezonans magnetyczny (MRI) głowy.
Pozwoli to uwidocznić budowę przysadki i zobrazować jej nieprawidłowości, takie jak guzy czy toczący się stan zapalny. Badanie tomograficzne jamy brzusznej może być również wykorzystane do oceny budowy nadnerczy (pokaże np. zwapnienia po przebytej gruźlicy). Nie jest ono jednak bezwzględnie konieczne do rozpoznania niedoczynności kory nadnerczy.
Niedoczynność kory nadnerczy - leczenie
Leczenie niedoczynności kory nadnerczy polega na przyjmowaniu hormonów do końca życia pacjenta. Po ustaleniu odpowiednich dawek leków, terapia jest całkowicie bezpieczna dla pacjenta i nie powoduje skrócenia jego życia. Stosujemy następujące preparaty lecznicze:
1. Glikokortykoidy - najczęściej stosowanym lekiem jest hydrokortyzon podawany doustnie. W czasie leczenia staramy się odtworzyć dobowy rytm kortyzolu. Dlatego pacjent powinien przyjmować lek w dwóch (rano i około 15:00) lub trzech dawkach (rano, o 13:00 i około 18:00). Najwyższa dawka powinna być zażywana rano. Jeśli preparat jest dawkowany optymalnie, nie powoduje wystąpienia działań niepożądanych. Przyjmowanie zbyt dużych dawek może prowadzić do wystąpienia objawów nadmiaru hormonów sterydowych:
- otyłości (zwłaszcza brzusznej),
- twarz staje się okrągła („księżyc w pełni”),
- wzrasta ciśnienie tętnicze krwi,
- pojawiają się rozstępy skórne i trądzik,
- u kobiet mogą wystąpić zaburzenia miesiączkowania
. Jeśli u pacjenta wystąpią powyższe objawy niepożądane powinien niezwłocznie zgłosić się do lekarza w celu zmiany dawkowania leku!
Pacjent powinien być poinstruowany o postępowaniu w sytuacjach stresowych (wysiłek fizyczny, choroba, uraz), konieczne jest wtedy zwiększenie lub przyjęcie dodatkowej dawki leku. W przypadku występowania wymiotów i biegunki (mogą ograniczyć wchłanianie leku), hydrokortyzon należy podawać domięśniowo.
Jeśli u pacjenta zdiagnozowano subkliniczną niedoczynności kory nadnerczy, lekarz może zalecić przyjmowanie leku w momencie wystąpienia sytuacji stresowej dla organizmu. Nie jest wtedy konieczne stałe zażywanie hydrokortyzonu.
2. Mineralokortykoidy - stosuje się fludrokorytzon (Cortineff), zażywany raz na dobę, rano. Na początku leczenia niezbędne jest ustalenie odpowiedniej dla danego pacjenta dawki leku. W przypadku fludrokortyzonu możliwe jest występowanie działań niepożądanych takich jak:
- obrzęki,
- nadciśnienie tętnicze,
- zaburzenia rytmu serca.
Jeśli nie uda się usunąć powyższych działań niepożądanych za pomocą zmiany dawkowania, lek należy odstawić.
3. Androgeny - podaje się DHEA (Biosteron) w jednej dawce, po śniadaniu. Lek jest stosowany zwłaszcza u mężczyzn (w mniejszych dawkach u kobiet). Poprawia nastrój i zwiększa popęd płciowy.
Niedoczynność kory nadnerczy - życie z chorobą
Ostateczna przyczyna choroby Addisona nie została dotychczas odkryta, dlatego nie wiemy jak można ustrzec się przed wystąpieniem choroby. Pacjenci, którzy cierpią na jakieś schorzenia autoimmunologiczne lub posiadają krewnych borykających się z tymi chorobami, powinni być wyczuleni na objawy niewydolności kory nadnerczy. W razie wystąpienia niepokojących symptomów (nawet jeśli nie są znacznie nasilone), powinni udać się do lekarza. Lekarz nie jest w stanie powstrzymać rozwoju choroby, ale poprzez wczesne włączenie leczenia nie dopuszcza się do rozwoju poważnych objawów. Dzięki temu można uniknąć wystąpienia groźnego powikłania, jakim jest przełom nadnerczowy.
Niewydolność kory nadnerczy poza nielicznym wyjątkami (niewydolność polekowa) jest chorobą przewlekłą, która będzie towarzyszyć pacjentowi do końca życia. Należy pamiętać, że choroba Addisona leczona odpowiednimi dawkami leków nie powoduje skrócenia przeżycia chorego.
Dlatego w przypadku niewydolności kory nadnerczy kluczowe jest właściwe dawkowanie leków. Pacjent powinien wyrobić w sobie nawyk regularnego zażywania hydrokortyzonu, fludrokortyzonu i w razie konieczności również DHEA. Pominięcie którejś dawki leku (zwłaszcza hydrokortyzonu i fludrokortyzonu) może doprowadzić do wystąpienia przełomu nadnerczowego i bezpośredniego zagrożenia życia.
Niemniej istotne jest modyfikowanie dawek leków w zależności od aktywności i stanu pacjenta. Pewne sytuacje wymagają zwiększenia dobowej dawki leku. Zaliczamy do nich:
- Sytuację stresową o umiarkowanym nasileniu - pacjent powinien zażyć dodatkowo 10-30 mg hydrokrtyzonu.
- Większy wysiłek fizyczny - dodatkowo należy przyjąć 5–10 mg hydrokortyzonu (przed rozpoczęciem aktywności fizycznej).
- Infekcję (np. zapalenie gradła, przeziębienie) przebiegającą z podwyższoną temepraturą - dawka dobowa powinna być zwiększona 2-3 razy (przy zachowanym schemacie przyjmowania – 2 lub 3 razy na dobę).
Jeśli samodzielne zwiększenie dawki leku nie zapobiega rozwojowi objawów niedoczynności kory nadnerczy (pojawia się osłabienie, spadek ciśnienia, bóle mięśni etc.), należy niezwłocznie udać się do lekarza. Może być konieczne podanie leku inną drogą (dożylne, domięśniowe).
W trakcie trwania leczenia pacjent nabiera wprawy, poznaje swój organizm i jest w stanie bez problemu oszacować, jaka dodatkowa dawka leku jest mu potrzebna. Pamiętaj, jeśli masz jakieś wątpliwości, nie jesteś pewien co masz zrobić, niezwłocznie skontaktuj się ze swoim lekarzem!
Na zachodzie Europy i w Stanach Zjednoczonych pacjenci cierpiący na chorobę Addisona noszą przy sobie kartkę lub bransoletkę z informacją na jaką chorobę cierpią. Dzięki temu w razie utraty przytomności osoba udzielająca pomocy (lekarz, ratownik) będzie wiedziała co musi brać pod uwagę w pierwszej kolejności (wystąpienie przełomu nadnerczowego) i jakie leczenie powinna wdrożyć (podać hydrokortyzon).
Wszyscy pacjenci cierpiący z powodu choroby Addisona powinni regularnie kontrolować swoją wagę i przeprowadzać pomiar ciśnienia tętniczego krwi. Najlepiej wyniki zapisywać w specjalnym zeszycie. Dzięki temu objawy niedoboru (spadek ciśnienia, zmniejszenie masy ciała), jak i nadmiaru hormonów sterydowych (wzrost ciśnienia i wagi ciała) mogą zostać szybko wykryte.
Niedoczynność kory nadnerczy - dieta
W przypadku niedoczynności kory nadnerczy leczenie domowe sprowadza się do stosowania właściwej diety. Przede wszystkim pacjent powinien spożywać odpowiednią ilość soli (zawiera sód, który w przypadku niedoczynności kory nadnerczy jest nadmiernie usuwany z moczem). W sytuacjach stresowych dla organizmu dobowa dawka soli powinna być zwiększona. Duża ilość soli znajduje się w następujących produktach:
- rybach wędzonych,
- konserwach,
- wędlinach (zwłaszcza kiełbasach),
- ketchupie,
- serach (edamskim, goudzie, tylżyckim, pleśniowym i topionym).
Dieta pacjenta z chorobą Addisona, zwłaszcza na początku leczenia, powinna być bogata w białka i węglowodany (te substancje były tracone w czasie występowania niedoboru hormonów sterydowych). Do produktów bogatobiałkowych zaliczamy:
- mleko i jego przetwory,
- jaja,
- mięso, najlepiej chude (ryby, drób, cielęcina, wołowina),
- soję,
- fasolę i inne warzywa strączkowe.
Produkty zawierające sporo węglowodanów to głównie produkty roślinne takie jak:
- zboża (pszenica, owies, żyto),
- ryż,
- ziemniaki,
- rośliny strączkowe.
Oczywiście każda zbilansowana dieta powinna dostarczać odpowiednią dla płci, wieku i rodzaju wykonywanej pracy liczbę kalorii. Optymalne żywienie polega na spożywaniu 5 posiłków dziennie, najlepiej o regularnych porach.