Hemosyderoza płuc jest stosunkowo rzadką chorobą, w której dochodzi do powtarzających się krwawień do pęcherzyków płucnych. Wskutek tego, w pęcherzykach gromadzi się hemosyderyna – związek zawierający żelazo, doprowadzając do włóknienia płuc oraz niedokrwistości (anemii).
Stan taki może być konsekwencją wielu chorób, często o podłożu autoimmunologicznym (hemosyderoza wtórna), jednakże w części przypadków nie udaje się ustalić przyczyny krwawienia – mówimy wtedy o idiopatycznej hemosyderozie płucnej. Choroba ta może wystąpić w każdym wieku, lecz najczęściej dotyka dzieci w wieku 1-7 lat. W przypadku dzieci częściej mamy do czynienia z hemosyderozą pierwotną niż z hemosyderozą wtórną do innych chorób.
Hemosyderoza płuc - przyczyny
Ze względu na przyczynę choroby, pierwotna hemosyderoza może być podzielona na trzy grupy.
- Pierwsza grupa dotyczy choroby, w której stwierdza się obecność przeciwciał przeciwko błonom podstawnym naczyń krwionośnych w kłębuszka nerkowych i pęcherzykach płucnych – jest to tzw. zespół Goodpasture'a.
- Grupa druga obejmuje rzadkie manifestacje tocznia rumieniowatego układowego oraz innych chorób tkanki łącznej, gdzie wykazuje się obecność krążących kompleksów immunologicznych.
- Do grupy trzeciej zaliczamy te przypadki krwawienia do płuc i gromadzenia hemosyderyny, gdzie nie udaje się uchwycić mechanizmu powstawania choroby.
Wtórna hemosyderoza płucna może być spowodowana wieloma czynnikami. Należą do nich komplikacje związane z chorobami:
1. Układu oddechowego:
- zapalenie płuc,
- sepsa
- zespół wykrzepiania środnaczyniowego,
- ropień płuca,
- zapalenie
- rozstrzenie oskrzeli
2. Układu krążenia:
- wady zastawkowe serca,
- wrodzone zwężenia dużych naczyń krwionośnych,
- zatorowość płucna,
- niewydolność lewej komory serca,
3. Choroby autoimmunologiczne:
- toczeń układowy,
- guzkowe zapalenie tętnic,
- ziarniniakowatość Wegenera,
- alergiczna aspergiloza oskrzelowo-płucna
4. nowotwory w obrębie układu oddechowego (pierwotne i przerzutowe), leki i toksyny.
Czynnikami ryzyka hemosyderozy wtórnej jest obecność chorób mogących ją wywołać. Z uwagi na to iż przyczyna hemosyderozy idiopatyczna jest nieznana, nie są znane czynniki zwiększające ryzyko zachorowania na tą chorobę.
W zespole Goodpasture'a występują przeciwciała skierowane przeciwko białkom budującym ścianę naczyń krwionośnych m.in. w pęcherzykach płucnych. Po połączeniu się przeciwciała z tymi białkami (antygenami) dochodzi do utworzenia kompleksów immunologicznych prowadzących do zniszczenia ściany naczynia krwionośnego.
Hemosyderyna jest białkiem magazynującym żelazo, znajdującym się w czerwonych krwinkach (erytrocytach). Wskutek ponawiających się krwawień do pęcherzyka płucnego, dochodzi w ich do akumulacji wynaczynionych erytrocytów, z których przy udziale innych komórek dochodzi do uwolnienia bogatej w żelazo hemosyderyny. Akumulacja żelaza w pęcherzykach płucnych uruchamia kolejne reakcje powodujące uszkodzenie płuc – ścieńczenie błony podstawnej pęcherzyków i następowe włóknienie śródmiąższowe płuc.
Dodatkowo, utrata krwi spowodowana nawracającymi krwawieniami, prowadzi do niedokrwistości z powodu niedoboru żelaza, z wszystkimi jej konsekwencjami.
Reklama
Hemosyderoza płuc - objawy
Hemosyderoza płuc może objawiać się:
- krwiopluciem,
- kaszlem,
- dusznością.
Współwystępujące z sobą obniżenie wartości hematokrytu oraz objawy ze strony układu oddechowego mogą nasuwać podejrzenie tej choroby. Kaszel może być zarówno suchy, jak i z odksztuszaniem plwociny.
W miarę czasu trwania choroby daje się zauważyć:
- ogólne osłabienie,
- szybkie przemęczanie się,
- obniżenie aktywności życiowej,
- spowolnienie wzrostu u dzieci.
W przypadku zespołu Heinera (alergia pokarmowa indukowana białkiem krowiego mleka) często występuje przewlekły nieżyt nosa i nawracające zapalenia ucha środkowego. Objawy te występują z różnym nasileniem, w zależności od tego, czy występuje ostry nawrót choroby, czy tez jest ona w remisji.
W przypadku epizodu krwawienia do pęcherzyków, występują objawy:
- duszności,
- zwiększenia liczby oddechów,
- zwiększenia akcji serca,
- bladość powłok,
- czasami ich sine zabarwienie,
- podniesiona temperatura ciała.
Hemosyderoza płuc - wizyta u lekarza
W przypadku wystąpienia wyżej opisanych objawów należy zgłosić się do lekarza, z uwagi na to, iż większość zachorowań zdarza się w wieku dziecięcym, będzie lekarz pediatra. Po zebraniu wywiadu lekarz przejdzie do badania pacjenta. W niektórych przypadkach ustalenie rozpoznania jest długotrwałe i wymaga przeprowadzenia wielu specjalistycznych badań. Lekarz powinien pouczyć rodziców jak rozpoznawać ostre nawroty choroby i jak w takich przypadkach postępować. Jeśli tego nie zrobi, należy o to zapytać.
Reklama
Hemosyderoza płuc - badania
Diagnostyka hemosyderozy płuc obejmuje (poza zebraniem wywiadu i badaniem fizykalnym) badania:
- laboratoryjne,
- obrazowe (zdjęcie RTG klatki piersiowej, tomografia komputerowa),
- wziernikowanie dróg oddechowych
- badanie histopatologiczne wycinków pobranych w czasie wziernikowania.
1. Z badań laboratoryjnych w każdym przypadku wykonuje się badanie morfologii krwi. Wynikiem jest niedokrwistość mikrocytarna niedobarwliwa. Znaczy to, iż czerwone krwinki (erytrocyty) są za małe w stosunku do normy i niosą z sobą małą ilość żelaza. W badaniu tym niekiedy można zaobserwować podwyższoną liczbę eozynofilów (rodzaj białych krwinek), zwłaszcza w zespole Heinera.
2. Badania komórek pozyskanych z popłuczyn żołądkowych wykazują makrofagi obładowane hemosyderyną.
3. Badania w kierunku chorób autoimmunologicznych mogą wykryć obecność w krwi przeciwciał charakterystycznych dlazespołu Goodpasture'a, toczna układowego czy ziarniniaka Wegenera. W celu wykluczenia zaburzeń krzepnięcia krwi wykonuje się testy mające na celu ocenę wydolności układu krzepnięcia.
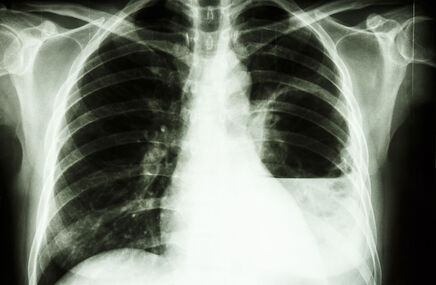
4. Na wykonanym zdjęciu RTG klatki piersiowej można zauważyć objawy wskazujące na występowanie nacieków zapalnych w płucach, zwykle obustronnie w okolicach wnęk płuc. Węzły chłonne we wnękach płuca mogą być powiększone. Należy zaznaczyć, iż u części pacjentów zdjęcie rentgenowskie klatki piersiowej nie wykazuje odchyleń od normy.
5. Wynik badania tomografii komputerowej może naprowadzić na rozpoznanie w przypadkach, gdy na podstawie zdjęcia RTG nie da się rozstrzygnąć o rozpoznaniu
6. Wziernikowanie dróg oddechowych (bronchoskopię) wykonuje się aby ocenić czy i jakie anatomiczne zmiany zaszły w budowie dróg oddechowych w przebiegu oskrzeli a także by pobrać próbki do badania histopatologicznego a także wykonać popłuczyny oskrzelowo-płucne (BAL). Badając BAL znajduje się makrofagi obładowane hemosyderyną.
7. W badaniu histopatologicznym pobranej próbki tkanki płucnej (podczas bronchoskopii lub biopsji płuca) objawy zalezą od czasy trwania choroby. W początkowych stadiach choroby patolog zobaczy w preparacie mikroskopowym współwystępujące złogi hemosyderyny oraz makrofagi nią wypełnione. W miarę nasilenia choroby zwłóknienie płuc staje się coraz bardziej widoczne.
Reklama
Hemosyderoza płuc - leczenie
Leczenie hemosyderozy obejmuje łagodzenie objawów ostrych epizodów krwawienia do pęcherzyków płucnych jaki i opiekę długoterminową. W przypadku leczenia zaostrzeń choroby stosuje się;
- podawanie tlenu,
- przetoczenia krwi jeśli jest to konieczne,
- oddech wspomagany respiratorem,
- podaje się leki immunosupresyjne.
W przypadku tych ostatnich nie ma jednoznacznej zgody w piśmiennictwie o ich skuteczności a biorąc pod uwagę efekty uboczne przewlekłego leczenia glikokortykosteroidami, należy dokładnie rozważyć ewentualne korzyści i straty w przypadku danego pacjenta przed zdecydowaniem się na taką terapię. W przypadku hemosyderozy płucnej indukowanej białkiem podstawową metodą leczenia jest wyłączenie białka mleka krowiego z diety.
Leczenie hemosyderozy wtórnej polega na leczeniu choroby podstawowej jako czynnika sprawczego krwawień.
W przypadku choroby indukowanej białkiem krowiego mleka wyłączenie z diety produktów je zawierających, powoduje remisje choroby i dobre rokowanie.
Rokowanie chorych na hemozyderozę płucną jest trudne do ustalenia, ze względu na bardzo różną etiologię choroby a także ze względu na jej rzadkość.
W przypadku płucnej hemosyderozy idiopatycznej, rokowanie jest raczej niepomyślne, przeżycie pacjentów od postawienia diagnozy nie przekracza trzech lat.