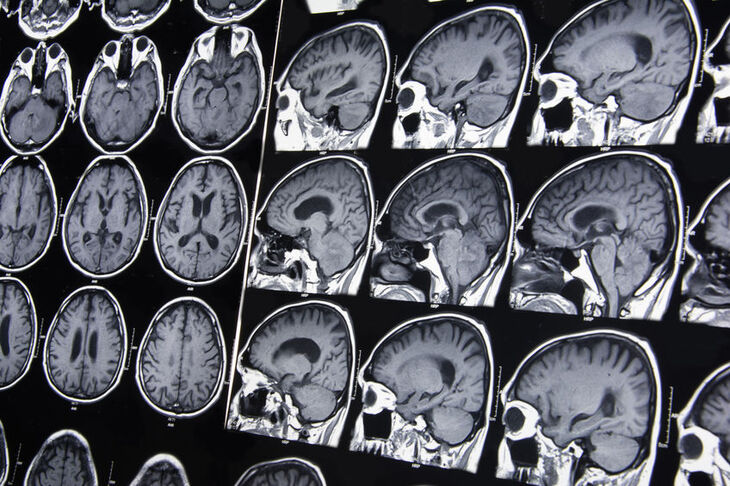
Zespół pustego siodła wynika z uszkodzenia przepony siodła tureckiego. Opona pajęcza (która tworzy „worek”, otaczający mózg oraz płyn mózgowo-rdzeniowy) wraz ze zbiornikiem płynu (konkretnie komorą III) wpukla się w obręb siodła tureckiego. Przysadka i lejek są uciśnięte przez nieprawidłowo przemieszczone struktury. Może to prowadzić to upośledzenia produkcji i wydzielania poszczególnych hormonów przysadki.
Przysadka i podwzgórze to dwa gruczoły dokrewne znajdujące się w mózgu, które kontrolują pracę pozostałych gruczołów (tarczycy, nadnerczy, jajników, jąder).
Medme poleca
Przysadka - funkcje
Przysadka zlokalizowana jest w środku głowy i spoczywa w tzw. siodle tureckim, czyli specjalnej strukturze kostnej umiejscowionej na podstawie czaszki. Siodło tureckie wchodzi w skład kości klinowej i na swej powierzchni posiada zagłębienie, w którym położona jest przysadka. Powyżej przysadki przebiega tzw. przepona siodła. Jest to fragment opony twardej mózgu. Przysadka komunikuje się z podwzgórzem za pomocą lejka, czyli wąskiej struktury zawierającej naczynia i włókna nerwowe. Lejek przebija przeponę siodła i bezpośrednio łączy się z podwzgórzem. W bliskim sąsiedztwie przysadki znajdują się nerwy wzrokowe (prawy i lewy), które krzyżują się ze sobą w tamtej okolicy.
Reklama
Przysadka - budowa
Przysadka składa się z trzech części: przedniej, środkowej i tylnej. Cześć przednia produkuje następujące hormony:
- adrenokortykotropinę (ACTH), która wpływa na pracę nadnerczy i reguluje wydzielanie przez nie kortyzolu;
- tyreotropinę (TSH). która wpływa na pracę tarczycy i reguluje wydzielanie przez nią tyroksyny (T4) i trijodotyroniny (T3);
- folikulotropinę (FSH) i luteinotropinę (LH) – te dwa hormony wpływają na pracę jajników i jąder, regulują wydzielanie hormonów płciowych oraz dojrzewanie komórki jajowej i produkcję plemników;
- prolaktyna (PRL) - dpowiada za produkcję mleka u kobiet karmiących piersią;
- hormon wzrostu (GH) - odpowiada za prawidłowy wzrost organizmu, reguluje przemiany białek, cukrów i tłuszczów.
Część środkowa przysadki produkuje melanotropinę (MSH). MSH pobudza syntezę melaniny (barwnika) w skórze.
Reklama
Przysadka - hormony
Cześć tylna przysadki (zwana również częścią nerwową) nie produkuje własnych hormonów. W tym obszarze gromadzą się hormony wyprodukowane przez podwzgórze, które poprzez lejek i zawarte w nim włókna nerwowe są transportowane do przysadki.
Do tych hormonów zaliczamy:
- oksytocynę - wywołuje skurcze macicy (np. podczas porodu) oraz umożliwia wydzielanie mleka podczas ssania piersi;
- wazopresyna (ADH, hormon antydiuretyczny) - hamuje usuwanie z organizmu wody, poprzez zmniejszenie objętości wydalanego moczu.
Podwzgórze produkuje szereg substancji, które pobudzają (tzw. liberyny) lub hamują (tzw. statyny) wydzielanie poszczególnych hormonów przez przysadkę.
Reklama
Zespół pustego siodła - co to jest?
Zespół pustego siodła wynika z uszkodzenia przepony siodła tureckiego. Opona pajęcza (która tworzy „worek”, otaczający mózg oraz płyn mózgowo-rdzeniowy) wraz ze zbiornikiem płynu mózgowo-rdzeniowego (konkretnie komorą III) wpukla się w obręb siodła tureckiego. Przysadka i lejek są uciśnięte przez nieprawidłowo przemieszczone struktury. Może to prowadzić to upośledzenia produkcji i wydzielania poszczególnych hormonów przysadki.
Pierwotny zespół pustego siodła zazwyczaj przebiega bezobjawowo. Rozpoznawany bywa przypadkowo, po wykonaniu badań obrazowych głowy z innego powodu.
Reklama
Zespół pustego siodła - przyczyny
Wyróżniamy dwa typy zespołu pustego siodła: pierwotny i wtórny.
Pierwotny zespół pustego siodła wynika z zaburzeń rozwojowych. W trakcie powstawania poszczególnych elementów mózgowia przepona siodła nie wykształca się w ogóle lub jej struktura jest nieprawidłowa. W tym drugim przypadku mówimy o wrodzonej przepuklinie przepony siodła. Opona pajęcza bez przeszkód przemieszcza się w okolice siodła tureckiego.
Wtórny zespół pustego siodła wynika z uszkodzenia prawidłowo wykształconej przepony siodła. Może być spowodowany przez:
- Zabieg neurochirurgiczny - podczas operacji przeprowadzanych w obrębie mózgu, a zwłaszcza w okolicach przysadki i podwzgórza zwiększa się ryzyko uszkodzenia przepony siodła tureckiego.
- Radioterapię - naświetlania głowy (z powodu obecności nowotworów mózgu) również mogą powodować uszkodzenie przepony.
- Udar w obrębie guza umiejscowionego w okolicy podwzgórzowo-przysadkowej. Udar, czyli niedokrwienie w obrębie guza, może prowadzić do zmniejszenia, a nawet całkowitego zaniku danego guza. Zdarza się, że na skutek zmiany stosunków anatomicznych w tym rejonie, dochodzi do uszkodzenia przepony.
- Zmniejszenie wielkości guza przysadki na skutek stosowania leczenia farmakologicznego. Część guzów produkuje w nadmiarze różne hormony. Zwykle zastosowanie leków blokujących ich syntezę (np. bromokryptyna, somatostatyna) prowadzi do zmniejszenia wielkości guza.
- Zapalenie pajęczynówki w okolicy skrzyżowania nerwów wzrokowych. Toczący się proces zapalny może doprowadzić do zniszczenia struktury przepony siodła.
- Przemieszczona opona pajęcza wraz ze zbiornikiem płynu mózgowo-rdzeniowego dociska przysadkę i lejek do dna siodła tureckiego. Początkowo objawy choroby mogą być nieobecne, bądź wynikają z zaburzonego transportu hormonów produkowanych przez podwzgórze. Długotrwający ucisk na przysadkę może doprowadzić do zaniku tego gruczołu. W konsekwencji dochodzi do rozwoju całkowitej niedoczynności przysadki. Ucisk może być również wywierany na sąsiednie struktury, zwłaszcza na nerwy wzrokowe i ich skrzyżowanie.
Reklama
Zespół pustego siodła - objawy
Objawy wtórnego zespołu pustego siodła są zróżnicowane. Zaliczamy do nich:
- Objawy, wynikające z nieprawidłowego wydzielania hormonów.
- Podwyższenie stężenia prolaktyny (hiperprolaktynemia) wynika z ucisku lejka. Wskutek tego transport dopaminy (substancji produkowanej w podwzgórzu, która hamuje wydzielanie prolaktyny w przedniej części przysadki) zostaje upośledzony. Nadmiar prolaktyny prowadzi do: zaburzeń miesiączkowania (rzadkie miesiączki lub ich brak), trudności z zajściem w ciążę (z powodu braku owulacji), mlekotoku z piersi, spadku libido, zaniku owłosienia płciowego oraz zarostu na twarzy, zmniejszenia gęstości mineralnej kości, zahamowania produkcji plemników i ginekomastii u mężczyzn.
- Niedoczynność przedniego płata przysadki - Może mieć charakter wtórny (upośledzony transport liberyn produkowanych w podwzgórzu) lub pierwotny (spowodowany uszkodzeniem samej przysadki). Objawy wynikające z niedoborów hormonalnych są opisane w rozdziale na temat niedoczynności przedniego płata przysadki.
- Moczówka prosta - wynika z niedoboru hormonu antydiuretycznego (ADH). Może być spowodowana uciskiem lejka (zaburzony zostaje transport ADH z podwzgórza) lub uciskiem tylnego płata przysadki. Pacjent oddaje duże ilości bardzo rozcieńczonego moczu (ponad 4 litry na dobę, to tzw. poliuria), towarzyszy temu wzmożone pragnienie (polidypsja).
- Objawy okulistyczne (występują rzadko).
Ubytki pola widzenia. W zależności od miejsca ucisku (na nerwy wzrokowe lub ich skrzyżowanie) ubytki mogą dotyczyć części skroniowej lub przynosowej pola widzenia, po jednej lub obu stronach.
Koncentryczny ubytek pola widzenia. Rozwija się widzenie tzw. lunetowe. Ten objaw zwykle towarzyszy zapaleniu pajęczynówki w okolicy skrzyżowania wzrokowego.
- Objawy neurologiczne. Zaliczamy do nich bóle głowy o różnym nasileniu.
Reklama
Zespół pustego siodła - wizyta u lekarza
Pacjent, który zauważy u siebie niepokojące objawy, mogące wskazywać na obecność któregoś z nowotworów charakterystycznych dla zespołów MEN powinien udać się do lekarza endokrynologa. Oczywiście najlepiej zacząć od wizyty u swojego lekarza rodzinnego, który skieruje do specjalisty.
Na początku wizyty lekarz zbierze dokładny wywiad chorobowy:
- zapyta o początek dolegliwości,
- ich charakter,
- nasilenie (przed wizytą warto sobie przypomnieć, kiedy dokładnie pojawiły się pierwsze objawy i jak zmieniały się w czasie).
Następnie będzie chciał uzyskać informacje na temat innych chorób, na które cierpi pacjent – w tym chorób zakaźnych, które przeszedł w ciągu życia (np. gruźlica, wirusowe zapalenie wątroby).
Zapyta również o:
- zabiegi operacyjne, którym został poddany w przeszłości,
- aktualnie zażywane leki (dotyczy to tylko leków stosowanych długotrwale – jeśli jest ich sporo warto sobie wcześniej przygotować ich listę, koniecznie należy poinformować o lekach, które niedawno zostały odstawione lub zmienione),
- stosowane używki (alkohol, papierosy, narkotyki),
- alergie,
- choroby występujące w rodzinie (rodzice, rodzeństwo, dziadkowie) – zwłaszcza choroby przewlekłe (nadciśnienie, choroby serca),
- nowotwory,
- inne schorzenia dotyczące gruczołów dokrewnych.
Należy pamiętać, żeby powiedzieć lekarzowi o wszystkim, co nas w danej chwili niepokoi. Nie należy lekceważyć takich objawów, jak: zmiana apetytu, zaburzenia w oddawaniu stolca i moczu (na przykład konieczność częstszego chodzenia do toalety), pojawiające się trudności w zasypianiu lub nadmierna senność.
Po zebraniu wywiadu lekarz rozpocznie badanie pacjenta. Na początku dokona badania ogólnego: węzłów chłonnych, brzucha, obejrzy skórę i błony śluzowe (wnętrze jamy ustnej i gardło), osłucha serce i płuca, zmierzy ciśnienie i tętno, skontroluje siłę i napięcie mięśni. Następnie zleci badania laboratoryjne i obrazowe.
Zespół pustego siodła - kogo dotyka?
Zwiększone ryzyko rozwoju wtórnego zespołu pustego siodła występuje u pacjentów, którzy:
- przebyli operację neurochirurgiczną, zwłaszcza w obrębie okolicy podwzgórzowo–przysadkowej;
- przebyli naświetlanie głowy;
- mają guza w przysadce lub podwzgórzu;
- przebyli zapalenie pajęczynówki w okolicach skrzyżowania wzrokowego.
Zespół pustego siodła - badania
Na diagnostykę zespołu pustego siodła składają się:
- Badania obrazowe. RTG głowy ujawnia powiększenie siodła tureckiego. Podstawowe znaczenie w diagnostyce mają tomografia komputerowa oraz rezonans magnetyczny z kontrastem.
- Badania hormonalne. Pozwalają określić poziom hormonów przysadki (ACTH, TSH, GH, FSH, LH i prolaktyny) oraz hormonów produkowanych w gruczołach obwodowych (tyroksyna i trijodotyronina, kortyzol, testosteron, estrogeny i progesteron). W celu dokładnej diagnostyki zaburzeń hormonalnych niezbędne bywają tzw. testy stymulacji. Polegają one na podawaniu hormonów podwzgórzowych (liberyn). Brak wzrostu stężenia hormonów tropowych po takiej stymulacji świadczy o uszkodzeniu przysadki. Badanie hormonalne wykonuje się z krwi oraz moczu pacjenta.
- Badanie okulistyczne. Polega na dokładnym określeniu pola widzenia pacjenta (jest to tzw. badanie perymetryczne). Równie ważne jest badanie dna oka, które wykonuje się po poszerzeniu źrenicy za pomocą specjalnych kropli. U niektórych pacjentów z zespołem pustego siodła można uwidocznić w dnie oka tzw. tarczę zastoinową, która jest spowodowana nieprawidłowym krążeniem płynu mózgowo–rdzeniowego.
W pierwotnym zespole pustego siodła ze względu na brak objawów leczenie nie jest konieczne.
Zespół pustego siodła - leczenie
Leczenie wtórnego zespołu zależy od rodzaju i nasilenia objawów oraz jego przyczyny:
- W przypadku hiperprolaktynemii stosuje się jeden z następujących leków: bromokryptynę, chinagolid (obydwa leki przyjmowane są doustnie raz dziennie) lub kabergolinę (przyjmowana doustnie dwa razy w tygodniu).
- Niedoczynność przedniego płata przysadki powoduje niedoczynność poszczególnych gruczołów obwodowych. W zależności od nasilenia objawów konieczne jest przyjmowanie odpowiednich hormonów: tyroksyny (w niedoczynności tarczycy), hydrokortyzonu (w niedoczynności nadnerczy), testosteronu lub estrogenów z gestagenami (w niewydolności jąder lub jajników), hormonu wzrostu (u dzieci z niedoborem wzrostu wynikającym z braku GH).
- Moczówka prosta wymaga podawania analogu wazopresyny – desmopresyny (lek przyjmowany jest doustnie lub donosowo).
- Zapalenie siatkówki w okolicy skrzyżowania wzrokowego wymaga stosowania sterydów (np. prednizon, hydrokortyzon), które pomagają stłumić stan zapalny.
W niektórych przypadkach (rzadko!) zespołu pustego siodła niezbędna jest operacja neurochirurgiczna, która odtworzy właściwe stosunki anatomiczne w rejonie podwzgórzowo-przysadkowym i umożliwi prawidłowe krążenie płynu mózgowo–rdzeniowego.
Zespół pustego siodła - życie z chorobą
Pacjenci z zespołem pustego siodła muszą przyjmować leki (o ile jest to niezbędne) do końca życia. Należy pamiętać, że właściwa (odpowiednia dawka!) i regularna substytucja brakujących hormonów jest całkowicie bezpieczna dla pacjenta. Oczywiście pacjent musi się zgłaszać do lekarza na kontrolne badanie i oznaczenie poziomu hormonów. Dzięki temu chory będzie miał pewność, że przyjmowana przez niego dawka leku/leków jest właściwa i nie spowoduje wystąpienia objawów wynikających z niedoboru lub nadmiaru danego hormonu. Sposoby zapobiegania zespołowi pustego siodła (pierwotnego i wtórnego) nie są znane.