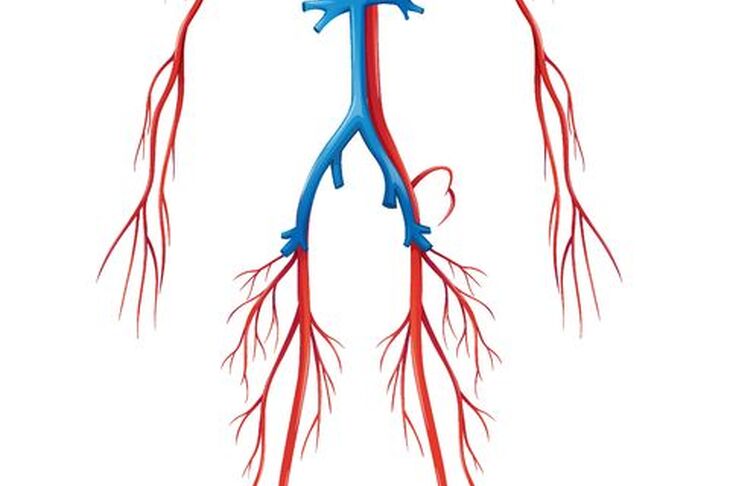
Guzkowe zapalenie tętnic (ang. polyarteritis nodosa, skrót PAN) należy do szerokiej grupy chorób, jaką są zapalenia naczyń. Zapalenie naczyń to stan, w którym białe ciałka krwi (leukocyty) atakują i uszkadzają ścianę naczyń krwionośnych, co w konsekwencji może doprowadzić do krwawienia i/lub niedokrwienia tkanek. W guzkowym zapaleniu tętnic uszkodzeniu ulegają średnie i małe tętnice. Choroba oszczędza tętniczki, włośniczki i żyłki. Opisywana przypadłość może również zajmować takie narządy jak:
- skórę,
- nerki,
- przewód pokarmowy,
- mięśnie,
- stawy,
- centralny system nerwowy,
- nerwy obwodowe, serce,
- jądra i najądrza.
Jest to rzadka, ale zarazem poważna w skutkach choroba. Częstość występowania w Europie wynosi około 2-30/1,000,000. Choroba stanowi 5% wszystkich rozpoznawanych zapaleń naczyń. Mężczyźni chorują dwa razy częściej niż kobiety. Choroba może wystąpić praktycznie w każdym wieku, jednak najczęściej chorują osoby między 40 a 60 rokiem życia.
Oprócz typu choroby, który charakteryzuje się zajęciem narządów wewnętrznych, występuje również podtyp, w którym zmiany ograniczone są wyłącznie do skóry (tzw. postać skórna guzkowego zapalenia tętnic). Chorować na nią mogą osoby w każdym wieku, ale szczyt zachorowań obserwuje się w trzeciej dekadzie życia. Rokowanie w tym podtypie jest lepsze, niż w przypadku choroby atakującej narządy wewnętrzne.
- Dowiedz się czym są: Żylaki kończyn dolnych
Guzkowe zapalenie tętnic - objawy
Przebieg choroby bywa różny. Może być gwałtowny z powstawaniem licznych zmian narządowych, które zagrażają życiu. Jednak dla typowego obrazu choroby charakterystyczny jest okres wstępny, trwający od kilku tygodni do kilku miesięcy, kiedy to obecne są tylko objawy niespecyficzne np.:
- bóle lub osłabienie siły mięśni (występuje u 69% chorych),
- ubytek masy ciała (67% chorych),
- uczucie zmęczenia,
- gorączki o niewyjaśnionej przyczynie (długofalowe, nieznaczne podwyższenie temperatury ciała lub nagłe bardzo wysokie gorączki z towarzyszącymi drgawkami),
- brak apetytu.
Pozostałe objawy zależą od tego, które konkretnie narządy zostały zaatakowane przez chorobę. PAN może zajmować praktycznie każdy narząd z wyjątkiem płuc.
- Objawy skórne (50% chorych) – plamica uniesiona; owrzodzenia (bolesne, często lokalizujące się w okolicy palców, kostek i na przedniej powierzchni podudzi); guzki podskórne, które mogą przechodzić w owrzodzenia; siność siatkowata.
- Objawy stawowe (50% chorych) – bóle stawowe zwłaszcza kolan, łokci, nadgarstków i stawów skokowych. Bólowi rzadko towarzyszy zapalenie (zaczerwienienie, obrzęk stawu).
- Objawy neurologiczne (60% chorych) – np. opadanie nadgarstka lub stopy (niemożność kontrolowania opadania), silne bóle głowy, duże wahania nastroju (pojawienie się wymienionych objawów jest sygnałem alarmowym do natychmiastowej konsultacji neurologicznej).
- Objawy nerkowe (40% chorych) – nadciśnienie tętnicze, czasami może pojawić się zmiana zabarwienia moczu na brunatno-czerwony, rzadko może pojawić się nagły, ostry ból w okolicy lędźwiowej (taki objaw jest bezwzględnym wskazaniem do wezwania karetki pogotowia).
- Objawy ze strony przewodu pokarmowego (50% chorych) – nawracające, silne bóle brzucha, nudności, wymioty.
- Objawy sercowe – szybkie męczenie się, bóle w klatce piersiowej.
- Inne objawy to np. bóle jąder u mężczyzn, bóle oka, zaniki mięśni.
W przypadku postaci skórnej mogą ale nie muszą wystąpić objawy niespecyficzne i/lub stawowe. Charakterystyczne są za to, tak jak sama nazwa wskazuje, objawy skórne. Przede wszystkim są to guzki podskórne, zazwyczaj lokalizujące się wokół kostek, ale również na pośladkach, tułowiu, głowie i szyi. Guzki pojawiają się zazwyczaj w skupiskach po kilka. Nieleczone mogą utrzymywać się od 1 do 6 miesięcy (pojedyncze mogą utrzymywać się przez lata). Z około 50% zmian mogą powstać owrzodzenia, gojące się z pozostawieniem małych gwiaździstych blizn.
Nie wolno lekceważyć żadnego z powyższych objawów! PAN jest chorobą poważną i wymaga szybkiego wdrożenia leczenia.
Reklama
Guzkowe zapalenie tętnic - przyczyny i czynniki ryzyka
Dokładne przyczyny rozwoju guzkowego zapalenie tętnic pozostają nieznane. O udział w jej powstawaniu podejrzewa się czynniki:
- immunologiczne (kompleksy immunologiczne osadzające się w ścianie naczyń),
- zakaźne (~10% przypadków choroby może być związane z zakażeniem HBV, a mniej niż 5% z zakażeniem HCV),
- przyczyną postaci skórnej, oprócz zakażeń wirusowych, mogą też być infekcje bakteryjne np. paciorkowcami.
Podstawą uszkodzeń, jakie powstają w ludzkim organizmie, w wyniku guzkowego zapalenia tętnic jest odkładanie się charakterystycznych kompleksów immunologicznych w ścianach naczyń krwionośnych. Powoduje to, że po aktywacji układu dopełniacza przez np. antygeny wirusa HBV, do miejsc, gdzie osadzone są kompleksy, napływają białe ciałka krwi i zapoczątkowują proces zapalny. Pod wpływem substancji uwalnianych przez leukocyty dochodzi do uszkodzenia ściany naczyń. Może to skutkować krwawieniem lub niedokrwieniem (brakiem dowozu lub niedostatecznym dowozem krwi) danego narządu.
Niestety dokładna przyczyna choroby pozostaje nieznana. PAN uważa się za chorobę autoimmunologiczną – czyli taką, w której układ odpornościowy jest w pewien sposób (nieznany nam) uszkodzony i w wyniku tego defektu atakuje komórki własnego organizmu.
Dokładne czynniki ryzyka nie są znane, gdyż niejasne pozostają przyczyny choroby. Jako czynniki ryzyka podejrzewa się:
- czynniki genetyczne,
- zakażenia wirusowe (HBV, HCV),
- zakażenia bakteryjne (paciorkowce) (w przypadku postaci skórnej).
Guzkowe zapalenie tętnic - wizyta u lekarza
W przypadku wystąpienia wymienionych wyżej objawów ogólnych, pacjent najpierw powinien udać się do swojego lekarza rodzinnego. Jeśli pojawią się objawy z danych narządów np. objawy neurologiczne lub skórne, lekarz rodzinny z pewnością skieruje pacjenta do odpowiedniego specjalisty (neurologa, dermatologa). W trakcie wizyty, zarówno u lekarza rodzinnego jak i u specjalisty, należy dokładnie opisać swoje objawy i okoliczności, podczas których pojawiły się. Jako że guzkowe zapalenie tętnic jest rzadką przypadłością, w pierwszej kolejności należy wykluczyć inne, częstsze choroby (np. niewydolność serca w przypadku nasilonych objawów sercowych). W razie podejrzenia jakiejkolwiek choroby z kręgu zapaleń naczyń (np. PAN), lekarz rodzinny lub lekarz innej dziedziny powinien skierować pacjenta do specjalisty (angiologa, reumatologa), który pokieruje dalszym leczeniem.
Kiedy rozpoznanie zostanie postawione nadchodzi czas, w którym pacjent powinien dowiedzieć się więcej na temat choroby, z którą przyjdzie mu się zmagać. W tym momencie warto zadać lekarzowi kilka pytań:
- Jak często zgłaszać się do kontroli i jakie badania będą przeprowadzane w celu oceny regresji/progresji choroby?
- Jak postępować kiedy nadejdzie zaostrzenie choroby?
- Czy są czynności, które należy ograniczyć?
- Po wdrożeniu leczenia, co robić jeśli pojawią się skutki uboczne stosowanych leków?
- Kto oprócz pacjenta i lekarza powinien uczestniczyć w procesie terapeutycznym?
- Czy istnieją grupy wsparcia, które pomagają uzyskać pomoc psychologiczną?
Nasuwających się pytań będzie zapewne o wiele więcej. Podstawą jest, by nie bać się ich zadawania. Lekarz jest dla pacjenta i w danym momencie służy mu swoją wiedzą tak dobrze, jak tylko potrafi.
Reklama
Guzkowe zapalenie tętnic - badania
Lekarz stawia diagnozę na podstawie danych zebranych w wywiadzie lekarskim, badaniu fizykalnym oraz w oparciu o badania pomocnicze.
W zakres badań pomocniczych wykonywanych w celu zdiagnozowania guzkowego zapalenia tętnic wchodzą między innymi:
- badanie krwi (szczególnie markery stanu zapalnego OB i CRP),
- wskaźniki informujące o uszkodzeniu nerek (np. obecność białka lub czerwonych ciałek krwi w moczu),
- arteriografia trzewna,
- biopsja uszkodzonego narządu (skóra, nerw).
Pierwsze dwa punkty opierają się na pobraniu od chorego krwi i próbki moczu. Nie łączą się z żadnym ryzykiem, a czas oczekiwania na wyniki jest krótki.
1. Arteriografia trzewna wykonywana jest w celu sprawdzenia czy, między innymi, w naczyniach nerkowych i zaopatrujących jelita nie ma zmian chorobowych. Arteriografia jest badaniem inwazyjnym i wymaga przyjęcia do szpitala. Badanie polega na podaniu, za pomocą cewnika umieszczonego w naczyniu (nakłuwa się najczęściej tętnicę udową), środka kontrastującego. Następnie robiona jest seria zdjęć RTG, dzięki którym obrazowany jest przepływ kontrastu w naczyniach. Widoczny jest również wewnętrzny obrys naczyń. Badanie ma na celu sprawdzenie, czy w naczyniach nie występują chorobowe poszerzenia – tzw. tętniaki, które tworzą się na skutek uszkodzenia naczyń.
Pamiętaj – jeśli jesteś uczulony na jod zgłoś to lekarzowi! Jest to bezwzględne przeciwwskazanie do podania kontrastu do naczyń krwionośnych! Inne przeciwwskazania do wykonania arteriografii to między innymi ciężkie nadciśnienie tętnicze i przewlekła niewydolność nerek.
Istotne jest prawidłowe przygotowanie się do badania. W dniu poprzedzającym badanie należy wypić około 2,5 do 3 litrów płynów (najlepiej niegazowanej wody mineralnej). Ma to zapobiegać ewentualnym uszkodzeniom nerek przez kontrast. W dniu badania należy być na czczo. Do 48 godzin po badaniu należy dalej przyjmować duże ilości płynów (~2,5-3 litrów dziennie).
Po samym zabiegu miejsce nakłucia zostanie zaopatrzone opatrunkiem uciskowym, który zostaje zdjęty po 24 godzinach. W tym czasie pacjent musi leżeć (chyba, że nakłuwana była inna tętnica niż udowa – np. promieniowa). Opatrunek ma na celu zapobieżenie krwawieniu.
2. Biopsja uszkodzonego narządu - gdy na skórze występują wyraźne zmiany, lekarz w pierwszej kolejności zdecyduje się pobrać wycinek właśnie stąd (minimalna szansa powikłań, łatwa dostępność, małe obciążenie dla chorego). Ze względu na to, że zmiany nie muszą występować w każdym miejscu w skórze, konieczne jest pobranie większego wycinka, tak aby mieć pewność znalezienia w nim zmian chorobowych.
Z kolei biopsja narządów wewnętrznych (nerki, mięśnie, rzadziej jądra) wykonywana jest wyłącznie w warunkach szpitalnych. Jest to badanie inwazyjne i jak każde takie badanie niesie ze sobą ryzyko powikłań po zabiegu. Gdy lekarz stwierdzi, że niezbędna jest biopsja, z pewnością wyjaśni jak będzie wyglądał zabieg, ile dni trzeba będzie spędzić w szpitalu i po jakim czasie dostępne będą wyniki.
W skrócie - badanie polega na tym, że od pacjenta pobierany jest wycinek narządu, który najprawdopodobniej jest zajęty przez chorobę (np. w przypadku biopsji nerki - za pomocą grubej igły wycinany jest wałeczek tkanki). Wycinek ten jest barwiony specjalnymi substancjami (różne komórki barwią się w różny sposób), a następnie oglądany przez specjalistę pod mikroskopem. W przypadku objawów neurologicznych (szczególnie opadania stopy) częstym miejscem biopsji jest nerw piętowy.
Reklama
Guzkowe zapalenie tętnic - leczenie
Leczenie choroby (gdy zajęte są narządy wewnętrzne) polega na podawaniu glikokortykosterydów (GKS) w połączeniu z cyklofosfamidem. Na początku terapii leki podaje się drogą dożylną, a następnie powoli przechodzi się na preparaty doustne. Oba te leki mają za zadanie “wyciszenie” układu immunologicznego i zniwelowanie stanu zapalnego tak, aby nie dochodziło do dalszych uszkodzeń naczyń. W fazie przewlekłej cyklofosfamid często zastępuje się innymi lekiem immunosupresyjnym, jak np. azatiopryna (Immuran) czy metotreksat. Leczenie utrzymuje się przez około rok.
W przypadku, gdy pacjent przyjmujący leki immunosupresyjne zachoruje dodatkowo na infekcję oportunistyczną, do leczenia włącza się dodatkowo antybiotyki.
Zalecane są również szczepienia przeciwko wirusowemu zapaleniu wątroby typu B (z przyczyn opisanych powyżej). Jeśli guzkowe zapalenie tętnic rozwinie się na podłożu infekcji HBV, to do powyższego schematu leczenia dołączane są leki przeciwwirusowe np. lamiwudyna.
Leczenie postaci skórnej PAN ogranicza się do doustnego przyjmowania GKS. Oczywiście obowiązkowe jest również leczenie ewentualnego, współistniejącego nadciśnienia tętniczego. Normalizacja ciśnienia krwi umożliwia spowolnienie powstawania trwałych zmian nerkowych.
Niestety nie znamy sposobów zapobiegania tej chorobie. Można jedynie polecić zaszczepienie się przeciwko wirusowemu zapaleniu wątroby typu B. Wiemy, że po wprowadzeniu wspomnianej szczepionki, na obszarach gdzie pojawiało się dużo przypadków guzkowego zapalenia tętnic, którego najbardziej prawdopodobną przyczyną było zakażenie HBV, liczba zachorowań na opisywaną chorobę spadła.
Niestety nieleczone PAN prowadzi do śmierci w przeciągu 1-2 lat (13% chorych przeżywa 5 lat). Ale prawidłowo przeprowadzone leczenie powoduje, że 5 lat przeżywa 80% pacjentów, z czego u większości choroba wchodzi w całkowitą remisję, która utrzymuje się wiele lat. Dlatego, w przypadku wystąpienia niepokojących objawów, tak ważne jest wczesne zgłoszenie się do lekarza i po postawieniu diagnozy, szybkie wdrożenie leczenia.
W postaci skórnej PAN rokowanie jest dobre. Narządy wewnętrzne prawie nigdy nie zostają zaatakowane. Choroba, pod wpływem leczenia, wchodzi w remisję, lecz niestety często nawraca. Jej najbardziej uciążliwym elementem są nawracające, bolesne owrzodzenia, które mogą prowadzić do niepełnosprawności. Trudności może również sprawiać utrzymanie wieloletniego, restrykcyjnego reżimu leczniczego. Oba wymienione powyżej elementy mogą prowadzić do pojawienia się u pacjenta frustracji i depresji. Dlatego tak ważna jest odpowiednia pomoc psychologiczna i wsparcie rodziny.
Nie istnieją domowe metody leczenia guzkowego zapalenia tętnic. Prawidłowe leczenie zaostrzeń tej choroby uzyskuje się jedynie w szpitalu. Jeśli chorobie towarzyszy nadciśnienie, należy wprowadzić wszelkie modyfikacje diety i stylu życia właściwe dla tej choroby.
Dla walczącego z chorobą bardzo ważne jest wsparcie psychiczne. Lekarz z pewnością pokieruje chorego i jego rodzinę do psychologa. Ten z kolei pomoże w długofalowym zmaganiu się ze schorzeniem (szczególnie uciążliwy może być ból towarzyszący owrzodzeniom skórnym). Aktywna postawa w walce z chorobą na pewno przyczyni się do poprawy jakości życia.