Ocenia się, że zator tętnicy płucnej występuje u 1-2% hospitalizowanych pacjentów i jest jedną z głównych przyczyn zgonów w tej grupie osób. Częstość zatorowości płucnej wzrasta wraz z wiekiem.
Zator tętnicy płucnej - co to jest?
Zator tętnicy płucnej to stan, w którym dochodzi do nagłego zamknięcia światła tętnicy płucnej lub jej rozgałęzień. Materiałem zatorowym najczęściej jest zakrzep pochodzący z żył głębokich kończyn dolnych. Obraz kliniczny zatorowości płucnej (ZP) zależy od tego czy zamknięciu uległ główny pień tętnicy płucnej, czy jej drobne rozgałęzienia, a także od stopnia niedrożności naczyń; objawy wahają się więc od duszności i niepokoju po ostrą niewydolność krążeniowo-oddechową, która w krótkim czasie może doprowadzić do zgonu.
Biorąc pod uwagę stopień zagrożenia wczesnym zgonem, podzielono zatorowość płucną na ZP:
- wysokiego ryzyka,
- niewysokiego ryzyka.
Jest to bardzo istotne z punktu widzenia dalszych działań diagnostycznych i terapeutycznych.
Ze względu na ciężki przebieg choroby i potencjalnie śmiertelne powikłania istotna jest znajomość czynników ryzyka, sposobów zapobiegania, a także wczesnego rozpoznawania objawów ZP, co umożliwia odpowiednie postępowanie.
Reklama
Zator tętnicy płucnej - przyczyny i czynniki ryzyka
Materiałem zatorowym zamykającym światło tętnicy płucnej może być:
- Zakrzep – czyli masa złożona z płytek krwi oraz fibryny, powstająca w wyniku zaburzeń równowagi między procesami krzepnięcia i fibrynolizy (rozkładania skrzepu). Powstawaniu zakrzepów sprzyja uszkodzenie ściany naczynia, zwolnienie przepływu krwi oraz wrodzone lub nabyte stany nadkrzepliwości. Najczęściej źródłem zatoru płucnego są zakrzepy powstające w żyłach głębokich kończyn dolnych oraz miednicy, rzadziej w żyłach kończyn górnych lub prawej połowie serca.
- Tkanka tłuszczowa – po złamaniach kości długich tłuszcz tworzący szpik kostny może dostać się do krążenia i stać się źródłem zatoru.
- Płyn owodniowy – bardzo rzadko może dostać się do naczyń w trakcie porodu.
- Powietrze – zwykle po wprowadzaniu lub usuwaniu cewnika z żył centralnych, a także po operacjach naczyniowych.
- Ciało obce – np. materiał do embolizacji.
Najczęściej zatorowość płucna jest wywołana zakrzepem; inne przyczyny spotykane są o wiele rzadziej.
Czynniki zwiększające ryzyko zatorowości płucnej działają w kilku mechanizmach:
1. Zwolnienie przepływu krwi żylnej:
- zastoinowa niewydolność krążenia,
- długotrwałe unieruchomienie w przebiegu chorób przewlekłych, po operacjach, urazach, w chorobach nowotworowych lub w starszym wieku,
- zagięcie żyły podkolanowej podczas długotrwałego pozostawania w pozycji siedzącej, np. w czasie podróży.
2. Uszkodzenie ściany naczyniowej:
- przebyta zakrzepica żylna,
- procesy zapalne,
- naciek nowotworowy.
3.Wrodzone lub nabyte stany nadkrzepliwości:
- czerwienica prawdziwa,
- nadpłytkowość,
- ciąża i połóg,
- stosowanie doustnych środków antykoncepcyjnych lub hormonalnej terapii zastępczej,
- nowotwory złośliwe,
- leczenie przeciwnowotworowe,
- zespół nerczycowy,
- nieswoiste zapalenia jelit,
- wrodzone skłonności do zakrzepicy,
- obecność cewnika naczyniowego w żyle.
Niektóre czynniki ryzyka działają przez więcej niż jeden mechanizm. Należą tu m.in.
- nowotwory złośliwe (największe ryzyko w przypadku zmian w obrębie jamy brzusznej lub miednicy),
- operacje (zwłaszcza ortopedyczne),
- urazy,
- otyłość (BMI > 30 kg/m2),
- wiek (szczególnie > 40 lat),
- żylaki kończyn dolnych
W 30% przypadków nie udaje się znaleźć żadnych czynników sprzyjających zatorowości płucnej (ZP idiopatyczna).
Zobacz wideo: Nowotwór płuc groźny dla palacza
Zator tętnicy płucnej - objawy
Obraz kliniczny zatorowości płucnej zależy od powierzchni łożyska naczyniowego wyłączonego z krążenia przez materiał zatorowy. Przebieg jest cięższy w przypadku współistniejących chorób serca lub płuc.
Do podstawowych objawów ZP należą:
- nagła duszność (najczęstszy objaw),
- ból w klatce piersiowej, często nasilający się przy oddychaniu,
- kaszel, krwioplucie,
- przyspieszenie oddychania oraz częstości pracy serca,
- poszerzenie żył szyjnych,
- lęk, niepokój,
- zlewne poty,
- omdlenia,
- u 30% chorych współistnieją objawy zakrzepicy żył głębokich (ból, obrzęk, ocieplenie kończyny, poszerzenie żył powierzchownych),
- u 15% chorych występują objawy wstrząsu lub hipotensji (obniżenie ciśnienia skurczowego < 90 mmHg lub spadek > 40 mmHg w ciągu 15 minut).
Objawy zatoru tętnicy płucnej nie są charakterystyczne; z tego powodu zaledwie 30% przypadków jest rozpoznawana przyżyciowo. Zatory mają tendencję do nawracania.
Jedyną manifestacją powtarzających się drobnych zatorów płucnych mogą być:
- napadowe bóle głowy,
- omdlenia,
- epizody gorączki,
- epizody przyspieszonego tętna.
Stan taki predysponuje do rozwoju nadciśnienia płucnego, a także zwiększa ryzyko zgonu.
Aby zmniejszyć następstwa zatorowości płucnej, należy szybko rozpoznać pierwsze objawy i wcześnie rozpocząć leczenie.
U 97% pacjentów występuje:
- nagła duszność,
- ból w klatce piersiowej lub omdlenie,
Stąd zaobserwowanie jednego z tych objawów powinno nasunąć podejrzenie zatorowości płucnej i skłonić do wezwania pogotowia ratunkowego. Dotyczy to zwłaszcza osób z współistniejącymi czynnikami ryzyka.
Reklama
Zator tętnicy płucnej - diagnostyka
Zatorowość płucna jest stanem zagrożenia życia i powinna być leczona w oddziale intensywnej opieki medycznej. Pacjenci po przebytym epizodzie zatorowości lub zagrożeni ZP powinni ustalić wspólnie z lekarzem zalecenia co do dalszego stylu życia. Wspólne wyjaśnianie wątpliwości pomaga lepiej zrozumieć chorobę, co znajduje pozytywne odzwierciedlenie w wynikach leczenia.
- Czy ZP może nawracać?
Zatorowość płucna ma tendencję do nawracania, stąd konieczne jest stosowanie profilaktyki przeciwzakrzepowej. U osób nieleczonych częstość nawrotów sięga 30%; przyjmowanie doustnych leków przeciwzakrzepowych wyraźnie zmniejsza ten odsetek.
- Jak długo trwa leczenie?
Okres przyjmowania doustnych leków przeciwzakrzepowych zależy od współistniejących czynników ryzyka. Pończochy elastyczne należy nosić co najmniej dwa lata po epizodzie zatorowości.
- Jestem leczony przeciwnowotworowo metodą chemioterapii. Czy powinienem otrzymywać profilaktykę przeciwzakrzepową?
Chemioterapia nie jest wskazaniem do rutynowej profilaktyki zatorowości płuc. Działania zapobiegawcze podejmowane są w przypadku obecności innych dodatkowych czynników ryzyka (np. unieruchomienie).
- Leczę się z powodu wrodzonej nadkrzepliwości, ostatnio zaszłam w ciążę. Czy mogę stosować leki przeciwzakrzepowe?
Doustne leki przeciwzakrzepowe mogą uszkadzać płód, stąd są przeciwwskazane w okresie ciąży. W tym czasie można je zastąpić bezpieczną dla dziecka heparyną.
Reklama
Zator - jak się tworzy?
Nagłe zamknięcie światła tętnicy płucnej powoduje upośledzenie wymiany gazowej oraz zaburzenia hemodynamiczne (czyli związane z krążeniem krwi).
Brak przepływu przez niedrożne naczynia oplatające pęcherzyki płucne uniemożliwia transport tlenu z pęcherzyków do krwi. Słabe ukrwienie pęcherzyków płucnych prowadzi ponadto do ich zapadania się, co dodatkowo zaburza wentylację. Niskie stężenie tlenu we krwi powoduje odczucie duszności, a także pobudza ośrodek oddechowy w mózgu do przyspieszenia oddychania. Duszność pogłębia również odruchowy skurcz oskrzeli wywołany działaniem substancji uwalnianych z płytek krwi, które tworzą zator.
Niedrożność naczyń płucnych powoduje wzrost ciśnienia w krążeniu płucnym. W konsekwencji prawa komora serca, która pompuje krew do tętnicy płucnej, musi wykonać większą pracę. Wzrost obciążenia prawej komory może prowadzić do jej niewydolności i zastoju krwi, przejawiającego się m.in. nadmiernym wypełnieniem żył szyjnych.
Jeśli dysfunkcja prawej komory jest znaczna, przepływ krwi przez płuca może być tak mały, że nie zapewnia dostarczenia odpowiedniej ilości krwi do komory lewej, która w prawidłowych warunkach przyjmuje krew z płuc i pompuje ją do aorty. W efekcie dochodzi do zmniejszenia objętości krwi wyrzucanej w czasie skurczu przez lewą komorę i niedokrwienia wielu ważnych narządów, w tym serca. Opisana sytuacja prowadzi do rozwoju wstrząsu pochodzenia sercowego.
Reklama
Zator tętnicy płucnej - powikłania
Jednym z powikłań ZP jest zajęcie procesem zapalnym opłucnej, czyli tkanki pokrywającej powierzchnię płuca. Objawem jest charakterystyczny ból nasilający się podczas oddychania. Krwioplucie jest natomiast wynikiem uszkodzenia bariery między pęcherzykami płucnymi a ścianą oplatających je naczyń włosowatych.
Zmiany w krążeniu płucnym powodują odruchowe pobudzenie układu współczulnego, co skutkuje przyspieszeniem częstości pracy serca, zlewnymi potami oraz niepokojem.
Reklama
Zator tętnicy płucnej - badania
Podejrzenie zatorowości płucnej można postawić na podstawie charakterystycznych objawów oraz danych z badania fizykalnego. Kolejne kroki diagnostyczne uzależnione są od ocenionego klinicznie stopnia ryzyka zgonu; wyróżniamy więc ZP wysokiego lub niewysokiego ryzyka zgonu, w zależności od:
- występowania objawów wstrząsu,
- spadku ciśnienia.
Potwierdzenie rozpoznania można uzyskać dzięki badaniom dodatkowym. Kolejność ich wykonywania oraz stopień przydatności zależą od postaci ZP.
- Oznaczenie stężenia D-dimerów we krwi - D-dimery to produkty rozpadu fibrynogenu, tworzącego wewnątrznaczyniowy skrzep. Oznaczane są w przypadku ZP niewysokiego ryzyka. Prawidłowe stężenie pozwala z dużym prawdopodobieństwem wykluczyć zakrzepicę; wynik dodatni wymaga pogłębienia diagnostyki.
- Oznaczenie markerów dysfunkcji mięśnia sercowego we krwi (troponiny, peptydy natriuretyczne – BNP) – służą do oceny przebiegu klinicznego.
- Angio-TK – tomografia komputerowa z opcją obrazowania naczyń. Umożliwia zobrazowanie zakrzepu w rozgałęzieniach tętnicy płucnej. Stanowi podstawowe badanie diagnostyczne w przypadku podejrzenia ZP. Wadą jest konieczność przetransportowania chorego do pracowni tomograficznej, co czasem nie jest możliwe ze względu na ciężki stan.
- Badanie echokardiograficzne – pozwala na stwierdzenie obecności skrzepliny w obrębie naczyń płucnych (lepiej widoczna w badaniu sondą przezprzełykową) oraz ocenę dysfunkcji mięśnia sercowego. Niewątpliwą zaletą jest możliwość wykonania tego badania przy łóżku chorego; jest ono zalecane szczególnie wtedy, gdy nie można przeprowadzić angio-TK.
- Ultrasonografia żył głębokich kończyn dolnych – w przypadku ZP niewysokiego ryzyka stwierdzenie zakrzepu w odcinku żyły leżącym bliżej serca pozwala na potwierdzenie rozpoznania. Przy dużym klinicznym prawdopodobieństwie ZP badanie USG wskazane jest w przypadku ujemnego wyniku badania tomograficznego. Wykonuje się ocenę przepływu w żyłach (metodą Dopplera) oraz ultrasonograficzny test uciskowy.
- EKG – wykazuje charakterystyczne zmiany tylko u połowy chorych; ponadto mogą mieć one charakter przejściowy. Pomocne jest częste powtarzanie zapisu.
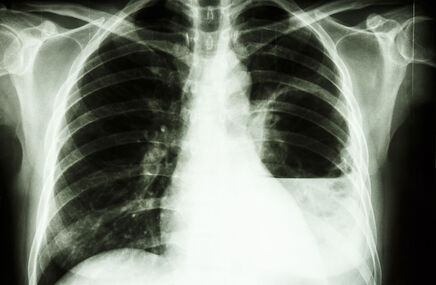
- Zdjęcie przeglądowe klatki piersiowej (rtg) – stosunkowo mniej przydatne w diagnostyce zatorowości płucnej. Może wykazać m.in. powikłanie ZP w postaci zawału płuca.
Zator tętnicy płucnej - pierwsza pomoc i leczenie
W leczeniu zatorowości płucnej można wyróżnić kilka etapów:
- Pomoc doraźna.
- Udrożnienie zamkniętego naczynia.
- Zapobieganie nawrotom zatoru tętnicy płucnej.
W przypadku ciężkiej zatorowości płuc przebiegającej z objawami wstrząsu, pierwszym podejmowanym działaniem jest zabezpieczenie podstawowych funkcji życiowych. Obejmuje ono:
- podanie tlenu,
- w razie pojawienia się dysfunkcji serca - również amin katecholowych (dopomina, dobutamina),
- leki przeciwbólowe (morfina),
- leki uspokajające (diazepam).
Transport do szpitala powinien odbywać się w pozycji półsiedzącej; pacjenta należy przewieźć w sposób bardzo ostrożny, aby nie spowodować oderwania kolejnych skrzeplin i nawrotów ZP.
Udrożnienie zamkniętej tętnicy płucnej odbywa się poprzez:
- Dożylne podanie heparyny niefrakcjonowanej (HNF) – lek ten zapobiega powstawaniu nowych zatorów i zmniejsza śmiertelność. Jeśli prawdopodobieństwo zatoru tętnicy płucnej jest duże, pierwszą nasycającą dawkę HNF należy podać już w momencie postawienia podejrzenia ZP, bez czekania na wyniki badań laboratoryjnych (przy braku przeciwwskazań); leczenie kontynuowane jest przez 7-10 dni pod kontrolą wskaźnika zwanego APTT. W przypadku zatorowości niewysokiego ryzyka zwykle jest to skuteczne leczenie udrażniające.
- Włączenie leczenia trombolitycznego – leki tj. streptokinaza, alteplaza rozpuszczają zakrzep będący źródłem zatoru i udrażniają naczynie. Podawane są zawsze (gdy nie ma przeciwwskazań) w przypadku zatorowości wysokiego ryzyka; czasem można rozważyć ich zastosowanie w ZP pośredniego ryzyka.
- Embolektomię płucną – operacyjne otwarcie tętnicy płucnej i usunięcie skrzepliny. Metoda obarczona jest dużą śmiertelnością i wymaga wcześniejszego potwierdzenia obecności zakrzepu w badaniach obrazowych. Stosowana jest w przypadku przeciwwskazań lub braku skuteczności leczenia trombolitycznego. W niektórych przypadkach można próbować usunąć zakrzep rozbijając go na drobne fragmenty za pomocą ultradźwięków lub wprowadzonym do naczynia cewnikiem.
Zator tętnicy płucnej - zapobieganie nawrotom
Zapobieganie nawrotom zatorowości płucnej obejmuje przede wszystkim stosowanie doustnych leków przeciwzakrzepowych (acenokumarol, warfaryna) – hamują działanie witaminy K, która bierze udział w syntezie białek uczestniczących w procesie krzepnięcia. Ich podawanie należy rozpocząć w pierwszej dobie leczenia heparyną i kontynuować przez różnie długi okres (kilka miesięcy – całe życie) w zależności od współistniejących czynników ryzyka zakrzepicy. Leczenie wymaga monitorowania za pomocą wskaźnika INR.
Drugim rozwiązaniem jest założenie filtru do żyły głównej dolnej – należy rozważyć, jeśli epizody zatorowości płucnej nawracają mimo odpowiedniego leczenia farmakologicznego. Filtr wprowadza się do żyły głównej dolnej za pomocą cewnika przez żyłę udową lub żyłę szyjną wewnętrzną. Ma on na celu zatrzymywanie kolejnych skrzeplin wędrujących z żył kończyn dolnych do płuc.
Ze względu na duży odsetek nawrotów choroby, osoby po epizodzie ZP powinny pamiętać o kilku wskazówkach, których przestrzeganie pozwoli zmniejszyć ryzyko kolejnego zatoru. Należy:
- Przyjmować doustne leki przeciwzakrzepowe przez okres wyznaczony przez lekarza. Chorzy przyjmujący te leki powinni unikać spożywania dużych ilości kapusty, brokułów lub szpinaku w krótkim czasie, gdyż może to osłabić działanie leku.
- Okresowo sprawdzać wyniki leczenia oznaczając wskaźnik INR.
- Nosić pończochy elastyczne na podudziach.
- Unikać długiego siedzenia ze spuszczonymi nogami. Na czas podróży należy zakładać pończochy elastyczne, a w niektórych przypadkach przyjąć pojedynczą dawkę heparyny drobnocząsteczkowej podskórnie. Zaleca się częste poruszanie nogami w czasie podróży.
- Unikać gwałtownego wysiłku fizycznego, który sprzyja odrywaniu zakrzepów i zwiększa ryzyko ZP. Pacjenci nie powinni dźwigać ciężkich przedmiotów ani wstawać zbyt szybko z łóżka. Szkodliwy jest również wysiłek związany z zaparciami – zaleca się dietę bogatą w błonnik (ciemne pieczywo, warzywa, owoce), a w razie braku skuteczności środki farmakologiczne (laktuloza w syropie).
Zator tętnicy płucnej - jak zmniejszyć ryzyko powstania?
Osobami szczególnie zagrożonymi zatorowością płucną są pacjenci unieruchomieni, zwłaszcza po przebytych operacjach chirurgicznych. Aby zmniejszyć ryzyko powstania zakrzepu i następowej ZP powinni oni przestrzegać kilku prostych zaleceń:
- Jeśli konieczny jest reżim łóżkowy, pacjent powinien leżeć z nogami uniesionymi nieco powyżej poziomu tułowia (nogi mogą być ułożone na poduszce) – ułatwia to odpływ krwi żylnej.
- Należy jak najczęściej poruszać nogami, wykonując zgięcia i prostowania w stawach w zakresie dostosowanym do aktualnych możliwości chorego.
- Konieczne jest wczesne uruchomienie, przy czym należy unikać długiego przebywania w pozycji siedzącej lub stojącej.
- Stosować mechaniczne środki zapobiegania zakrzepicy – pończochy i bandaże elastyczne o stopniowanym ucisku, przerywany ucisk pneumatyczny; ich działanie polega na ułatwianiu odpływu krwi żylnej z kończyn dolnych.
- Pośród leków, w celach zapobiegawczych, najczęściej stosowana jest heparyna drobnocząsteczkowa. W przewlekłej profilaktyce zwykle zaleca się doustne leki przeciwzakrzepowe (acenokumarol, warfaryna).
Zator tętnicy płucnej - zapobieganie powstania w samolocie
Nie mniej istotne jest zapobieganie epizodom zatorowości płucnej podczas długotrwałych podróży, zwłaszcza samolotem. Celem profilaktyki należy:
- odpowiednio nawodnić organizm przed podróżą oraz przyjmować płyny w czasie jej trwania;
- na czas podróży założyć wygodne luźne ubrania, nieuciskające talii ani kończyn dolnych;
- poruszać nogami w czasie podróży, aby zminimalizować zastój krwi żylnej;
- w przypadku długich podróży warto rozważyć założenie pończoch elastycznych lub przyjęcie profilaktycznej dawki heparyny.
Zator tętnicy płucnej - profilaktyka w ciąży
Duże znaczenie ma też profilaktyka zatoru tętnicy płucnej w czasie ciąży; ZP jest najczęstszą przyczyną zgonu ciężarnych w krajach rozwiniętych. Zalecane są zwłaszcza heparyny, które w przeciwieństwie do doustnych leków przeciwzakrzepowych nie uszkadzają płodu.
Zator tętnicy płucnej - zwiększone ryzyko
Jeśli zwiększone ryzyko zatorowości płucnej wynika z obecności współistniejących chorób, podstawową metodą profilaktyki jest ich leczenie:
- operacja usunięcia żylaków,
- leczenie czerwienicy prawdziwej,
- niewydolności krążenia itd.
Należy również unikać leków sprzyjających tworzeniu zakrzepów (np. estrogeny).
Zator tętnicy płucnej - domowe sposoby zapobiegania
Ponieważ większość chorych z zatorowością płuc ma zakrzepicę żył głębokich kończyn dolnych, zapobieganie nawrotom ZP skupia się na zmniejszaniu zastoju żylnego w kończynach dolnych.
W warunkach domowych polega to głównie na:
- noszeniu specjalnych pończoch elastycznych o stopniowanym ucisku,
- specjalnym bandażowaniu nogi bandażem elastycznym; ucisk powinien być największy w okolicach stopy i zmniejszać się stopniowo w kierunku biodra; metoda ta jest jednak mniej wygodna w zastosowaniu,
- gimnastyce leczniczej, dostosowanej do stanu zdrowia i współistniejących chorób,
- sposobie odpoczynku - podczas siedzenia należy układać nogi na wysokości tułowia (na stołku, poduszce), aby ułatwić odpływ krwi żylnej,
- unikaniu długotrwałego stania lub siedzenia bez ruchu ze spuszczonymi nogami.
Leczenie należy kontynuować co najmniej dwa lata po epizodzie zatorowości płucnej.
Zator tętnicy płucnej - ankieta
Objawy zatorowości płucnej mogą pojawiać się także w przebiegu innych chorób. Poniższa ankieta pomoże oszacować, jakie jest prawdopodobieństwo, że obserwowane dolegliwości są wynikiem zatoru tętnicy płucnej. Należy jednak pamiętać, że zawsze w przypadku zaobserwowania symptomów sugerujących ZP (nagła duszność, ból w klatce piersiowej, omdlenie) należy wezwać pogotowie ratunkowe, bez względu na oszacowane prawdopodobieństwo.
1. Twój wiek to:
a) < 40 lat
b) 40-65 lat
c) > 65 lat
2. Twoja częstotliwość rytmu serca wynosi:
a) < 75/min
b) 75-94/min
c) > 94/min
3. Czy występują u Ciebie następujące dolegliwości:
a) krwioplucie
b) jednostronny ból kończyny dolnej
c) jednostronny obrzęk i ból kończyny dolnej podczas ucisku?
4. Czy występują u Ciebie poniższe stany:
a) niewyleczony nowotwór złośliwy
b) przebyta zakrzepica żył głębokich lub zatorowość płucna
c) złamanie lub zabieg chirurgiczny w ciągu ostatniego miesiąca?
W pytaniach 3 i 4 możliwe jest zaznaczenie od zera do trzech odpowiedzi.
Punktacja:
1. A – 0, B – 0, C – 1
2. A – 0, B – 3, C – 5
3. A – 2, B – 3, C – 4
4. A – 2, B – 3, C – 2
Ocena prawdopodobieństwa - suma punktów:
0 – 3 – małe
4 - 10 – pośrednie
11 lub więcej – duże