Mastocyty należą do białych krwinek, biorą udział wraz z innymi komórkami układu odpornościowego w obronie naszego organizmu przed bakteriami i innymi drobnoustrojami. W prawidłowych warunkach znajdują się w naszym ciele we wszystkich tkankach. Mogą w nich przebywać bardzo długo.
Produkowane przez nie substancje mają silne działanie obronne, a także powodują obkurczanie się naczyń. Biorą także udział w powstawaniu reakcji alergicznych. Ich głównym produktem jest histamina, biorąca udział w wielu procesach, odpowiedzialna między innymi za powstawanie obrzęku, zaczerwienienia skóry, świądu, bólów i zawrotów głowy, biegunki.
Mastocytoza może występować zarówno u dzieci, jak i u dorosłych, przy czym w wieku dziecięcym dominuje czysta postać skórna, natomiast u dorosłych znamiennie częściej wykrywana jest postać układowa wraz ze zmianami obecnymi na skórze lub nie, ale także oprócz dwóch powyższych mogą występować inne, rzadsze podtypy, w tym białaczka mastocytowa.
Mogą się ujawnić zarówno w okresie bardzo wczesnego dzieciństwa, jak i u osoby w podeszłym wieku. Ich występowanie jest związane z substancjami uwalnianymi przez mastocyty oraz z osadzaniem tych komórek w tkankach i narządach.
Przyczyny mastocytozy
Przyczyny choroby nie zostały jak na razie poznane. Mastocytoza jest chorobą rzadką. W zależności od typu mastocytozy inny jest mechanizm jej powstawania. W przypadku postaci ograniczonej do skóry, występującej głównie u dzieci, jej przyczyna jest jak dotąd niepoznana, komórki tuczne gromadzą się jedynie w skórze.
Natomiast w układowej postaci choroby mastocyty rozrastają się w szpiku kostnym oraz osadzają w różnych narządach wewnętrznych. Rozrost tych komórek może następować także w innych okolicznościach np. stanie zapalnym, z tą różnicą, że w przypadku mastocytozy jest to rozrost monoklonalny, czyli taki, w którym wszystkie komórki wywodzą się z jednej uszkodzonej komórki (nowotworowej) lub linii komórkowej (klonu komórek). Podsumowując jako istotę problemu podaje się zaburzenie mechanizmów powstawania, dojrzewania i namnażania się komórek tucznych.
Czynniki ryzyka zachorowania na mastocytozę
- Wiek, dla postaci skórnej – zwykle dziecięcy, dla układowej ze zmianami skórnymi lub ich brakiem – zazwyczaj osoby dorosłej.
- Rodzinnie – może występować u członków rodziny chorego, ale jest to sytuacja bardzo rzadka, gdyż pośród 1000 osób chorych na tę chorobę, tylko jedna z nich ma krewnego chorego.
Niestety jest to choroba, której wystąpieniu nie można zapobiec. Należy natomiast, jeśli szybko pojawią się objawy, zgłosić się do lekarza, tak aby wprowadzić skuteczną diagnostykę w celu jej wykrycia, a następnie wdrożyć stałą kontrolę, a także jeśli jest to na danym etapie wymagane - właściwe leczenie.
Reklama
Mastocytoza - objawy
| Objawy związane z: | ||
|---|---|---|
|
zajęciem skóry |
uwalnianiem produkowanych substancji | zajęciem narządów |
|
|
|
Mastocytoza - konsultacja lekarska
W pierwszej kolejności można zgłosić się do swojego lekarza rodzinnego, ten według swoich umiejętności dokładnie zbada nas fizykalnie, oraz zapewne zaordynuje nam wykonanie badań. Po przeprowadzeniu badania powinny nasunąć mu się już pewne przypuszczenia. Będzie on także w stanie pomóc nam w wyborze kolejnego lekarza specjalisty.
Choroba ta występuje w kilku postaciach:
- układowej,
- białaczki mastocytowej,
- ograniczonej – skórnej.
W zależności od rozpoznanego typu inny specjalista zajmuje się leczeniem. W przypadku nasilonych objawów skórnych lekarzem z wyboru będzie specjalista dermatolog, a w przypadku, gdy choroba dotyka całego ciała – hematolog. Niemniej jednak, bardzo często tych dwóch specjalistów działa razem w porozumieniu.
W trakcie wizyty należy dokładnie opisać swoje objawy oraz spróbować sobie przypomnieć czy istnieją jakieś istotne okoliczności, podczas których pojawiły się bądź następuje ich znaczne nasilenie, a także przekazać wyniki badań zleconych przez lekarza rodzinnego, gdyż mają one istotny udział podczas ustalania rozpoznania.
Zarówno hematolog, jak i dermatolog zbadają dokładnie według swoich umiejętności fizykalnie chorego. Po rozmowie z pacjentem, zebraniu szczegółowej historii choroby, badaniu oraz przejrzeniu otrzymanych wyników badań lekarzowi na pewno nasuną się właściwe spostrzeżenia. Należy jednak pamiętać, że często w życiu bywa tak, że choroba nie zawsze posiada wszystkie tzw. „książkowe” objawy, a także wyróżnia się jej różne odmiany i podtypy, więc bardzo prawdopodobne jest, że lekarz zleci odpowiednie badania, tak aby móc ją potwierdzić lub też wykluczyć. Należy uzbroić się w cierpliwość, wykonać je i w momencie postawienia diagnozy ponowić nurtujące pytania.
Pamiętajmy, że dobra współpraca z lekarzem specjalistą i obustronne zaufanie są podstawą udanego leczenia.
Gdy rozpoznanie zostanie już postawione należy zadać lekarzowi odpowiednie pytania:
- Jak przebiega proces leczenia i jak długo trwa?
- Jakie są możliwe sposoby leczenia i szanse na całkowite wyleczenie?
- Jak często należy robić badania kontrolne?
- Jak wygląda codzienne funkcjonowanie osoby chorej?
- Czy są czynności/czynniki, które należy ograniczyć bądź całkowicie wyeliminować?
- Gdzie uzyskać pomoc i opiekę psychologa?
Przede wszystkim nie wolno bać się ich zadawać, gdyż dobre zrozumienie choroby, która nas dotknęła pomoże nam lepiej stawić jej czoła.
Reklama
Mastocytoza - badania
Składa się z puli badań, do której zaliczamy:
- Badania laboratoryjne:
- morfologię krwi obwodowej z rozmazem,
- badania biochemiczne: profil wątrobowy (ALT, AST, stężenie bilirubiny, białka całkowitego, albuminy), profil nerkowy (stężenie kreatyniny, mocznika),
- poziom tryptazy w surowicy, czyli jednego z produktów uwalnianych przez mastocyty.
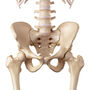
- Biopsja aspiracyjna lub trepanobiopsja szpiku.
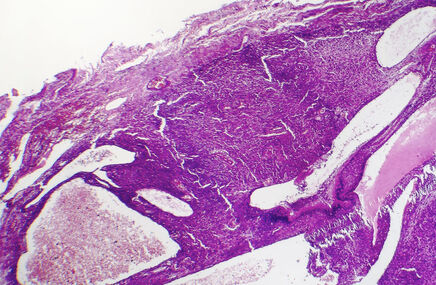
W obydwu przypadkach pobiera się go z talerza kości biodrowej. Cały zabieg odbywa się w znieczuleniu miejscowym. Po nakłuciu kości, specjalną igłą pobiera się w przypadku biopsji aspiracyjnej tylko próbkę szpiku, czyli komórki, a w przypadku trepanobiopsji próbkę szpiku wraz z fragmentem kości. Pobrana próbka zostaje przesłana do pracowni diagnostycznej, w której odpowiednio barwi się obecne w niej komórki, a następnie ocenia je pod mikroskopem. Podczas obserwacji mikroskopowej sprawdza się ilość komórek, ich rodzaj, gdyż tak jak wcześniej wspomniano, mastocytoza to niekontrolowany rozrost komórek tucznych.
- Badania molekularne wykonywane w celu poszukiwania mutacji.
- Biopsja zmian skórnych.
- Badania obrazowe:
- RTG kości,
- USG / tomografia komputerowa / rezonans magnetyczny - w celu oceny powiększenia narządów wewnętrznych, takich jak wątroba, śledziona lub węzły chłonne.
W zależności od zgłaszanych dolegliwości lekarz podejmie właściwą decyzję dotyczącą wyboru metody obrazowej.
W przypadku podejrzenia choroby układowej, a także u wszystkich chorych, u których choroba wystąpiła w wieku dorosłym wykonuje się biopsję szpiku, u dzieci natomiast badanie szpiku nie jest konieczne, gdyż tak jak wspomniano, w grupie tej szansa na wystąpienie choroby uogólnionej jest niewielka.
Rozpoznanie ustala się w oparciu o kryteria przyjęte przez Światową Organizację Zdrowia (WHO), w których skład wchodzą m.in. obecność nacieków z mastocytów w szpiku kostnym lub innych narządach poza skórą, obecność konkretnych mutacji na powierzchni tych komórek oraz podwyższony poziom tryptazy.
W przypadku białaczki mastocytowej wykonuje się biopsję szpiku kostnego, wykazanie w nim obecności powyżej 20% mastocytów stanowiących liczbę wszystkich komórek, oraz w badaniu morfologii krwi obwodowej obecność ich powyżej 10% pozwala lekarzowi postawić rozpoznanie.
Reklama
Leczenie mastocytozy
W zależności od postaci rozpoznanej choroby stosuje się różne grupy leków. W przypadku choroby ograniczonej do skóry, wdraża się jedynie leczenie objawowe, natomiast przy stwierdzeniu choroby dotykającej całe ciało może być to nawet leczenie cytoredukcyjne.
Należy zaznaczyć, że w obydwu typach istotna jest edukacja chorego. Lekarz na pewno poinformuje, że w związku z uwalnianiem przez komórki tuczne dużych ilości różnych substancji biorących udział w różnych procesach (np. zapalenia, obrzęku, alergii, regulacji ciśnienia), ich nagły, niekontrolowany i masywny wyrzut może mieć bardzo poważne skutki, prowadząc nawet do wystąpienia wstrząsu anafilaktycznego! Udzieli również istotnych wskazówek, jak unikać takich sytuacji, w których może dojść do takiej nagłej reakcji, a wręcz jak można je skutecznie próbować wyeliminować.
Leczenie objawowe
Główną grupą leków stosowaną w tym typie leczenia są leki przeciwhistaminowe, czyli takie, które blokują receptor dla histaminy – jednej z głównych substancji produkowanych przez komórki tuczne. Mają one na celu prewencję objawów wywoływanych przez produkty uwolnione z tych komórek. W tej grupie wyróżniamy: blokery receptora H1 oraz H2.
Wśród leków blokujących receptor H1, możemy wyróżnić dwie generacje:
- I (m.in. klemastyna, hydroksyzyna) – starszą, przy stosowaniu której występuje senność - jest przeciwwskazana do leczenia osób prowadzących pojazdy,
- II (m. in. loratadyna, cetyryzyna, ketotifen) – nowszą, nie wywołującą senności. Leki te są stosowane w celu wyeliminowania uczucia świądu, bąbli pokrzywkowych, rumienia.
Natomiast blokery receptora H2 (cemetydyna, famotydyna, ranitydyna), mają na celu zapobiegać rozwojowi choroby wrzodowej, tutaj także wymiennie w profilaktyce mogą być stosowane blokery pompy protonowej (omeprazol, pantoprazol).
Do drugiej grupy należą leki przeciwleukotrienowe (montelukast, zafrilukast), a także miejscowo na skórę stosuje się glikokortykosteroidy oraz fotochemioterapię PUVA.
Pośród leków mających hamować rozwój zmian kostnych podaje się preparaty zawierające wapń i witaminę D3, oraz bezpośrednio działające na opóźnianie procesu osteoporozy bisfosfoniany (pamidronian, klodronian).
Leczenie cytoredukcyjne
Stosowane jest wyłącznie u chorych ze stwierdzoną układową postacią choroby o szybkiej progresji lub z białaczką mastocytową, nie stosuje się w przypadku łagodnego przebiegu choroby oraz postaci skórnej!
Lekami z wyboru są:
- interferon (IFNα2b),
- kladrybina
- hydroksymocznik.
U części chorych stosuje się czasami wraz IFNα2b glikokortykosteroidy. Należy podkreślić, iż to leczenie powoduje znaczne obniżenie komórek tucznych, ale nigdy nie spowoduje całkowitego wyleczenia choroby.
U niektórych pacjentów rozważa się także przeszczepienie szpiku kostnego, a w przypadku powiększonej śledziony dającej uporczywe objawy klinicznie jej usunięcie (splenektomię).
W ekstremalnych przypadkach, gdy następuje gwałtowny i nagły wyrzut produktów mastocytów, czyli podczas wstrząsu anafilaktycznego jedynym skutecznym lekiem jest adrenalina, w takiej sytuacji ratuje ona życie!
Bardzo ważne jest poznanie mechanizmu działania tej choroby, gdyż tak jak już wcześniej wspomniano, kluczowym problemem w codziennym życiu pacjenta są objawy wynikające z uwalniania substancji produkowanych przez mastocyty. W związku z tym, lekarz na pewno poinformuje nas na co szczególnie należy zwrócić uwagę. Istnieje wiele różnych przyczyn, które mogą wywołać nagły rozpad komórek tucznych, należą do nich:
- leki,
- czynniki fizyczne,
- pokarmy,
- sytuacje emocjonalne z codziennego życia.
Należy także zaznaczyć, że nie u każdego chorego dany czynnik wywoła taką samą reakcję, u jednej osoby może być ona bardzo nasilona, a u drugiej nie pojawi się wcale.
W grupie leków odnajdujemy niektóre leki przeciwgrzybiczne, morfinę, aspirynę i inne leki z grupy niesteroidowych leków przeciwzapalnych, beta-blokery są natomiast całkowicie przeciwskazane! W przypadku leków używanych podczas zabiegów przy znieczuleniu ogólnym i miejscowym – istnieją specjalne schematy stosowane podczas operacji.
Przed wykonaniem jakiejkolwiek procedury z użyciem znieczulenia mamy obowiązek poinformować lekarza o chorobie (dotyczy to nie tylko operacji czysto chirurgicznych, ale także wizyt u dentysty!). Pamiętajmy - chodzi o każdy zabieg, który wykonywany jest w znieczuleniu. Pozwoli to mu na przygotowanie odpowiednich leków oraz zabezpieczenie chorego podczas zabiegu.
Reklama
Mastocytoza - życie z chorobą
Nawet intensywne ćwiczenia fizyczne, zmiany temperatury (nagłe ochłodzenie lub ogrzanie skóry, a także przebywanie na zewnątrz podczas silnej operacji słonecznej) może spowodować uwolnienie z mastocytów tych substancji, dlatego dbajmy aby nie wchodzić do mocno ogrzanych lub oziębionych pomieszczeń.
Niestety zarówno sauna jak basen muszą zostać wykluczone, gdyż przecież w chwili kontaktu z gorącym powietrzem, jak i zimną wodą ma miejsce niesamowity szok termiczny dla skóry, a jak wspomniano znaczna część z puli komórek tucznych znajduje się właśnie w skórze. Podczas mroźnych dni pamiętajmy, aby nosić ciepłe ubrania, w szczególności nie zapominając o osłanianiu dłoni.
W przypadku pokarmów należy ograniczyć, a wręcz całkowicie wyeliminować z diety:
- pokarmy pikantne,
- bardzo gorące,
- sporządzone z nie do końca znanych nam składników,
- niektóre sery żółte,
- orzeszki ziemne
- alkohol.
Niestety nie istnieje jako takie leczenie domowe tej choroby. Jedyne co możemy robić, to starać się przestrzegać zaleceń przedstawionych nam przez lekarza, czyli unikać lub eliminować sytuacje, produkty, leki, które są dla nas niebezpieczne. Podczas przygotowywania posiłków możemy zastępować niezalecane produkty innymi, a najlepiej takimi, które okażą się dla nas dużo zdrowsze niż te, które chcieliśmy wykorzystać pierwotnie.
W tej chorobie chory obserwuje swoje ciało, jego zachowanie przy zetknięciu z różnymi czynnikami. Sam może informować lekarza co nasila jego dolegliwości, a także podczas stosowanych leków, powinien porozmawiać z lekarzem, które z nich są u niego mniej lub bardziej skuteczne. Pozwoli to na dobrą współpracę dla obydwu stron.
Reklama
Mastocytoza a wstrząs anafilaktyczny
Sytuacją bardzo groźną mogą być także ukąszenia przez owady: pszczoły, osy, bąki, gdyż także w tym przypadku toksyny wstrzyknięte podczas takiego ugryzienia są motorem napędowym do rozpadu mastocytów i mogą spowodować wystąpienie reakcji anafilaktycznej.
Ważnym elementem jest zabezpieczenie lekami w przypadku wystąpienia reakcji anafilaktycznej. Każdy chory zostaje zaopatrzony przez lekarza, po potwierdzeniu rozpoznania, w tzw. zestaw ratunkowy, na który składają się:
- autostrzykawka z adrenaliną,
- cetyryzyna
- glikokortykosteroid (prednison).
Lekarz na pewno dokładnie wyjaśni nam mechanizm ich działania, a także w przypadku autostrzykawki z adrenaliną pokaże jak i gdzie podczas pojawienia się objawów należy jej użyć. Sami zostaniemy kilkakrotnie poproszeni o wykonanie „na sucho” próby podania takiej iniekcji, tak aby w razie sytuacji ekstremalnej nie zastanawiać się na uruchomieniem takiej strzykawki, tylko od razu móc ją odruchowo użyć.
Powinniśmy także poinformować znajomych, że cierpimy na tę chorobę, jak mają się zachować w sytuacji, gdy wystąpi reakcja anafilaktyczna, ponieważ może zdarzyć się, że to właśnie oni będą pierwszymi osobami, które nam pomogą, jeśli sami nie będziemy w stanie podać sobie leku. Nie trzymajmy tego w tajemnicy!
Ważne jest także umiejętne postępowanie w przypadku wystąpienia reakcji anafilaktycznej.
- Należy natychmiast podać sobie adrenalinę, którą znajdziemy w zestawie ratunkowym. Najlepiej mieć ten zestaw zawsze przy sobie, aby w razie potrzeby móc do niego od razu sięgnąć!
- Konieczne jest wezwanie pomocy – zadzwonić na numer 999 lub 112! Jeśli jesteśmy w danym momencie sami, to zróbmy to zaraz po podaniu leku, jeśli ktoś nam towarzyszy, niech ta osoba wykona telefon i udzieli dokładnych informacji o zaistniałej sytuacji.
- Następnie usadźmy się tak, aby w możliwie najlepszy sposób ułatwić sobie oddychanie.
- Po przybyciu pomocy medycznej poinformujmy na jaką chorobę cierpimy, oni na pewno w szybki i skuteczny sposób nam pomogą.