Medme poleca
Co to jest choroba dekompresyjna?
Zespół procesów patologicznych, do których dochodzi w organizmie w wyniku zbyt szybkiego obniżenia ciśnienia atmosferycznego określany jest mianem choroby dekompresyjnej. Inne jej nazwy to choroba kesonowa albo ciśnieniowa.
Wyróżnia się dwa rodzaje choroby dekompresyjnej:
- typ I charakteryzuje się pojawiającymi pulsującymi bólami stawów oraz bólami mięśniowymi, a także zmianami skórnymi;
- typ II – występuje w postaci płucno-sercowej i neurologicznej.
Choroba dekompresyjna jest bezpośrednio powiązana z prawem Henry’ego, które dotyczy zależności pomiędzy ciśnieniem a rozpuszczalnością konkretnej substancji w roztworze.
Reklama
Przyczyna choroby dekompresyjnej
Chorobę dekompresyjną wywołuje desaturacja, a więc nagłe pojawienie się w organizmie, we krwi i tkankach pęcherzyków azotu na skutek nagłej, dużej zmiany ciśnienia. Zwykle dotyczy to nurków wynurzających się z głębiny wodnej, ale też pilotów, którzy zbyt szybko wzbijają się w powietrze.
Objawy choroby dekompresyjnej może nasilić podróż samolotem ze względu na zmniejszone ciśnienie w kabinie. Objawy choroby kesonowej mogą pojawić się również podczas zbyt szybkiego wychodzenia z kopalni. Bezpośrednią przyczyną choroby dekompresyjnej jest więc gwałtowna zmiana ciśnień, na którą organizm nie jest przygotowany.
Warto także zwrócić uwagę na inne przyczyny choroby dekompresyjnej związane z czynnikami fizjologicznymi oraz warunkami nurkowania. Autorzy pracy „Fizjologiczne i biochemiczne parametry oceny bezpieczeństwa dekompresji”, związani z Polskim Towarzystwo Medycyny i Techniki Hiperbarycznej, wskazują, że zwiększone ryzyko choroby dekompresyjnej może być powiązane z:
- wiekiem;
- ciężarem ciała;
- wytrenowaniem ciała;
- wydolnością podstawową organizmu;
- wydolnością specjalną;
- przebytymi wcześniej chorobami;
- chorobą lokomocyjną;
- wychłodzeniem oraz przegrzaniem organizmu;
- głębokością nurkowania;
- czasem pobytu pod wodą;
- środowiskiem wodnym, a więc rodzajem prądów czy temperaturą wody.
Reklama
Objawy choroby dekompresyjnej
Na wstępie wyróżniliśmy dwa typy choroby dekompresyjnej. Każdy z nich charakteryzuje się innymi objawami.
W typie I choroby kesonowej tępy, pulsujący ból zlokalizowany jest w pobliżu stawu barkowego, łokciowego oraz biodrowego. Natomiast sam staw zazwyczaj nie boli podczas ucisku. Może pojawić się jego zaczerwienienie oraz obrzęk.
Ból podczas choroby dekompresyjnej może być tak nasilony, że wymusza na chorym przyjęcie nienaturalnej pozycji. Na kończynach mogą pojawić się zmiany skórne. Chorobie ciśnieniowej typu I mogą towarzyszyć plamiste wysypki, które swędzą. Za objawy pojawiające się w typie I choroby dekompresyjnej odpowiedzialne są wydzielane zewnątrznaczyniowe pęcherzyki azotu.
Natomiast typ II można podzielić na dwie postacie:
- płucno-sercową;
- neurologiczną.
W przypadku choroby dekompresyjnej w postaci płucno-sercowej dochodzi do zaburzeń czynności płuc. Chory doświadcza bólów zamostkowych, duszności, obrzęku płuc. Jego oddech staje się szybki i płytki. Męczy go napadowy kaszel.
Najgorszą odmianą choroby dekompresyjnej jest jej postać neurologiczna. Dochodzi wówczas do uszkodzenia rdzenia kręgowego. Chory doświadcza problemów z czuciem, osłabienia mięśni. Pacjent, który znajduje się w ciężkim stanie może wykazywać zaburzenia w oddawaniu moczu oraz stolca.
Nierzadko chorzy na neurologiczną postać choroby dekompresyjnej tracą przytomność. Niekiedy pojawiają się też zaburzenia mowy, słuchu oraz zawroty głowy. Występowanie typu II choroby dekompresyjnej zostało powiązane z wydzielaniem wewnątrznaczyniowych pęcherzyków azotu.
Reklama
Leczenie choroby dekompresyjnej
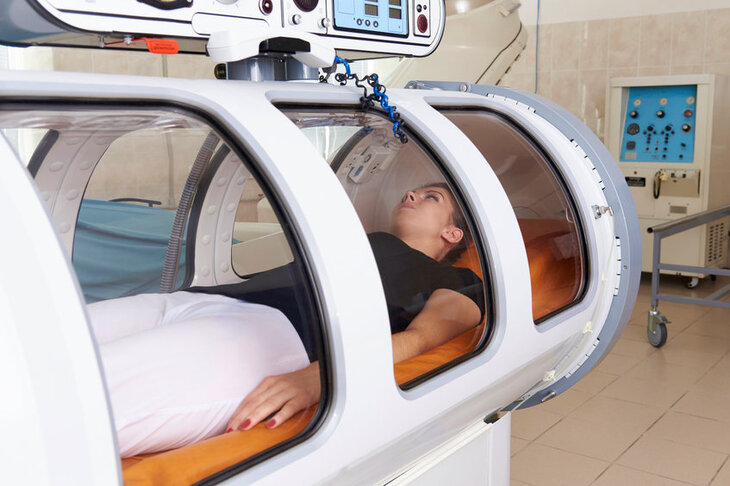
Jeżeli osoba, która np. nurkowała, obserwuje u siebie objawy choroby dekompresyjnej, powinna jak najszybciej zwrócić się po pomoc. Jedynie szybka reakcja jest skutecznym sposobem leczenia. Chory musi jak najszybciej dostać się do komory ciśnieniowej.
Choroba dekompresyjna to jedno z wskazań do leczenia w komorze hiperbarycznej. Taka lista została stworzona w 2013 roku przez European Committee of Hyperbaric Medicine. Warunki hiperbarii tlenowej pozwalają na szybkie pozbycie się azotu z organizmu chorego. Podczas transportu do komory podawany jest pacjentowi tlen. Jeżeli to niezbędne, należy przystąpić do resuscytacji.
Leczenie choroby kesonowej polega na rekompresji leczniczej, a więc ponownym sprężeniu chorego. Następnie pacjent poddawany jest powolnej dekompresji. Ciśnienie początkowe rekompresji ustalane jest na podstawie trzech elementów: tzw. ciśnienia ulgi, a więc ciśnienia kiedy mijają dolegliwości, ciśnienia z tabel leczniczych, głębokości, na którą osoba schodziła przed wypadkiem.
Jeżeli pacjent zamiast zostać poddanym rekompresji korzysta z innych metod zwalczania objawów, jak np. gorące kąpiele, podawanie narkotyków czy analgetyków, dość często dochodzi do niepowodzenia w leczeniu. Dlatego tak istotne jest jak najszybsze udzielenie właściwej pomocy. W ten sposób będzie łatwiej uratować chorego i ochronić go przed skutkami tej choroby w przyszłości.
Reklama
Od ilu metrów choroba dekompresyjna?
W przypadku wznoszenia się w szybkim tempie, np. 20 m/s, choroba może pojawić się już na wysokości 8000 metrów. Jeżeli tempo wznoszenia się jest wolniejsze, tzn. samolot wznosi się kilka metrów na sekundę, to choroba dekompresyjna pojawia się dopiero na wysokości 10 000 metrów.
Jeżeli chodzi o nurków i kwestię tego od ilu metrów może pojawić się choroba dekompresyjna, zaleca się, by osoba, która się wynurza nie robiła tego szybciej niż około 10 metrów na minutę.
Warto tu jednak podkreślić, że do dziś mimo upływu niemal 150 lat od opracowania pierwszych zasad dekompresyjnych, nie ustalono jednolitych tabel dekompresyjnych, które w pełni zabezpieczyłyby nurków przed chorobą dekompresyjną.
Trzeba tu przytoczyć informacje o różnych tabelach stosowanych w nurkowaniu, by lepiej zobrazować te różnice. Zestawienie pochodzi z pracy Polskiego Towarzystwa Medycyny i Techniki Hiperbarycznej (2011):
- nurkowanie na głębokość 12 m – dopuszczalny czas przebywania pod wodą to według polskich tabel wynosi 6 godzin, kanadyjskich – 2,5 godziny, a amerykańskich – 3 godziny;
- nurkowanie na głębokość 40 m – tabele kanadyjskie wskazują na dopuszczalny czas 8 minut, a amerykańskie – 10 minut.
Wśród wielu ciekawostek na temat choroby dekompresyjnej na uwagę zasługuje pochodzenie drugiego określenia tej choroby, a mianowicie „choroba kesonowa”. Nazwa ta nawiązuje do kesonów, czyli skrzyń wykonanych ze stali, które były wykorzystywane do prac pod wodą.
Skrzynie były szczelnie zamykane, dzięki czemu do środka nie wlewała się woda, a pracownicy, którzy w nich przebywali mogli dłużej przebywać pod wodą. Niestety, wynurzanie powodowało wiele niebezpiecznych dolegliwości. Robotnicy cierpieli z powodu świądu skóry, bólów mięśni czy stawów. Z czasem odkryto, że wszelkimi objawami stoi właśnie rodzaj wykonywanej pracy. Stąd też nazwa odwołująca się do kesonów.
Badania przeprowadzone przez DAN USA i DAN Europe wykazały, że problem dekompresji dotyczy około 0,9 proc. nurkujących. Ryzyko choroby dekompresyjnej oszacowano w konkretnych latach w następujący sposób:
- 1993 rok – 1 osoba na 10 000 nurkujących;
- 2003 rok – 4 osoby na 10 000 nurkujących;
- 2010 rok – 3 osoby na 10 000 nurkujących.
Jak widać, ryzyko zachorowania w czasach przeprowadzania badań utrzymywało się na stałym poziomie. Mimo to choroba dekompresyjna jest uznawana za główne i najpoważniejsze ryzyko nurkowania, które może doprowadzić nawet do śmierci.
Reklama
Komu grozi choroba dekompresyjna?
Na wystąpienie choroby dekompresyjnej dotyczy osób narażonych na duże, gwałtowne zmiany ciśnienia. Komu grozi choroba dekompresyjna?
W tej grupie znajdują się:
- nurkowie, którzy w nieprawidłowy sposób wynurzają się z wody;
- piloci samolotów, którzy z dużą prędkością wznoszą się w powietrze;
- pracownicy kesonów;
- górnicy zbyt szybko opuszczający kopalnię.
U co 2. chorego nurka objawy pojawiają się do 30 minut po wynurzeniu, natomiast wszystkie przypadki ujawniają się do 36 godzin po wynurzeniu. Warto także zwrócić uwagę na czynniki, które zwiększają ryzyko wystąpienia choroby dekompresyjnej.
Należą do nich:
- otyłość,
- podeszły wiek,
- spożywanie alkoholu przed nurkowaniem,
- odwodnienie,
- wysiłek podczas nurkowania.
Aby uniknąć choroby dekompresyjnej wskazuje się także, by zrezygnować z wielokrotnych i wielodniowych nurkowań. Nie należy nurkować zbyt długo oraz zbyt głęboko.
Reklama
Skutki choroby dekompresyjnej
W zależności od typu choroba dekompresyjna wiąże się z wystąpieniem takich skutków jak: bóle w obrębie mięśni i stawów, wysypka, a nawet paraliż czy śmierć. Skutki choroby kesonowej dotyczą nie tylko czasu tuż po doświadczeniu gwałtownej zmiany ciśnień, ale też znacznie późniejszego okresu.
Dalszym następstwem choroby dekompresyjnej jest jałowa martwica kości. Stwierdza się ją po kilku tygodniach, a nawet miesiącach od epizodu chorobowego. W jej przebiegu dochodzi do obumarcia tkanki kostnej. Przymiotnik „jałowa” wskazuje na to, że choroba postępuje bez udziału drobnoustrojów.
Postęp choroby sprawia, że martwa tkanka jest zastępowana nową, bardziej jednak podatną na urazy. Leczenie polega na odciążaniu stawu, by ochronić go przed urazami oraz zniekształceniem. Stosuje się wówczas specjalne wyciągi i aparaty.
Jak widać, choroba dekompresyjna może mieć wiele twarzy – od mniej drastycznych objawów przejawiających się wysypką, po wystąpienie paraliżu, zaburzeń widzenia czy nawet śmierci. Dlatego warto zadbać o to, by unikać sytuacji zagrożenia. Pomimo wielu lat badań, nadal nie określono zasad, które w 100 procentach chroniłyby przed wystąpieniem choroby dekompresyjnej. Można jedynie zminimalizować ryzyko jej wystąpienia.