Atopowe zapalenie skóry - AZS
Atopowe zapalenie skóry to jedna z najczęstszych alergicznych chorób skóry. Jest schorzeniem zapalnym, niezakaźnym, o przewlekłym i nawrotowym charakterze, związanym z nadwrażliwością miejscową na określone substancje, jak kurz, niektóre pokarmy, drożdżaki, bakterie, wełna. Choroba jest uwarunkowana genetycznie.
Skóra osób szczególnie predysponowanych do rozwoju choroby posiada następujące cechy:
- suchość – wynika przede wszystkim z utraty naturalnej powłoki lipidowej, zabezpieczającej skórę przed nadmierną utratą wody oraz z zaburzeń struktury naskórka;
- rogowacenie mieszkowe – zaburzenie oddzielania i usuwania zrogowaciałych mas naskórka oraz gromadzenie ich w obrębie mieszków włosowych; widoczne gołym okiem jako drobne, ciemne punkciki;;
- obniżenie progu świądowego skóry;
- nadmierna aktywność drobnych naczyń tętniczych zlokalizowanych w skórze właściwej; wszystkie opisane zjawiska podlegają diagnostyce podczas badania dermatologicznego.
Choroba w swej typowej postaci rozwija się zwykle u dzieci w ciągu pierwszych kilku miesięcy życia. Następnie ustępuje, niekiedy samoistnie, do ok 5. roku życia. Obecnie coraz częściej opisywane są przypadki nawrotów atopowego zapalenia skóry wśród dorosłych.
Stąd przebieg choroby podzielono na trzy fazy:
- niemowlęcą – objawy ustępują do 2. roku życia;
- dziecięcą – trwa do 12. roku życia;
- dorosłych.
Zgodnie z najnowszymi danymi choroba dotyka aż 1/5 dzieci i ok. 2% dorosłych. Obserwuje się systematyczny wzrost ilości zachorowań łączony głównie z postępem cywilizacyjnym, przemysłowym i zanieczyszczeniem środowiska. Co prawda nie stwierdzono zwiększonego występowania choroby u jednej z płci, jednak daje się zauważyć nieco cięższy przebieg oraz gorsze rokowanie wśród dziewczynek (kobiet).
Reklama
Czym jest atopia?
W celu dokładnego wyjaśnienia mechanizmów rozwoju atopowego zapalenia skóry należy przybliżyć pojęcie atopii. Z definicji jest to genetycznie uwarunkowana predyspozycja do nadmiernego wytwarzania przeciwciał klasy IgE po narażenia na zwykłą dawkę alergenu (taką, która u osoby nie predysponowanej nie wywoła zmian alergicznych). Nie jest znany jeden, specyficzny gen (określany niekiedy jako tzw. gen atopii), który po aktywacji powodowałby wysiew zmian charakterystycznych dla choroby (ale też dla astmy oskrzelowej, alergicznego nieżytu nosa, zapalenia spojówek).
Uważa się, że jest to tzw. dziedziczenie wielogenowe. Dowodem wysuniętej hipotezy jest zwiększona zapadalność na atopowe zapalenie skóry wśród dzieci, których rodzice również cierpieli na tę chorobę. Ryzyko to wynosi ok. 70% w przypadku schorzenia obecnego u obojga rodziców, ok. 30% gdy występuje tylko u jednego z nich. Ponadto obserwuje się częstsze występowanie choroby u bliźniąt jednojajowych (ryzyko rozwoju również waha się w granicach 70%).
Nadwrażliwość typu I
Ze zjawiskiem atopii łączy się skłonność do nadwrażliwości typu I. Produkowane przez limfocyty typu B przeciwciała klasy IgE zlokalizowane są w ustroju głównie jako cząstki przytwierdzone do błon komórkowych mastocytów i bazofili. Już w życiu płodowym osoby predysponowanej komórki układu immunologicznego przystosowane są do nadmiernej reakcji na specyficzne antygeny. Następnie w ciągu życia, w wyniku pierwszego kontaktu z antygenem (pyłki, kurz, pokarmy, wełna, składniki kosmetyków), dochodzi do syntezy dużej ilości specyficznych IgE reagujących wyłącznie względem tego antygenu. Oczywiście ta sama sytuacja powtarza się również wobec innych antygenów (właściwie nigdy nie zdarza się aby pacjent wykazywał nadwrażliwość tylko wobec jednego).
Po kolejnym kontakcie z danym alergenem przyłącza się on do swoistych przeciwciał obecnych w błonie komórkowej mastocytów i bazofili. Aktywuje to procesy wewnątrzkomórkowe doprowadzające do uwolnienia zmagazynowanych w nich substancji pobudzających procesy zapalne (tzw. prozapalnych). Dochodzi do wzrostu przepływu krwi w zajętym obszarze (zaczerwienie i ocieplenie) oraz przenikania płynu z naczyń krwionośnych skóry właściwej i magazynowania go w tkankach (obrzęk, zapalne grudki i pęcherzyki).
Przeciwciała klasy IgE
Zaburzenia funkcji układu immunologicznego skóry związane są również z IgE. Komórki zapalne (inne niż mastocyty i bazofile) po złączeniu się z kompleksem przeciwciała i antygenu aktywują, za pośrednictwem cytokin, specyficzne limfocyty typu T. Te z kolei wydzielają mieszaninę substancji prozapalnych i przeciwzapalnych.
Pierwsze z nich działają głównie poprzez zwiększenie syntezy IgE, następnie mechanizm jest analogiczny do opisanego wcześniej w temacie nadwrażliwości typu I (patrz wyżej). Natomiast cytokiny przeciwzapalne odpowiedzialne są za wzrost częstości infekcji bakteryjnych, wirusowych i grzybiczych w przebiegu atopowego zapalenia skóry (są jednocześnie jednym z powikłań).
Neuropeptydy
Udział układu nerwowego w rozwoju zmian potwierdza obecność tzw. neuropeptydów (białek produkowanych w ciałach neuronów i wydzielanych z ich wypustek). Uwalniając substancje zmagazynowane w mastocytach i bazofilach wywołują typową kaskadę zmian.
- Zjawisko świądu tłumaczy się drażnieniem zakończeń nerwowych zlokalizowanych w skórze przez zgromadzone tam substancje zapalne. Uważa się również, że w jego patogenezie dużą rolę odgrywa aktywność samego układu nerwowego. Nie da się bowiem zignorować wpływu stanu emocjonalnego na wysiew zmian oraz na różnice w odbiorze nasilenia świądu przez poszczególnych pacjentów.
- Zmiana barwy skóry związana jest z podrażnieniem mięśniówki naczyń krwionośnych w skórze pozornie nie zmienionej chorobowo. W wyniku ucisku lub zadrapania dochodzi do ich skurczu. Po kilku minutach pojawia się wyraźne zblednięcie. Objaw ten określany jest jako tzw. biały dermografizm.
- Suchość skóry związana jest z obecnością dwóch czynników. Zanik lub zaburzenie czynności gruczołów łojowych skutkuje zmniejszeniem wydzielania sebum, tym samym redukcją naturalnego płaszcza lipidowego pokrywającego skórę. Ponadto obserwuje się zaburzenia składu substancji międzykomórkowej scalającej komórki naskórka w jego głębszych warstwach. Konsekwencją jest nadmierna utrata wody. Skóra jest bardziej podatna na uszkodzenia i inwazję patogenów.
Atopowe zapalenie skóry - przyczyny
Dokładne przyczyny rozwoju zmian w atopowym zapaleniu skóry nie są znane, lecz wskazuje się na trzy najbardziej prawdopodobne. Są to:
- czynniki genetyczne – stwierdza się istotne zwiększenie częstości występowania chorób alergicznych, w tym atopowego zapalenia skóry u osób, których rodzice również cierpieli na te schorzenia (atopowe zapalnie skóry, ale też np. katar sienny, astma oskrzelowa);
- osobnicza skłonność do nadwrażliwości typu I po kontakcie ze specyficznymi substancjami (alergenami) zawartymi we wdychanym powietrzu, w pokarmach, w wełnie czy będącymi składnikami komórek grzybów lub bakterii;
- zaburzenia czynności układu immunologicznego skóry – główną rolę odgrywa przewaga czynników pobudzających procesy zapalne (tzw. cytokin prozapalnych) nad czynnikami ograniczającymi te procesy.
Ponadto ważną rolę odgrywają czynniki (tzw. środowiskowe), które powodują kolejny wysiew zmian oraz pogarszają stan już istniejących. Wśród nich wyróżnia się:
- czynniki wziewne – kurz, pyły, roztocza;
- czynniki pokarmowe – mleko, truskawki, czekolada, orzeszki arachidonowe i laskowe, jaja, ryby, skorupiaki, soja i niektóre zboża;
- substancje chemiczne (np. w środkach czyszczących), kosmetyki;
- wełnę;
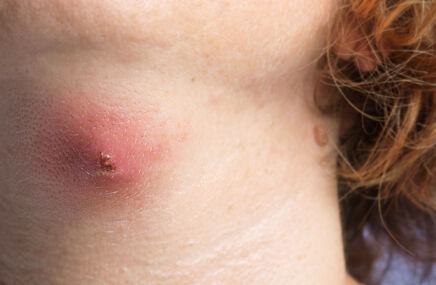
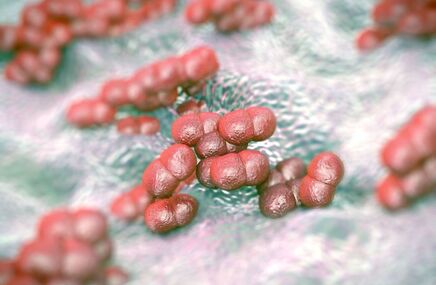
- czynniki infekcyjne – niektóre drobnoustroje, jak grzyby (głównie Pityrosporum ovale) i bakterie (jak gronkowiec złocisty - Staphylococcus aureus); skóra osób chorych nie stanowi skutecznej bariery dla drobnoustrojów, co skutkuje częstymi infekcjami;
- stres;
- niska temperatura powietrza.
Należy wyraźnie zaznaczyć, że u zdrowych osób czynniki te nie wywołują istotnych zmian w obrębie skóry. Natomiast w połączeniu z predyspozycją genetyczną, zaburzeniami immunologicznymi, nadwrażliwością oraz cechami skóry atopowej, mogą pojawić się charakterystyczne objawy choroby.
Do najważniejszych czynników ryzyka rozwoju atopowego zapalenia skóry zalicza się:
- obecność chorób alergicznych u jednego lub obojga rodziców (jak astma oskrzelowa, alergiczny nieżyt nosa, alergiczne zapalenie spojówek);
- obecność u pacjenta schorzeń wskazujących na skłonność do rozwoju reakcji nadwrażliwości typu I (jak astma oskrzelowa, alergiczny, nieżyt nosa, alergiczne zapalenie kontakt z kurzem, pyłkami, roztoczami, wełną;
- kontakt z kurzem, pyłkami, roztoczami, wełnianymi składnikami odzieży lub kocami;
- spożywanie jaj, orzeszków arachidonowych i laskowych, mleka, czekolady, truskawek, ryb, skorupiaków, soi, zbóż;
- wysuszenie skóry;
- częste mycie i jednocześnie brak odpowiedniego nawilżenia skóry (głównie w obrębie rąk, zwykle myte są najczęściej);
- rogowacenie mieszkowe;
- urazy mechaniczne skóry;
- infekcje bakteryjne, wirusowe i grzybicze skóry;
- labilność emocjonalna;
- niska temperatura powietrza;
- wiek pacjenta – poniżej 5. roku życia.
Reklama
Atopowe zapalenie skóry - objawy
W przebiegu atopowego zapalenia skóry wyróżnia się kilka charakterystycznych objawów:
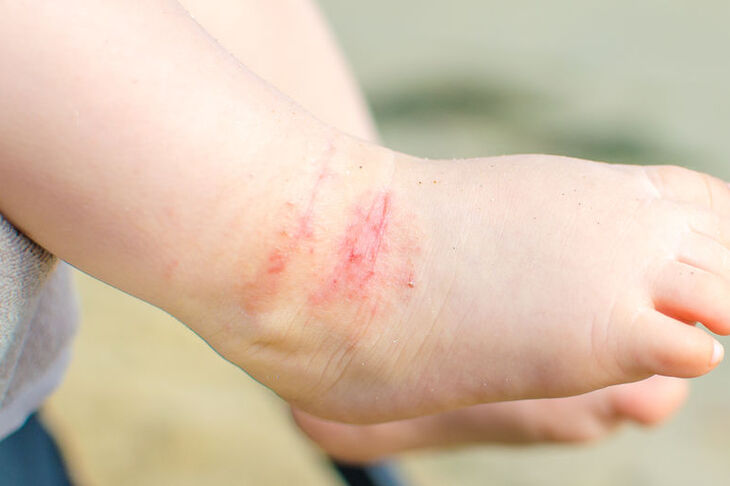
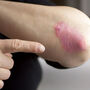
- zmiany skórne o cechach wyprysku – są to w większości przypadków drobne zapalne wykwity grudkowe lub pęcherzykowe zawierające treść surowiczą, jako twory występujące pojedynczo są zwykle dobrze odgraniczone, jednak skupiając się mogą zajmować dość rozległe obszary, często bez wyraźnych granic; w zależności od długości utrzymywania się zmian zapalnym grudkom towarzyszy różnego stopnia nawarstwienie zrogowaciałego naskórka wraz ze złuszczaniem, niewielkie w zmianach „świeżych” i znaczne w przypadku długo trwającego atopowego zapalenia skóry; wykwity grudkowe w większości przypadków ustępują bez pozostawienia blizn;
- zmiana kolorytu skóry na jaśniejszy – tzw. biały dermografizm, pojawia się zwykle w reakcji na bodziec mechaniczny, zarówno przypadkowe otarcie, jak i celowe zadrapanie ostrym narzędziem przez dermatologa w celach diagnostycznych;
- powiększenie węzłów chłonnych – występuje w zasadzie jedynie w przypadku zmian wybitnie rozległych (ciężkie przypadki atopowego zapalenia skóry); węzły są bolesne, zwykle nie łączą się ze sobą w pakiety oraz wykazują ruchomość względem podłoża i pokrywającej skóry;
- świąd skóry – niekiedy znacznie nasilony, swędzą zarówno grudki, jak i surowicze pęcherzyki; jest najsilniejszy wieczorem i w nocy; jest to objaw subiektywny, stopień jego nasilenia jest odbierany indywidualnie przez każdego pacjenta; uważa się, że mechanizm powstania ma związek z układem nerwowym i stanem emocjonalnym (stres nasila świąd);
- przeczosy – są rodzajem nadżerek; powstają w wyniku intensywnego drapania swędzących zmian zapalnych, pozostawia to na skórze charakterystyczne linijne zadrapania, będące obrazem uszkodzenia komórek naskórka; zachowana jest jego najgłębsza warstwa (warstwa podstawna) i zlokalizowane tam komórka macierzyste, dlatego możliwa jest regeneracja naskórka i likwidacja przeczosów bez pozostawienia blizn;
- lichenizacja naskórka – rozwija się w wyniku intensywnego drapania swędzących zmian i systematycznego uszkadzania naskórka; widoczna jest jako znaczne pogrubienie skóry, zwiększenie jej spoistości i twardości, przy dokładnym wejrzeniu obserwować można zaznaczenie wszelkich marszczeń, określane jest to jako skóra oglądana przez szkło powiększające; lichenizacja charakterystyczna jest dla przewlekłego atopowego zapalenia skóry;
- paznokcie – zmiany polegają głównie na wygładzeniu ich powierzchni; jest to skutek przewlekłego drapania swędzących zmian skórnych;
- suchość skóry, włosów, wysychanie warg – mogą się przyczyniać do wystąpienia zmian, ponadto skóra niezabezpieczona płaszczem lipidowym nie jest efektywną barierą dla drobnoustrojów (skutkiem są częste infekcje); bardzo charakterystyczne jest wysuszenie palców w obrębie opuszek i okolic okołopaznokciowych, spotykane głównie u osób dorosłych;
- rogowacenie mieszkowe – widoczne jako drobne, grudkowe, punkcikowate zmiany, zwykle ciemniejsze niż otaczająca skóra;
- wykwity powstałe w wyniku nadkażenia skóry, jak krosty z ropną wydzieliną, pęcherzyki, zmiany rumieniowo - złuszczające – są jednym z powikłań atopowego zapalenia skóry; głównie wskazuje się na czynniki bakteryjne (gronkowiec złocisty), grzybicze, rzadziej wirusowe (głównie wirusem opryszczki i półpaśca); zjawisko to fachowo określane jest jako zliszajcowacenie;
- zaburzenia widzenia i zaćma – również powikłania atopowego zapalenia skóry, towarzyszą zwykle przewlekłej formie;
- astma oskrzelowa, alergiczny nieżyt nosa, zapalenie spojówek o podłożu alergicznym – ich obecność często wiąże się z pogorszeniem rokowania.
W przebiegu choroby obserwuje się charakterystyczne przechodzenie od zmian ostrych, typowych dla wieku niemowlęcego i wczesnego dzieciństwa (drobne grudki i pęcherzyki bez widocznego rogowacenia naskórka, nie obserwuje się również lichenizacji) do wykwitów utrzymujących się przewlekle u młodzieży i osób dorosłych (rozległe nawarstwienia naskórka i typowa lichenizacja).
Lokalizacja zmian zależy od wieku pacjenta:
- u niemowląt są to zwykle okolice twarzy i szyi, łokci, nadgarstków oraz kolan;
- u dzieci i dorosłych głównie zajęte są powierzchnie zgięciowe stawów łokciowych i kolanowych oraz nadgarstki.
Reklama
Atopowe zapalenie skóry - wizyta u lekarza
W przypadku podejrzenia atopowego zapalenia skóry należy udać się do dermatologa. Z racji tego, że choroba ma charakter przewlekły terapia jest długotrwała, utrzymywana również w okresach bezobjawowych. Zwykle, przy systematycznym przyjmowaniu leków, wystarczające jest leczenie w trybie ambulatoryjnym. W przypadkach ciężkich atopowego zapalenia skóry konieczna może być hospitalizacja chorego.
W trakcie wizyty u specjalisty przydatne będą dla pacjenta odpowiedzi na następujące pytania:
- Czy istnieją testy wykrywające genetyczną predyspozycję do atopii?
- Czy choroby alergiczne u kobiety w ciąży mogą zaburzyć rozwój płodu?
- Czy istnieją przeciwwskazania do stosowania leków antyalergicznych u kobiet w ciąży? Jeśli tak, jakich leków nie należy przyjmować?
- Czy możliwe jest samoistne ustąpienie nieleczonego atopowego zapalenia skóry?
- Czy ustępująca zmiana pozostawi po sobie bliznę, zwłaszcza w obrębie twarzy?
Chory zgłaszając się do specjalisty powinien dokładnie opisać swoje obecne dolegliwości, czy podobne zdarzały się już w przeszłości, wymienić choroby, na które aktualnie cierpi ze szczególnym uwzględnieniem innych schorzeń o podłożu alergicznym, choroby przebyte w przeszłości, potwierdzić lub zaprzeczyć występowaniu atopii w rodzinie (głównie wśród rodziców i rodzeństwa), wymienić wszystkie przyjmowane obecnie leki.
Reklama
Atopowe zapalenie skóry - badania
Istotnym narzędziem diagnostycznym w przypadku atopowego zapalenia skóry jest badanie fizykalne przeprowadzane podczas wizyty w gabinecie specjalisty. Konieczne jest, aby pacjent był gotów zaprezentować lekarzowi każdy fragment ciała wraz z błoną śluzową jamy ustnej, nie tylko miejsce występowania zmian. W ten sposób przeprowadzane jest pełne, prawidłowe badanie dermatologiczne. Oglądaniem i dotykiem specjalista ocenia charakter zmian.Należy wykonać również szereg badań dodatkowych, poczynając od morfologii krwi oraz oceny stężenia IgE, a kończąc na testach skórnych.
- Morfologia ma na celu sprawdzenie ilości granulocytów kwasochłonnych we krwi. Zaobserwowano, że ich poziom wzrasta w okresie wysiewu nowych zmian. Norma we krwi zawiera się między 0 komórek/ml krwi a 450 komórek/ml krwi. Materiał do badania powinien być pobrany rano, na czczo, gdyż spożyty posiłek oraz pora dnia mają znaczący wpływ na wynik badania. Pacjent powinien być spokojny, odprężony, nie powinien wykonywać intensywnego wysiłku oraz przyjmować leków przed badaniem.
- Pomiar stężenia immunoglobuliny E (tzw. test RIST) we krwi nie wymaga specjalnego przygotowania. W przeciwieństwie do morfologii nie jest ważna pora pobrania materiału, pacjent nie musi być na czczo i co ważne, nie jest konieczne odstawianie leków antyalergicznych. Prawidłowe stężenie IgE u dzieci wynosi poniżej 300 jednostek/ml krwi, u dorosłych poniżej 100 jednostek/ml krwi. Wzrost poziomu immunoglobulin ma istotne znaczenie diagnostyczne. Jednak należy pamiętać, że ich prawidłowe stężenie (stwierdzane wśród 20% pacjentów z potwierdzonym atopowym zapaleniem skóry) nigdy nie wyklucza choroby. Obecnie istnieje możliwość określenia, w warunkach laboratoryjnych, obecności we krwi pacjenta immunoglobulin specyficznych względem danych antygenów (a nie tylko całkowite stężenie IgE).
- W diagnostyce atopowego zapalenia skóry wykorzystuje się testy punktowe (tzw. skaryfikacyjne) i śródskórne. Testy punktowe polegają na umieszczeniu, zwykle w obrębie powierzchni zgięciowej przedramienia, po jednej kropli różnych alergenów (w sumie nawet kilkunastu, w zależności od diagnozowanego przypadku), w dwóch rzędach, w odstępach ok. 3 cm. Obowiązkowo umieszcza się również po jednej kropli roztworu soli fizjologicznej i histaminy, jako odpowiednio kontrolę ujemną i dodatnią. Stanowią one punkt odniesienia w trakcie odczytu wyników próby, zwykle następuje ona po ok. 15 minutach od nałożenia alergenów. U osoby zdrowej nie stwierdza się zmian w miejscach podania. U osób chorych pojawi się obrzęk, zaczerwienienie lub bąbel, w różnym stopniu przypominający ten po podaniu histaminy (kontroli dodatniej). Testy śródskórne przeprowadzane i odczytywane są analogicznie.
Według międzynarodowych kryteriów próbę uznaje się za dodatnią, jeśli po dokładnym zmierzeniu średnicy zmiany i porównaniu jej z rozmiarem wykwitu w kontroli ujemnej jest ona od niego większa o co najmniej 3 mm. Należy jednak wyraźnie zaznaczyć, że wynik dodatni nie przesądza o rozpoznaniu alergii. Przygotowanie pacjenta do testów polega przede wszystkim na odstawieniu leków antyalergicznych (na 2 tygodnie przed badaniem).
W zasadzie każdy etap diagnostyki atopowego zapalenia skóry ma istotne znaczenie w rozpoznaniu choroby, zatem wskazane jest jego przeprowadzenie. Badania są bezpieczne dla pacjenta. Wyjątkiem jest ostra reakcja ogólnoustrojowa rozwijająca się po podaniu alergenu w testach skórnych, polegająca na znacznym spadku ciśnienia tętniczego krwi przy jednoczesnym wzroście częstości akcji serca.
Obniżony jest przepływ krwi przez życiowo ważne narządy (jak mózg, serce, nerki) co przy długim czasie trwania doprowadzić może do ich nieodwracalnego uszkodzenia, a nawet śmierci pacjenta. Reakcja ta, określana mianem wstrząsu anafilaktycznego, rozwija się niezwykle rzadko, w ok. 0,02% przypadków. Nie należy więc rezygnować z testów, gdyż w ramach ostrożności przeprowadzane są w gabinetach w pełni wyposażonych środki wyprowadzające pacjenta ze wstrząsu.
Reklama
Atopowe zapalenie skóry - leczenie
W terapii atopowego zapalenia skóry stosujemy leczenie miejscowe i ogólne.
Terapia miejscowa obejmuje:
- ważne jest systematyczne stosowanie profesjonalnych preparatów nawilżających dostępnych w aptekach bez recepty, natłuszczają one skórę i zmniejszają objawy jej wysuszenia; należy je nakładać na całe ciało po każdej kąpieli oraz na dłonie po każdym umyciu;
- maści i kremy zawierające glikokortykoidy o średniej sile działania – chętnie stosowane w obrębie zmian zlokalizowanych na kończynach górnych i dolnych; przeciwwskazane jest stosowanie tego typu preparatów w okolicach twarzy (ewentualnie glikokortykoidy bardzo słabo działające i wyłącznie przez krótki czas); ich działanie polega na hamowaniu aktywności układu immunologicznego oraz zmniejszeniu wydzielania cytokin prozapalnych, tym samym ograniczają lokalny odczyn zapalny;
- maści zawierające leki immunosupresyjne – np. preparat Tacrolimus; mogą być stosowane u dzieci i w obrębie twarzy; ograniczają lokalny odczyn zapalny.
Natomiast terapia ogólna opiera się na:
-
doustnych środków antyhistaminowych – mają one za zadanie blokadę receptorów dla histaminy, podstawowej substancji wywołującej objawy w atopowym zapaleniu skóry, wydzielanej przez mastocyty i bazofile po ich aktywacji; dochodzi do redukcji objawów stanu zapalnego; w Polsce dostępny jest preparat Atarax (stosowany w formie syropu u dzieci do 12. roku życia i tabletek u dorosłych) lub Zyrtec (stosowany w formie kropli lub tabletek, nie powinien być podawany dzieciom poniżej 12. roku życia);
- doustnych glikokortykoidów o pośredniej sile działania – stosowane praktycznie wyłącznie w okresach wysiewu zmian; mają za zadanie redukcję odczynu zapalnego;
- doustnych leków immunosupresyjnych – głównie silnie działającej cyklosporyny A, stosowana jest w wyjątkowo ciężkich przypadkach atopowego zapalenia skóry;
- fotochemioterapia – pacjenta poddaje się promieniowaniu UVA codziennie, przez kilka tygodni za pomocą aparatu przypominającego popularne w salonach kosmetycznych solarium, poprzedzone jest to zwykle przyjęciem doustnego retinoidu (tzw. „uwrażliwiacza”, psolarenu), jest to opisywane w literaturze jako REPUVA; można zastosować też terapię jednocześnie promieniowaniem UVA i UVB lub wyłącznie UVB bez uprzedniego podawania retinoidu; należy pamiętać, że choć przyrząd do naświetlań przypomina zwykłe solarium nigdy nie należy zastępować profesjonalnej terapii PUVA wizytami w solarium.
W zasadzie nie jest możliwa profilaktyka pierwotna atopowego zapalenia skóry. Prowadzone są obserwacje dotyczące długotrwałego karmienia piersią, a przez to opóźnienia wystąpienia objawów choroby u dziecka. Wpływu tego nie potwierdzono badaniami.
Atopowe zapalenie skóry - zapobieganie
Możliwa jest natomiast profilaktyka wtórna atopowego zapalenia skóry. Należy do niej:
- unikanie kontaktu z czynnikami zawartymi w powietrzu (kurze, pyły, roztocza); prostym sposobem jest np. częsta wymiana pościeli;
- stosowanie diety eliminującej produkty zawierające alergeny (jaja, mleko, ryby, soja, zboża, czekolada, truskawki, orzechy arachidonowe);
- unikanie odzieży zawierającej wełnę;
- utrzymywanie odpowiedniego nawilżenia skóry;
- odpowiedzialne i systematyczne przyjmowanie leków antyalergicznych.
Najlepszym sposobem radzenia sobie z chorobą jest dokładna diagnostyka w kierunku alergenów wywołujących objawy (stosując głównie opisane wyżej testy skórne). Ponadto ważne jest spełnianie wszelkich zaleceń lekarza dotyczących zarówno unikania czynników ryzyka, jak i regularnego przyjmowania zapisanych leków.
Atopowe zapalenie skóry - leczenie domowe
Leczenie domowe, poza regularnym przyjmowaniem przepisanych przez lekarza leków, opiera się głównie na utrzymywaniu prawidłowego nawilżenia skóry. Pacjent powinien stosować preparaty nawilżające na całe ciało po każdej kąpieli i każdorazowo smarować ręce po umyciu.
Atopowe zapalenie skóry - Stowarzyszenia i grupy wsparcia
Istnieje wiele stowarzyszeń i grup wsparcia, które pomagają osobom dotkniętym chorobami rozwijającymi się w mechanizmie atopii. Zapewniają dostęp do najnowszych doniesień na temat diagnostyki, terapii i profilaktyki oraz pomoc psychologa. Co prawda większość z nich specjalizuje się w astmie oskrzelowej, jednak biorąc pod uwagę wspólną dla chorób alergicznych kaskadę zmian, są w stanie wesprzeć również pacjentów z atopowym zapaleniem skóry.
Oto przykłady niektórych stowarzyszeń, grup wsparcia i fundacji działających na terenie całego kraju:
- Fundacja Cutis sana;
- Gdańskie Towarzystwo Pomocy Dzieciom Chorym Na Astmę i Alergię wraz z wydzieloną grupą specjalistów działających w tzw. Szkole Atopii;
- Stowarzyszenie Chorych Na Łuszczycę z siedzibą w Sosnowcu – analizuje informacje dotyczące najnowszych metod leczenia łuszczycy, które mogą być jednocześnie stosowane w atopowym zapaleniu skóry;
- Federacja Stowarzyszeń Chorych Na Astmę, Choroby Alergiczne i Przewlekłą Obturacyjną Chorobę Płuc;
- Polskie Towarzystwo Zwalczania Chorób Alergicznych - Oddział w Krakowie.