Niedoczynność przedniego płata przysadki to zespół objawów klinicznych wynikających z niedoboru jednego lub kilku hormonów tropowych przysadki. Niedoczynność może być całkowita – gdy zaburzone jest wydzielanie wszystkich hormonów przysadki. Częściej jednak spotyka się niewydolność częściową.
Czym jest przysadka mózgowa?
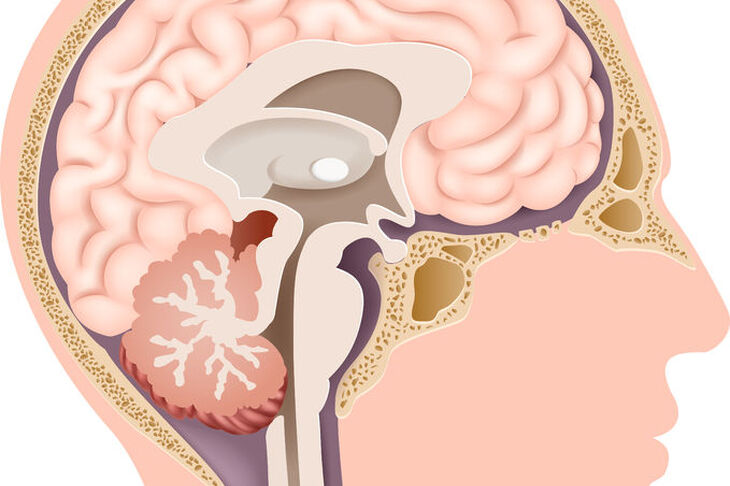
Przysadka mózgowa to jeden z najważniejszych gruczołów dokrewnych – a więc narządów wydzielających hormony do krwi - w organizmie człowieka. Położona jest w środkowym dole czaszkowym, w zagłębieniu zwanym siodłem tureckim. Po obu stronach przysadki znajdują się zatoki jamiste, w których biegną naczynia tętnicze, żylne oraz nerwy odpowiedzialne za ruchy gałek ocznych i unerwienie czuciowe twarzy.
Powyżej przysadki znajduje się miejsce, w którym krzyżują się włókna nerwów wzrokowych. Znajomość anatomii okolicy przysadki jest ważna, gdyż w chorobach przysadki mózgowej przebiegających z powiększeniem jej rozmiarów zajęte są również struktury sąsiadujące, co powoduje konkretne objawy kliniczne.
Przysadka mózgowa zbudowana jest z dwóch płatów: przedniego i tylnego.
Płat przedni, zwany gruczołowym, zawiera pięć typów komórek, produkujących hormony. Są to tzw. hormony tropowe, które wpływają na funkcje innych gruczołów dokrewnych. Należą tu:
- adrenokortykotropina (ACTH), regulująca funkcję nadnerczy i produkcję kortyzolu,
- tyreotropina (TSH), która wpływa na czynność tarczycy,
- gonadotropiny (FSH, LH), dla których narządami docelowymi są jądra i jajniki,
- prolaktyna (PRL), regulująca laktację,
- somatotropina, czyli hormon wzrostu (GH).
Tylny płat przysadki, zwany nerwowym, zbudowany jest z zakończeń komórek nerwowych podwzgórza, z którym przysadka połączona jest za pomocą lejka. W tej części przysadki magazynowane są dwa hormony wytwarzane w podwzgórzu i transportowane do płata tylnego:
- wazopresyna,
- oksytocyna.
Przysadka mózgowa i podwzgórze wpływają wzajemnie na swoją funkcję, tworząc układ podwzgórzowo – przysadkowy.
Reklama
Choroby przysadki mózgowej
Choroby przysadki to bardzo różnorodna grupa schorzeń. Ich objawy mogą wynikać z nadmiaru hormonów, co ma miejsce w
przypadku czynnych hormonalnie guzów przysadki. Mogą one też być spowodowane jedynie uciskiem guza przysadki na struktury otaczające. Inna grupa chorób wiąże się z niedoborem hormonów przysadkowych, występującym w niedoczynności przysadki o różnorodnym podłożu (urazy, niedokrwienie, nowotwór). Do chorób przysadki mózgowej zaliczamy też moczówkę prostą, czyli schorzenie prowadzące do zaburzeń zagęszczania moczu wskutek niedoborów wazopresyny.
Guzy przysadki stanowią około 10% wszystkich guzów mózgu. Możemy je podzielić na:
- nieczynne hormonalnie, które dają objawy wynikające głównie z ucisku znajdujących się w pobliżu nerwów i naczyń
- guzy produkujące hormony.
W zależności od rodzaju produkowanego hormonu wyróżniamy guzy prolaktynowe, guzy wydzielające hormon wzrostu, które prowadzą do choroby zwanej akromegalią, guzy wydzielające ACTH, które leżą u podłoża choroby Cushinga, guzy gonadotropinowe oraz tyreotropinowe.
Niedoczynność przedniego płata przysadki to zespół objawów klinicznych wynikających z niedoboru jednego lub kilku hormonów tropowych przysadki. Przysadka mózgowa to gruczoł o dużej rezerwie czynnościowej. Oznacza to, że objawy niedoboru hormonów pojawiają się dopiero po zniszczeniu 75-80% masy przysadki.
Niedoczynność może być całkowita – gdy zaburzone jest wydzielanie wszystkich hormonów przysadki. Częściej jednak spotyka się niewydolność częściową. W postępującej niedoczynności przysadki charakterystyczna jest kolejność wypadania funkcji poszczególnych hormonów: najpierw zaburzone zostaje wydzielanie hormonu wzrostu, następnie gonadotropin, a dalej TSH i ACTH.
Niedoczynność przedniego płata przysadki - przyczyny i czynniki ryzyka
Przyczyny można podzielić na 5 grup:
1. Guzy nowotworowe przysadki, podwzgórza i okolic oraz przerzuty nowotworowe. Stanowią około 50% przyczyn niedoczynności przysadki. Guz uszkadza przysadkę przez bezpośredni ucisk tkanki gruczołowej oraz przez uciśnięcie naczyń zaopatrujących przysadkę w krew, co prowadzi do jej niedokrwienia.
2. Uszkodzenia okolic przysadki spowodowane urazem, operacją lub promieniowaniem. Uszkodzenie popromienne to powikłanie leczenia radioterapią; objawy niedoczynności przysadki pojawiają się zazwyczaj kilka lat po leczeniu.
3. Zaburzenia pochodzenia naczyniowego:
- udar krwotoczny przysadki - rozwija się w wyniku wylewu krwi do przysadki mózgowej z pękniętego naczynia; objawia się nagłym silnym bólem głowy, utratą wzroku i zaburzeniem ruchów gałek ocznych;
- zespół Sheehana, czyli poporodowa martwica przysadki mózgowej; w okresie ciąży przysadka jest bardzo dobrze ukrwiona, utrata dużej ilości krwi w czasie porodu powoduje nagłe niedokrwienie przysadki, jej martwicę i niedoczynność; pierwszymi objawami jest brak laktacji po porodzie i utrata owłosienia łonowego;
- tętniak tętnicy szyjnej wewnętrznej - jeżeli tętniak powstaje na odcinku tętnicy sąsiadującym z przysadką, może ją uciskać, co prowadzi do zaburzeń wydzielania hormonów.
4. Zapalenia przysadki i okolic w przebiegu gruźlicy, kiły, sarkoidozy, zapalenia mózgu i opon mózgowo-rdzeniowych oraz w przebiegu chorób autoimmunologicznych
5. Wady rozwojowe - rzadka przyczyna niedoczynności przysadki. Mogą dotyczyć nieprawidłowego rozwoju przedniego płata przysadki lub lejka łączącego przysadkę z podwzgórzem. Należy tu również tzw. zespół pustego siodła, w którym opona pajęcza pokrywająca mózg tworzy zbiornik wypełniony płynem mózgowo-rdzeniowym, który uciska okolicę siodła tureckiego i prowadzi do zaniku przysadki mózgowej, która jest na tym siodle położona.
Czynniki ryzyka
1. Nadciśnienie tętnicze – może predysponować do wystąpienia udaru krwotocznego przysadki.
2. Miażdżyca – blaszka miażdżycowa może być materiałem zatorowym zamykającym tętnicę unaczyniającą przysadkę, co może prowadzić do udaru niedokrwiennego.
3. Ciąża i poród – czynniki ryzyka zespołu Sheehana (poporodowej martwicy przysadki).
4. Operacje i urazy okolic przysadki mózgowej.
Reklama
Niedoczynność przedniego płata przysadki - objawy
Objawy wynikające z niedoboru hormonów tropowych przysadki:
1. Niedobór hormonu wzrostu (GH):
- U dzieci niedobór wzrostu, tzw. karłowatość przysadkowa - proporcje ciała i inteligencja są prawidłowe.
- U dorosłych zmniejszenie masy mięśniowej i odkładanie się tkanki tłuszczowej; zmniejszenie gęstości kości, powstanie drobnych zmarszczek na twarzy. Podwyższeniu ulega stężenie cholesterolu frakcji LDL, co przyczynia się do wcześniejszego rozwoju miażdżycy i problemów kardiologicznych u tych chorych.
2. Niedobór gonadotropin (LH, FSH) – objawy hipogonadyzmu, czyli zmniejszonej funkcji jąder i jajników: brak miesiączki, spadek libido, zmniejszenie potencji, utrata owłosienia łonowego.
3. Niedobór prolaktyny – brak laktacji po porodzie.
4. Niedobór tyreotropiny (TSH) – objawy niedoczynności tarczycy: łatwe męczenie, apatia, nietolerancja zimna, przyrost masy ciała, sucha skóra, wypadanie włosów, zaparcia.
5. Niedobór kortykotropiny (ACTH) – blade zabarwienie skóry, zmniejszenie wydolności fizycznej, niskie ciśnienie krwi, nudności, wymioty, jadłowstręt, spadek masy ciała, zła adaptacja do warunków stresowych, gorączka.
Spośród wszystkich hormonów tropowych przysadki najbardziej niebezpieczny jest nagły niedobór ACTH, który może prowadzić do przełomu nadnerczowego, będącego stanem zagrożenia życia. Objawia się on:
- spadkiem ciśnienia tętniczego,
- przyspieszeniem akcji serca,
- gorączką,
- nudnościami,
- wymiotami
- nagłym osłabieniem.
Do nagłego niedoboru ACTH może dojść w wyniku ostrej niedoczynności przysadki, spowodowanej udarem, urazem, operacją lub zakażeniem.
Obok objawów niedoboru hormonów, niedoczynności przysadki towarzyszą również objawy choroby, która do tej niedoczynności doprowadziła (np. ból głowy i zaburzenia widzenia w przypadku udaru lub guza, objawy gruźlicy lub choroby autoimmunologicznej).
Reklama
Niedoczynność przedniego płata przysadki - wizyta u lekarza
Choroby przysadki mogą manifestować się w rozmaity sposób, co sprawia, że zanim zostanie wykryta przyczyna objawów, pacjent może trafić do okulisty, neurologa czy internisty. Jednak osobą, która powinna prowadzić leczenie pacjenta z chorobą przysadki jest endokrynolog. Przed wizytą u lekarza pacjent powinien dowiedzieć się jak najwięcej na temat istoty swojej choroby, jej możliwych przyczyn i przebiegu, aby lepiej zrozumieć sugestie lekarza co do postępowania terapeutycznego. W tym celu można korzystać z literatury medycznej oraz medycznych portali internetowych.
A oto kilka pytań, które warto zadać już w trakcie samej rozmowy z lekarzem:
- Czy objawy choroby mogą się nasilać?
- Czy leczenie spowoduje całkowite ustąpienie objawów?
- Jakie są działania niepożądane stosowanych metod leczniczych?
- Czy leczenie wymaga hospitalizacji?
- Czy konieczne są badania kontrolne?
- Jak długo trwa leczenie?
- Jakie są koszty leczenia?
- Czy są objawy, których zaobserwowanie powinno zostać natychmiast zgłoszone lekarzowi?
- Gdzie można uzyskać całodobową pomoc w razie zaostrzenia się choroby?
- Czy można zmniejszyć objawy choroby odpowiednią dietą lub stylem życia?
- Czy można zapobiegać nawrotom choroby?
- Czy schorzenie jest dziedziczne?
Reklama
Niedoczynność przedniego płata przysadki - diagnostyka i rozpoznanie
Niedoczynność przysadki mózgowej można rozpoznać na podstawie:
- objawów klinicznych niedoboru hormonów produkowanych przez gruczoły dokrewne zależne od przysadki lub objawów niedoboru hormonu wzrostu,
- obniżonego stężenia hormonów przysadki oraz hormonów gruczołów obwodowych we krwi, wykazanego w badaniach laboratoryjnych,
- upośledzonej produkcji hormonów przysadkowych w odpowiedzi na bodźce wydzielnicze - jest to szczególnie istotne w przypadku hormonu wzrostu i ACTH, których niedobór trudniej wykazać przez zwykłe oznaczenie stężenia w próbce pobranej krwi; wydzielanie GH wykazuje bowiem zmienność dobową, natomiast uwalnianie ACTH zwiększa się w stresie.
Niedobór GH można zdiagnozować, jeżeli po podaniu krótko działającej insuliny, która wywołuje spadek poziomu glukozy we krwi, stężenie hormonu wzrostu osiągnie wartość niższą niż 460 pmol/l. Zdolność przysadki do wydzielania ACTH bada się, podając dożylnie hormon podwzgórza – CRH. Jeżeli po jego podaniu rośnie we krwi stężenie hormonu kory nadnerczy - kortyzolu, będącego miernikiem poziomu ACTH, wydzielanie ACTH uważa się za prawidłowe.
W przypadku stwierdzenia niedoczynności przysadki należy ustalić jej przyczynę. Pomocne są tu badania obrazowe okolicy siodła tureckiego – tomografia komputerowa i rezonans magnetyczny – które mogą wykazać zmiany leżące u podłoża zaburzeń:
- guz,
- naciek zapalny,
- udar,
- uraz.
Jeżeli istnieje podejrzenie uszkodzenia skrzyżowania nerwów wzrokowych biegnących nad przysadką, należy przeprowadzić badanie okulistyczne.
Reklama
Niedoczynność przedniego płata przysadki - powikłania
Niedobór hormonów tropowych przysadki prowadzi do niewydolności zależnych od niej obwodowych gruczołów dokrewnych – tarczycy, nadnerczy, jąder, jajników. Konsekwencją jest niedobór hormonów produkowanych przez te narządy, co zaburza wiele funkcji organizmu:
- przemiana materii,
- regulacja temperatury ciała,
- odporność na stres,
- gospodarka wodno-elektrolitowa,
- powstawanie gamet,
Rozwija się stan, zwany wtórną niedoczynnością, w którym upośledzenie funkcji gruczołu dokrewnego nie wynika z uszkodzenia jego samego, ale z patologii narządu, który funkcję tego gruczołu kontroluje (w tym wypadku przysadki mózgowej).
Niedobór hormonu wzrostu prowadzi do zaburzeń syntezy białek, które są podstawową substancją budulcową organizmu oraz do upośledzenia procesu tworzenia kości. Niedobór prolaktyny uniemożliwia wytwarzanie mleka po porodzie, czyli laktację.
Leczenie niedoczynności przedniego płata przysadki
Leczenie niedoczynności przysadki przyjmuje dwie postacie:
- leczenie przyczynowe,
- leczenie substytucyjne.
Leczenie przyczynowe polega na usunięciu przyczyny niewydolności przysadki (chirurgiczne opracowanie guzów, leczenie zapaleń). Leczenie substytucyjne natomiast ma na celu uzupełnienie niedoboru hormonów przez podawanie ich w postaci preparatów leczniczych.
Najważniejsze jest przywrócenie prawidłowego stężenia kortyzolu – hormonu kory nadnerczy, którego niedobór może być groźny dla życia. W tym celu podaje się 20-30 mg hydrokortyzonu na dobę, przy czym 2/3 dawki pacjent przyjmuje rano, a 1/3 po południu. Jeżeli przyjęcie leku jest niemożliwe drogą doustną, stosuje się podaż pozajelitową. W sytuacjach stresowych (operacja, infekcja) dawka hydrokortyzonu powinna być kilkakrotnie większa.
Aby zmniejszyć objawy wtórnej niedoczynności tarczycy podaje się syntetyczny hormon tarczycy L-tyroksynę. Dawkę dobiera się indywidualnie w zależności od stanu klinicznego i stężenia hormonów tarczycy we krwi.
Upośledzenie funkcji gonad leczy się u mężczyzn testosteronem w formie preparatów o przedłużonym działaniu, podawanych domięśniowo raz na 1 lub 2 tygodnie. U kobiet stosuje się terapię estrogenowo–gestagenową. Takie leczenie nie tylko przywraca zdrowie w sferze płciowej i psychicznej, ale hamuje też przedwczesne starzenie się, przyspieszony rozwój miażdżycy i osteoporozy, które są następstwem niedoboru hormonów płciowych.
Leczenie substytucyjne hormonem wzrostu stosuje się rutynowo u dzieci. Podawanie GH dorosłym z niedoczynnością przysadki jest obecnie w fazie badań. Chorzy z niedoczynnością przysadki powinni stosować dietę bogatosodową, aby zapobiec spadkom ciśnienia tętniczego, wywołanym niedoczynnością kory nadnerczy.
Niedoczynność przysadki wiąże się ze stałym przyjmowaniem leków hormonalnych i kontrolowaniem skuteczności terapii. Wymaga to od pacjenta zaangażowania w proces leczniczy i współpracy z lekarzem, aby zminimalizować objawy choroby, a w sytuacjach szczególnych (np. zabieg operacyjny u pacjenta z niedoborem ACTH) zapobiec wystąpieniu stanu zagrożenia życia przez odpowiednią modyfikację terapii.